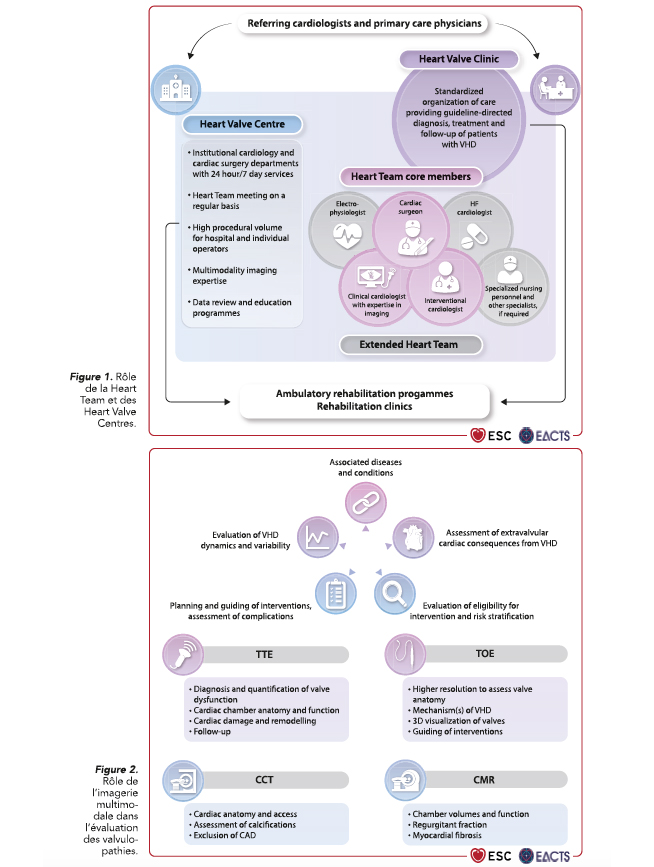
I. Importance de la Heart Team et des Heart Valve Centres
Malgré une attention croissante dans la communauté médicale, les valvulopathies restent sous-diagnostiquées et sous-traitées. En plus d'un dépistage adéquat utilisant l'auscultation et une utilisation appropriée de l'imagerie cardiaque, la coordination de la prise en charge des patients par une Heart Team au sein d'un centre expert (Heart Valve Center) est essentielle (Figure 1).
L'évaluation d'un patient avec valvulopathie doit toujours comporter un examen clinique et des examens complémentaires ciblées. L'évaluation clinique doit s'attacher à rechercher des symptômes de la valvulopathie et des comorbidités significatives qui orienteront la prise en charge. Le dosage de biomarqueurs de retentissement myocardique (BNP / NT-proBNP et troponine) peut aider à monitorer la sévérité de la valvulopathie et à stratifier le risque du patient.
L'imagerie multimodale est maintenant recommandée comme l'approche standard pour évaluer les valvulopathies (Figure 2) en combinant l'échocardiographie (transthoracique et transoesophagienne) qui permet le diagnostic et la quantification de la dysfonction valvulaire ainsi que l'évaluation de son impact sur la fonction myocardique, le scanner cardiaque qui permet une évaluation précise des calcifications valvulaires, de chercher une atteinte coronaire et d'analyser l'anatomie valvulaire et les accès périphériques, et l'imagerie par résonnance magnétique (IRM) qui permet une évaluation des volumes et de la fonction ventriculaire, une mesure précise des fuites valvulaires, et la recherche de fibrose myocardique.
Concernant la recherche d'une maladie coronaire avant une intervention valvulaire, il est recommandé d'utiliser le scanner coronaire en cas de probabilité pré-test faible ou modérée (inférieur ou égale à 50 %) et la coronarographie en cas de probabilité pré-test élevée (supérieur à 50 %) (classe I). Le traitement d'une maladie coronaire significative sera discuté en fonction du cas : un pontage est recommandé si une chirurgie valvulaire est prévue et qu'il existe une sténose supérieur ou égale à 70 % (classe I) et doit être discuté en cas de sténose entre 50 et 70 % (classe IIa). Chez les patients bénéficiant d'un TAVI, le traitement des sténoses supérieur ou égale à 70 % peut être discuté (classe IIb), et il existe une recommandation plus élevée (classe IIa) pour les lésions supérieur ou égale à 90 % avec un diamètre de référence supérieur ou égale à 2.5 mm du fait des résultats de l'étude NOTION-3.
III. Prise en charge du rétrécissement aortique
Ces nouvelles recommandations ne contiennent pas de changement majeur pour le diagnostic de rétrécissement aortique et la quantification de sa sévérité, dont les modalités sont rappelées dans la Figure 3.
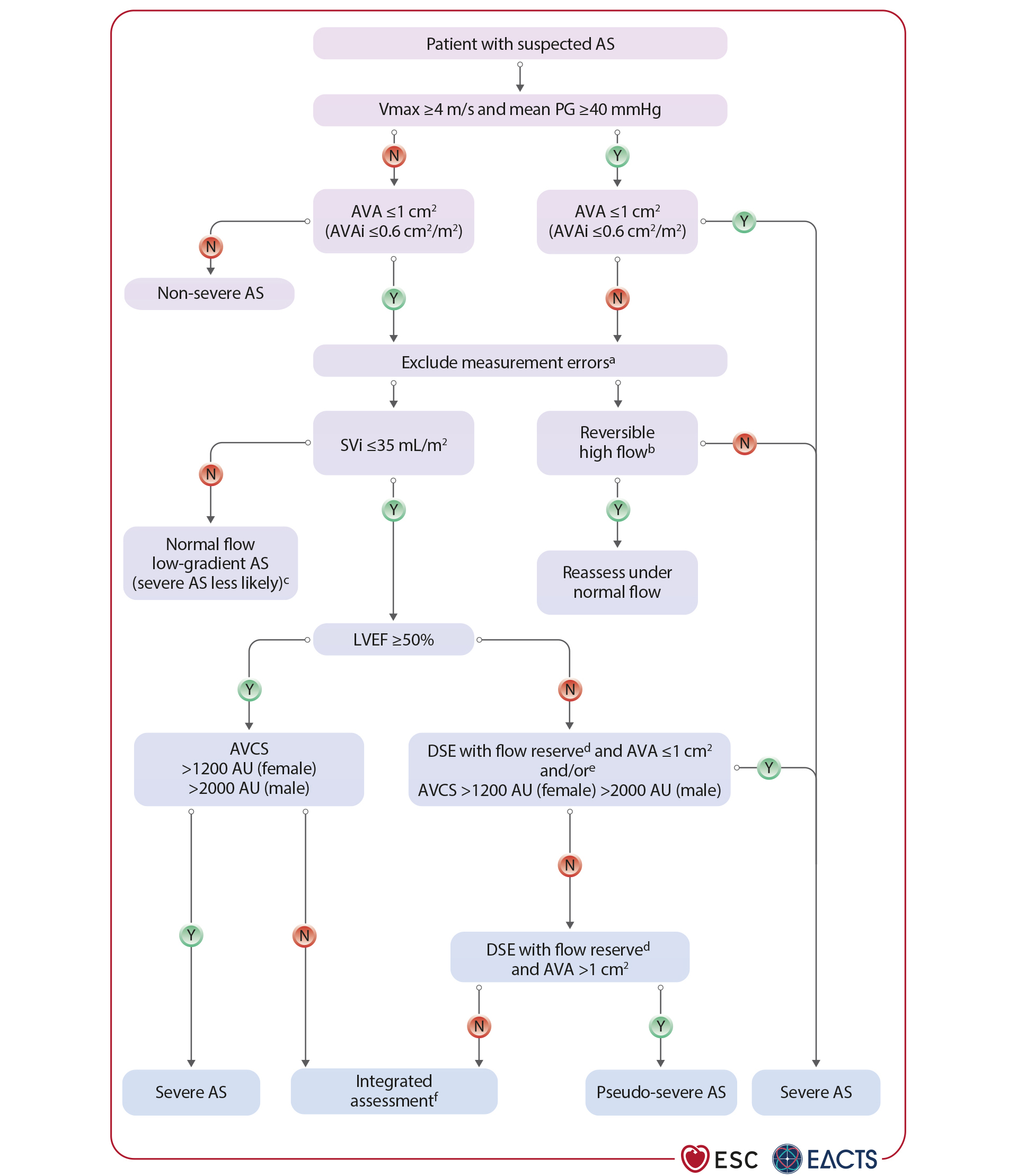
Figure 3. Diagnostic du rétrécissement aortique sévère.
En présence d'un rétrécissement aortique sévère, les indications formelles de remplacement valvulaire aortique (classe I) sont la présence de symptômes et/ou une FEVG inférieur à 50 %.
En cas de rétrécissement aortique sévère asymptomatique (confirmé par une épreuve d'effort normale) avec une FEVG supérieur ou égale à 50 %, une intervention doit être discutée en alternative à une surveillance rapprochée chez les patients à faible risque procédural (classe IIa), notamment suite aux données des études RECOVERY, AVATAR et EARLY-TAVR.
Une intervention doit aussi être discutée (classe IIa) en présence d'un rétrécissement aortique très sévère (gradient moyen supérieur ou égale à 60 mmHg ou Vmax supérieur à 5.0 m/sec), de calcifications valvulaires sévères, d'une progression rapide de la Vmax (supérieur ou égale à 0.3 m/sec/an), d'une élévation importante des peptides natriurétiques ou d'une FEVG inférieur à 55 %.
Le choix de la modalité de remplacement valvulaire aortique doit être discuté en Heart Team en fonction des caractéristiques cliniques, anatomiques et procédurales du patient, en intégrant une stratégie de « lifetime management » qui permet d'anticiper des interventions ultérieures chez les sujets les plus jeunes (Figure 4). D'une manière générale, le TAVI est recommandé chez les patients supérieur ou égale à 70 ans avec valve tricuspide et anatomie favorable (classe I), alors que la chirurgie reste recommandée chez les patients inférieur à 70 ans à bas risque (classe I). La présence d'une bicuspidie doit plutôt orienter vers la chirurgie mais un TAVI peut être discuté en cas de risque chirurgical élevé si l'anatomie reste compatible (classe IIb).
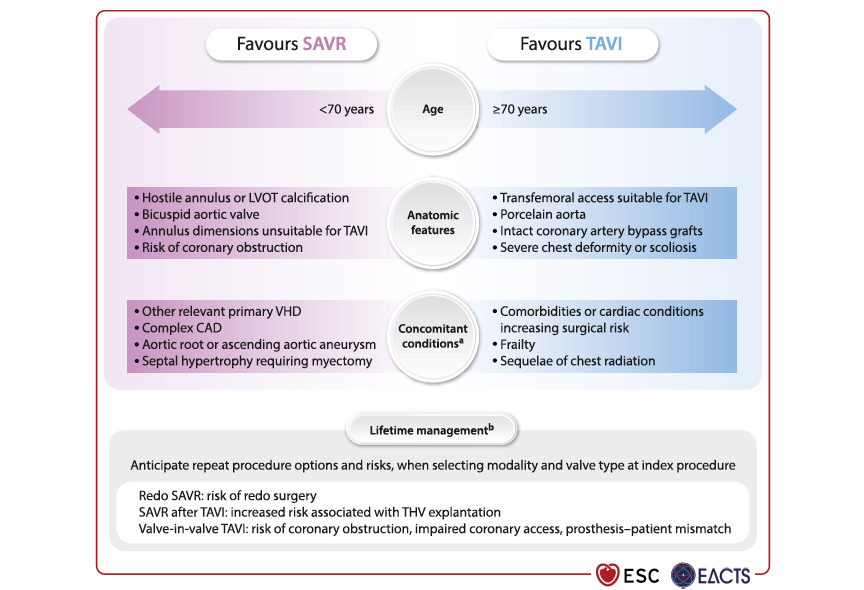
Figure 4. Facteurs à prendre en compte pour la discussion de la modalité de remplacement valvulaire aortique.
IV. Prise en charge de l'insuffisance mitrale
L'analyse d'une insuffisance mitrale (IM) doit passer par la compréhension de son mécanisme (IM primaire, IM secondaire ventriculaire, IM secondaire atriale) et par l'évaluation de sa sévérité via des critères qualitatifs, semi-quantitatifs et quantitatifs (Figure 5).
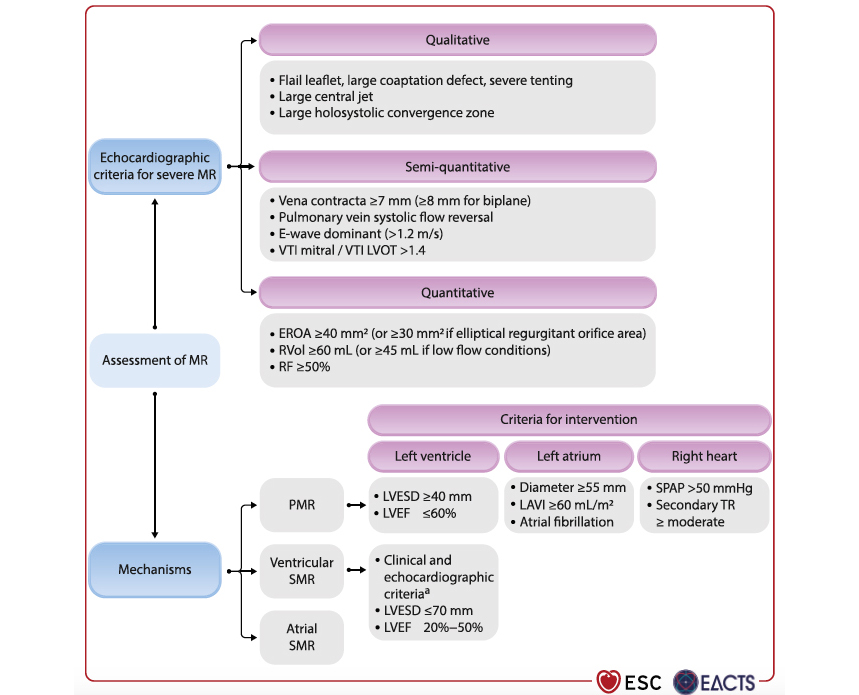
Figure 5. Évaluation d'une insuffisance mitrale.
En présence d'une IM primaire sévère, une intervention est recommandée en présence de symptômes et/ou de répercussions sur le ventricule gauche (diamètre télésystolique supérieur ou égale à 40 mm ou 20 mm/m2, FEVG inférieur ou égale à 60 %), sur l'oreillette gauche (diamètre supérieur ou égale à 55 mm, volume supérieur ou égale à 60 mL/m2, fibrillation atriale), et sur le coeur droit (PAPs supérieur à 50 mmHg, insuffisance tricuspide au moins modérée). Si le risque chirurgical n'est pas élevé, une chirurgie mitrale est recommandée avec une réparation plutôt qu'un remplacement si possible (classe I). Si le risque chirurgical est élevé, une réparation mitrale percutanée bord-à-bord (TEER) doit être discutée si l'anatomie est favorable (classe IIa), ou à défaut un TMVI voire un traitement médical seul. En présence d'une IM secondaire sévère, il est important de différencier l'IM secondaire ventriculaire de l'IM secondaire atriale (Figure 6).
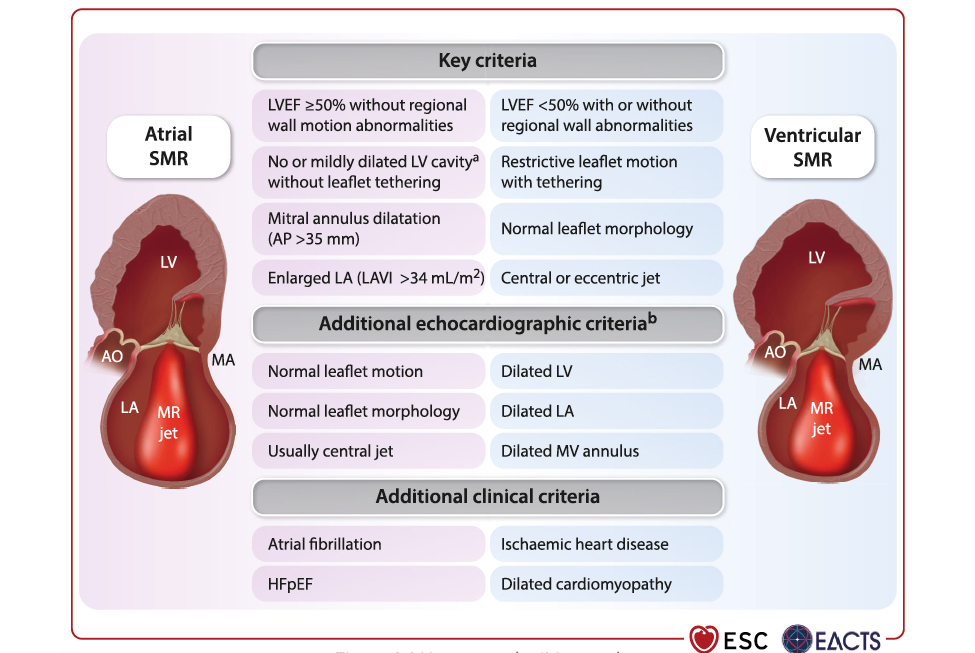
Figure 6. Mécanismes des IM secondaires.
En présence d'une IM secondaire ventriculaire sévère, la première étape est d'optimiser le traitement médicamenteux et non médicamenteux (y compris la resynchronisation si indiquée). Si l'IM reste sévère avec une anatomie favorable, une réparation mitrale percutanée bord-à-bord (TEER) est recommandée en l'absence de maladie coronaire sévère afin de réduire les hospitalisations pour insuffisance cardiaque et améliorer la qualité de vie (classe I). Si l'anatomie n'est pas favorable, une chirurgie mitrale peut être discutée (classe IIb). Il ne faudra pas oublier les traitements de l'insuffisance cardiaque avancée le cas échéant (assistance mécanique et/ou transplantation) avec possibilité de discuter une réparation mitrale percutanée bordà- bord dans l'attente de ces traitements (classe IIb).
L'individualisation des IM atriales est une des nouveautés des recommandations. En présence d'une IM secondaire atriale sévère, la première étape est également d'optimiser le traitement médicamenteux avec en particulier un contrôle du rythme et de la fréquence cardiaque chez les patients en fibrillation atriale. En cas de persistance d'une IM sévère, une chirurgie mitrale doit être discutée et associée à une ablation chirurgicale de la fibrillation atriale et à une occlusion de l'auricule gauche (classe IIa). Chez les patients avec risque chirurgical élevé, une réparation mitrale percutanée bord-àbord peut être envisagée (classe IIb).
V. Prise en charge de l'insuffisance tricuspide
L'analyse d'une insuffisance tricuspide (IT) doit passer par la compréhension de son mécanisme (IT primaire, IT secondaire, IT liée à la présence d'un dispositif implantable) et par l'évaluation de sa sévérité via des critères qualitatifs, semi-quantitatifs et quantitatifs (Figure 7).
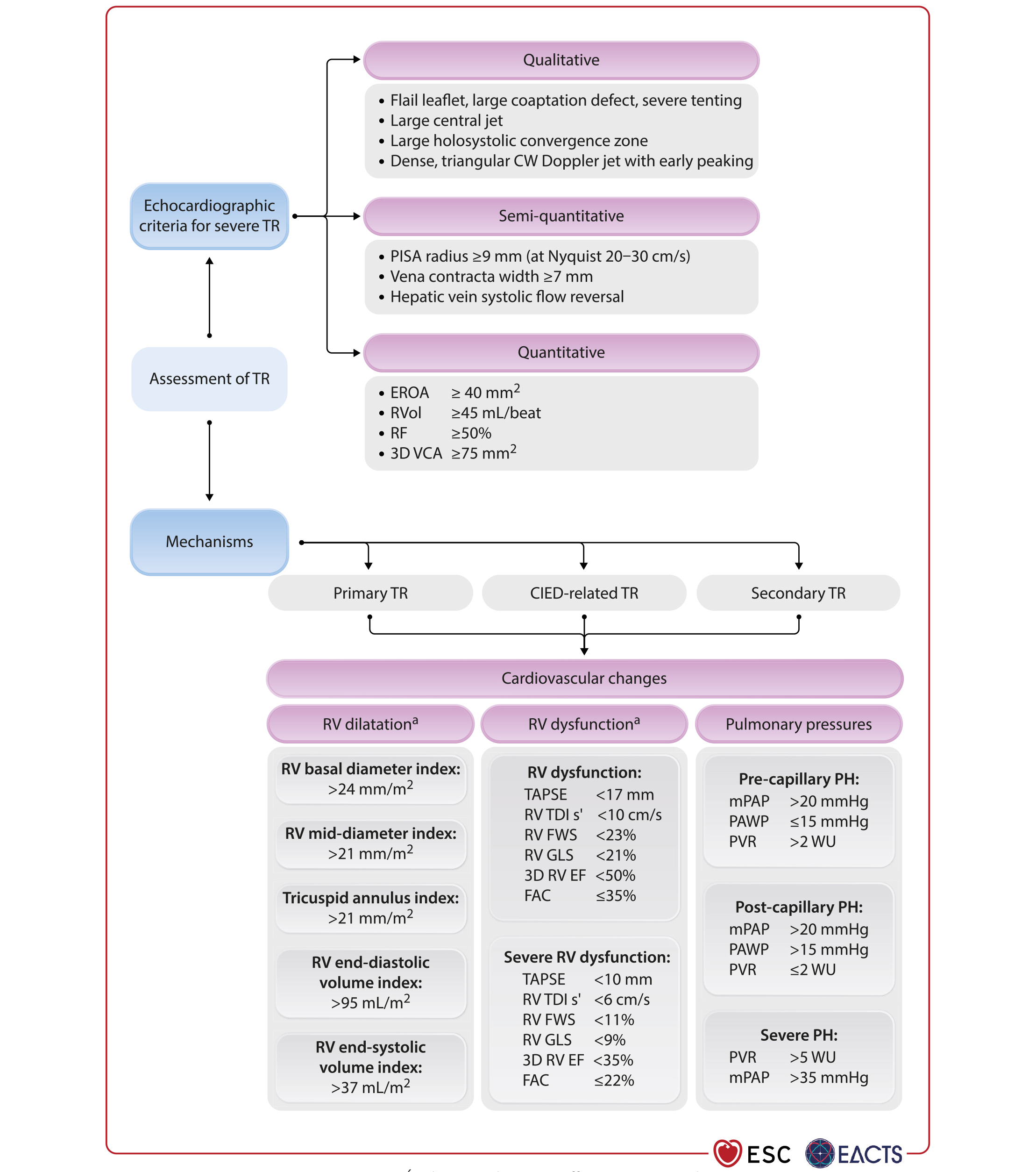
Figure 7. Évaluation d'une insuffisance tricuspide.
La discussion de la stratégie thérapeutique face à une IT sévère devra se faire en Heart Team et dépendra de son étiologie, du stade de la maladie (sévérité de l'IT, dysfonction ventriculaire gauche et/ou droite associée, présence d'une hypertension pulmonaire), du risque opératoire, et de la probabilité de récupération. En cas de valvulopathie du coeur gauche nécessitant une chirurgie, une chirurgie tricuspide associée est recommandée en cas d'IT sévère primaire ou secondaire (classe I), et peut être discutée en cas d'IT modérée primaire ou secondaire (classe IIa) ou cas d'IT légère avec dilatation de l'anneau tricuspide supérieur ou égale à 40 mm ou 21 mm/m2 (classe IIb) afin d'éviter sa progression vers une IT sévère et le remodelage du ventricule droit. En cas d'IT sévère isolée, une chirurgie tricuspide est recommandée chez les patients symptomatiques avec IT sévère primaire sans dysfonction ventriculaire droite sévère ou hypertension pulmonaire sévère (classe I). Une chirurgie doit être discutée en cas de dilatation ou de dysfonction modérée du ventricule droit, avec ou sans symptôme (classe IIa). Une réparation tricuspide percutanée doit être envisagée pour améliorer la qualité de vie et limiter le remodelage du ventricule droit chez les patients avec IT sévère malgré un traitement médical optimal, un haut risque chirurgical et l'absence de dysfonction ventriculaire droite sévère ou d'hypertension précapillaire (classe IIa).
VI. Prise en charge de l'insuffisance aortique
L'analyse d'une insuffisance aortique (IA) doit passer par la compréhension de son mécanisme et par l'évaluation de sa sévérité via des critères qualitatifs, semi-quantitatifs et quantitatifs, et de son impact sur le ventricule gauche (Figure 8).
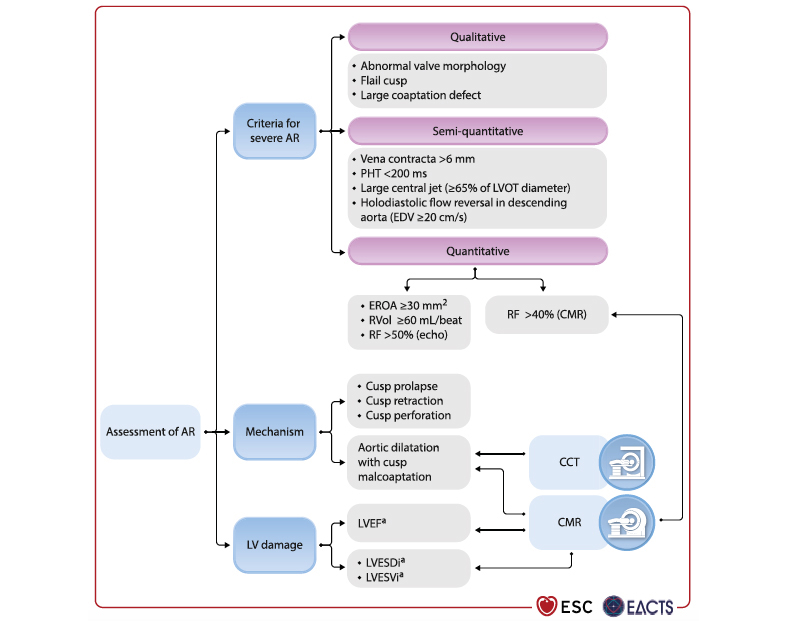
Figure 8. Évaluation d'une insuffisance aortique.
En présence d'une IA sévère symptomatique, une intervention est recommandée par chirurgie (classe I) ou par TAVI chez les patients non-éligibles à la chirurgie avec anatomie favorable (classe IIb). En l'absence de symptômes, une chirurgie est recommandée en cas de FEVG inférieur ou égale à 50 % ou de diamètre télésystolique du ventricule gauche supérieur à 50 mm ou supérieur à 25 mm/m2 (classe I) et peut être discutée en cas de FEVG inférieur ou égale à 55 %, de diamètre télésystolique du ventricule gauche supérieur à 22 mm/m2 ou de volume télésystolique du ventricule gauche supérieur à 45 mL/m2 si le risque opératoire est faible (classe IIb). Dans tous les cas, une réparation valvulaire aortique sera préférée à un remplacement valvulaire si possible (classe IIa). Quand une chirurgie valvulaire est recommandée, un remplacement de l'aorte ascendante doit être discutée si son diamètre est supérieur ou égale à 45 mm. En présence d'une IA significative associée à une dilatation de l'aorte ascendante d'indication chirurgicale, une chirurgie est recommandée (Bentall ou remplacement de l'aorte associée à une réparation de la valve aortique).
VII. Prise en charge des multivalvulopathies et valvulopathies mixtes
Les multivalvulopathies (présence d'une atteinte valvulaire au moins modérée sur au moins deux valves distinctes) sont fréquentes et souvent sous-diagnostiquées et sous-traitées. Il est important de les reconnaître en utilisant une évaluation par imagerie multimodale. En cas de chirurgie sur une autre valve, le traitement chirurgical d'un rétrécissement aortique sévère, d'une IA sévère ou d'une IM sévère est recommandée (classe I), et doit être envisagé en cas de rétrécissement aortique modéré (classe IIa). Les valvulopathies mixtes (présence d'une sténose et d'une régurgitation au moins modérées sur la même valve) sont également fréquentes, en particulier au niveau aortique. Une intervention est recommandée chez les patients symptomatiques présentant une sténose aortique modérée associée à une régurgitation modérée, avec un gradient moyen supérieur ou égale à 40 mmHg ou une Vmax supérieur ou égale à 4,0 m/s (classe I), ainsi que chez les patients asymptomatiques présentant la même association (sténose + régurgitation modérées), avec une Vmax supérieur ou égale à 4.0 m/s et une FEVG inférieur à 50 %.
VIII. Prise en charge des patients avec prothèse valvulaire
Le choix du type de prothèse valvulaire dépend de plusieurs éléments :
- Une valve mécanique est recommandée si le patient le souhaite et qu'il n'y a pas de contre-indication à l'anticoagulation au long cours (classe I), et doit être discutée chez les patients avec espérance de vie élevée sans contre-indication à l'anticoagulation, chez les patients inférieur à 60 ans (valve aortique) ou inférieur à 65 ans (valve mitrale), si une autre valve mécanique est déjà présente dans une autre position (classe IIa) ou si le patient a une autre indication d'anticoagulation à vie (classe IIb) ;
- Une valve biologique est recommandée si le patient préfère une valve biologique (classe I), si la qualité du suivi de l'anticoagulation par AVK est anticipée comme peu fiable, si le patient a un risque élevé de saignement, ou si l'espérance de vie est courte (classe I). Une valve biologique doit être envisagée chez les patients supérieur à 65 ans (valve aortique) ou supérieur à 70 ans (valve mitrale) et chez les femmes avec désir de grossesse (classe IIa).
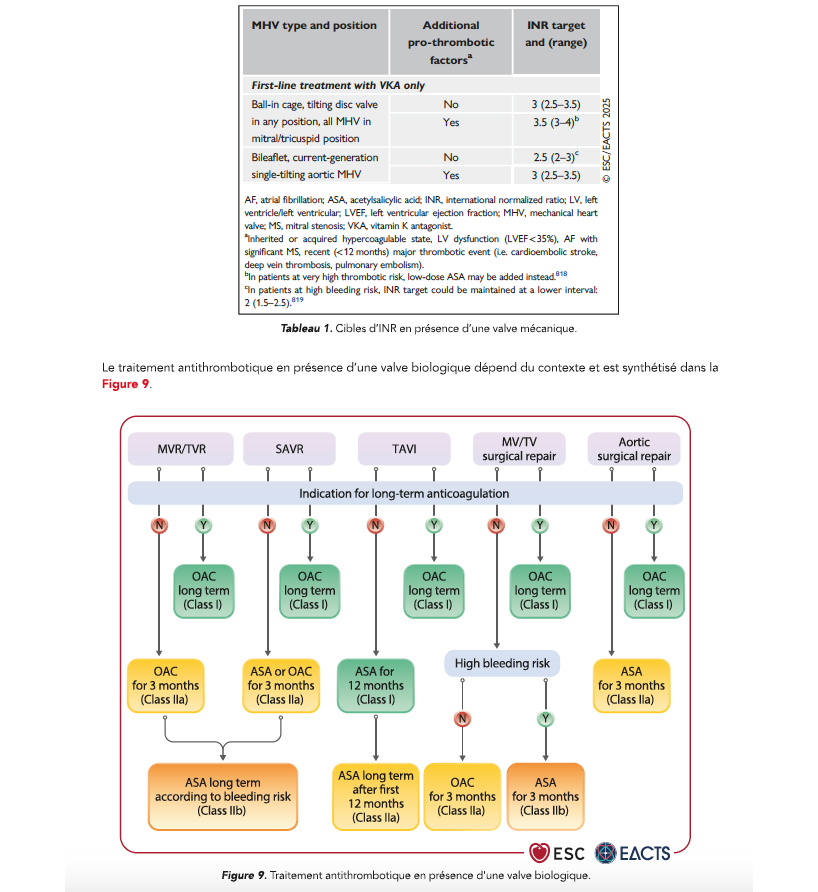
Chez les patients avec valve mécanique, l'anticoagulation au long cours par AVK est recommandée (classe I), alors que les AOD et la bithérapie anti-agrégante restent contre-indiquées (classe III). Les cibles d'INR sont rappelées dans le Tableau 1.

Dr Antonin TRIMAILLE
CCF, Strasbourg

Pr Bernard IUNG
Paris

