La radiodermite est sans doute l'effet secondaire le plus connu et le plus stigmatisant de la radiothérapie. Souvent considérée comme une brûlure par le grand public, cette approche nécessite néanmoins d'être mieux appréhendée par les professionnels que nous sommes.
L' « evidence based medecine » est assez hétéroclite sur le sujet, et souvent les recommandations s'appuient plus sur de l'expérience et du bon sens qu'une démonstration irréfutable de la pertinence du protocole. De fait, plusieurs types de prise en charge peuvent être proposés, sans que l'on soit certain qu'une approche soit plus pertinente qu'une autre. Il convient donc de se familiariser avec les produits à notre disposition pour s'occuper au mieux de nos patients. Nous nous efforcerons donc dans cet article de couvrir les différentes attitudes qui semblent pertinentes, chacun restant libre de l'ajuster en fonction de ses besoins et habitudes propres. Le présent article retranscrit les principales recommandations issues du travail de référentiel de l'AFSOS de 2014 ainsi que de l'expérience acquise par l'auteur. Les propositions faites ici n'ont valeur d'aucune obligation et ne prétendent en aucun cas être la référence absolue et non critiquable de la prise en charge des conséquences cutanées de la radiothérapie. Les types de produits, notamment les dispositifs médicaux et pansements proposés, ne se veulent en aucun cas exhaustifs et ne représente pas de préférence particulière de l'auteur. L'assistance d'une équipe infirmière spécialisée en plaie et cicatrisation peut-être utile voire indispensable.
Quelques notions générales
La radiodermite est la conséquence de l'altération des kératinocytes de la couche basale, ce qui perturbe le renouvellement progressif de l'épiderme. La régénération s'étalant d'ordinaire sur 3 semaines, la manifestation clinique de cette perturbation se manifeste donc classiquement 3 semaines après le début de l'exposition.
S'il existe des syndromes de prédisposition aux effets secondaires (xéroderma pigmentosum, syndrome des comètes…), il faut savoir que la sensibilité au soleil n'est en rien prédictive d'un risque de réaction exacerbée. À noter que le vitiligo n'est pas un facteur de risque de surtoxicité cutané. En revanche, de nouvelles plaques de dépigmentation peuvent apparaître du fait de la radiothérapie (phénomène de Koebner (1)).
D'une manière générale, il est souhaitable de rassurer les patients sur le caractère normal de cette réaction, spontanément régressive. Il faudra techniquement la distinguer de la brûlure, qui correspond à une agression directe des couches superficielles de l'épiderme alors qu'il s'agit ici d'un défaut de renouvellement de la couche basale.
Il faudra aussi savoir distinguer une poursuite évolutive tumorale, rare mais possible, en fonction de la pathologie traitée.
Prise en charge préventive
Avant le début du traitement, il convient d'informer le patient sur les risques des réactions et de vérifier la cicatrisation si le patient a été opéré. Un défaut de cicatrisation doit faire reporter le traitement (photo 1). Attention néanmoins à ne pas négliger une poursuite évolutive tumorale locale – empêchant la plaie de se refermer - rare mais possible dans certains cas.

Photo 1 - Retard de cicatrisation post-opératoire
D'une manière générale, il est recommandé de maintenir une bonne hygiène cutanée avec une toilette, idéalement avec un savon surgras ou un syndet avec un séchage sans frottement en prenant garde à bien lutter contre la macération. Dans certains cas, on peut recommander le recours à un sèche-cheveux réglé sur une ventilation fraîche (2–4). En cas d'utilisation de marquage au feutre à la peau, il faudra prendre garde à ne pas effacer ces repères lors de la toilette.
La baignade n'est pas strictement contre-indiquée ; néanmoins, il faudra prendre garde encore une fois aux éventuels marquages, ainsi qu'à l'action agressive que peuvent avoir certains types de baignade (due notamment aux sels de l'eau de mer ou au chlore des piscines…). On déconseillera l'exposition à une chaleur importante comme les saunas, hammam ou bains chauds de même que les soins agressifs pour la peau (épilation, gommage…).
L'exposition au soleil de la peau couverte par la radiothérapie devra être limitée (risque d'accentuation de la réaction). On pourra aussi conseiller d'éviter de porter des vêtements trop serrés, et d'éviter les sous-vêtements avec un risque d'irritation plus marqué (soutien-gorge à armature par exemple). L'utilisation de déodorants (non alcoolisées) est classiquement déconseillée, surtout par principe de précaution (l'effet nocif des sels de métaux avec la radiothérapie n'ayant pas été cliniquement démontré).
Certaines personnes ont volontiers recours aux huiles essentielles ; on conseillera, dans la mesure du possible, d'éviter les huiles essentielles d'arbre à thé ou de lavande, des cas cliniques ayant été décrits dans la littérature avec un effet oestrogèno-mimétique (5).
Il est d'usage de proposer, dès le début de la radiothérapie, de nourrir la peau par des émollients, sans qu'un produit n'ait clairement démontré un avantage par rapport aux autres (en dehors d'un essai de phase 3 recommandant la CALENDULA par rapport à la TROLAMINE (6), ainsi que l'éventuel bénéfice du STRATACTX (7, 8), qui reste non remboursé et dont le tarif n'est pas accessible à tous les budgets).
Classiquement, il est déconseillé d'appliquer l'émollient juste avant la séance. Il s'agit vraisemblablement d'un héritage des pansements en couche épaisse, qui pouvait entraîner un effet bolus. Rien ne prouve que l'application d'une interface d'1/10e de mm n'entraîne le même effet (9). Néanmoins, les habitudes étant solidement ancrées, il reste d'ordinaire conseillé au patient d'appliquer les produits chaque jour après leur séance.
Ces dernières années, les travaux avec des pansements barrières tels que le MEPITEL ou l'HYDROFILM semblent donner des résultats préventifs intéressants (10–15). Il reste néanmoins à disposer de format pouvant couvrir l'ensemble de la surface à traiter. L'application est faite dans le service de radiothérapie et idéalement, le dispositif est gardé tout au long du traitement, soit 3 à 6 semaines ce qui est décrit comme contraignant par les patients, notamment pour leur hygiène.
L'intérêt de la photobiomodulation ne sera pas abordé dans cet article, puisqu'elle fait l'objet d'un chapitre dédié.
Prise en charge curative
Dermite aiguë
Dermite de grade I
Elle se caractérise par un érythème discret et indolore (cf. photo 2). Dans certains cas, il peut aussi apparaître une hyperpigmentation.
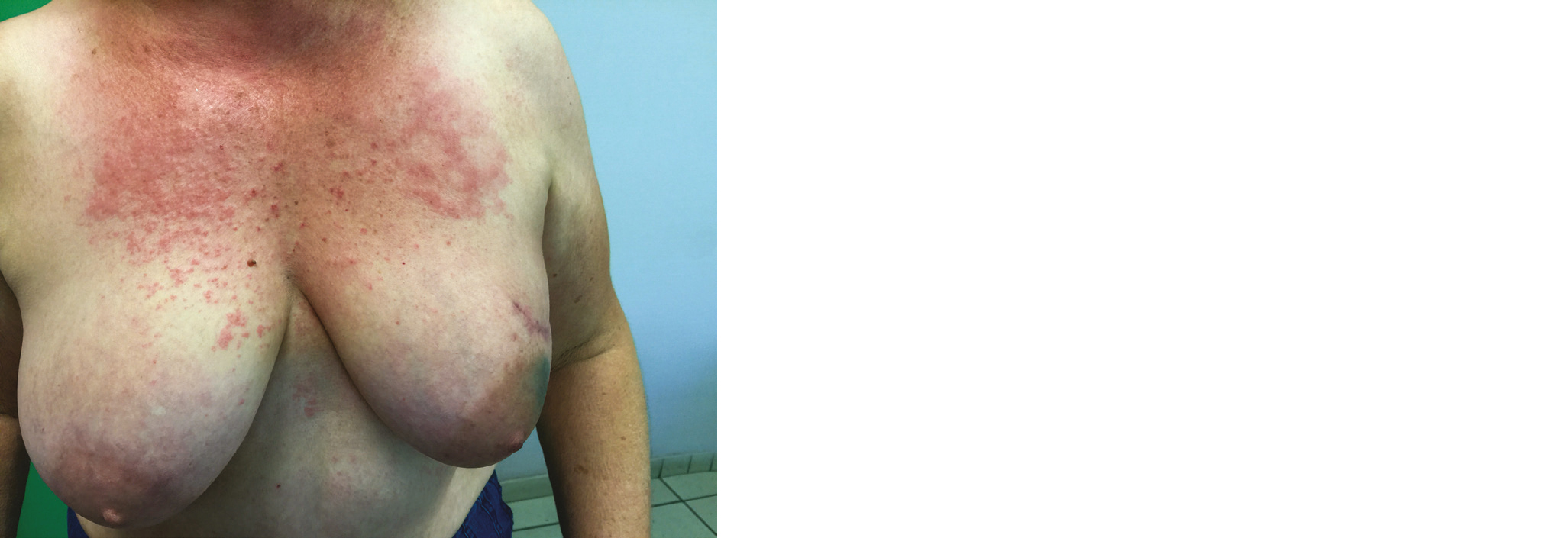
Photo 2 - Dermite grade I
La prise en charge repose en général sur la poursuite des soins émollients ou éventuellement de dermocorticoides (2–4). Certaines zones peuvent être sensibles voire légèrement douloureuses (notamment dans les traitements du sein au niveau du mamelon et/ou du lit opératoire). On peut alors proposer l'application de frais (gant de toilette humide, brumisateur conservé au frigo) ou l'application de pansement hydrogel comme l'HYDROTAC transparent ou l'HYDROCLEAN qu'on conservera au réfrigérateur pour bénéficier de l'effet apaisant.
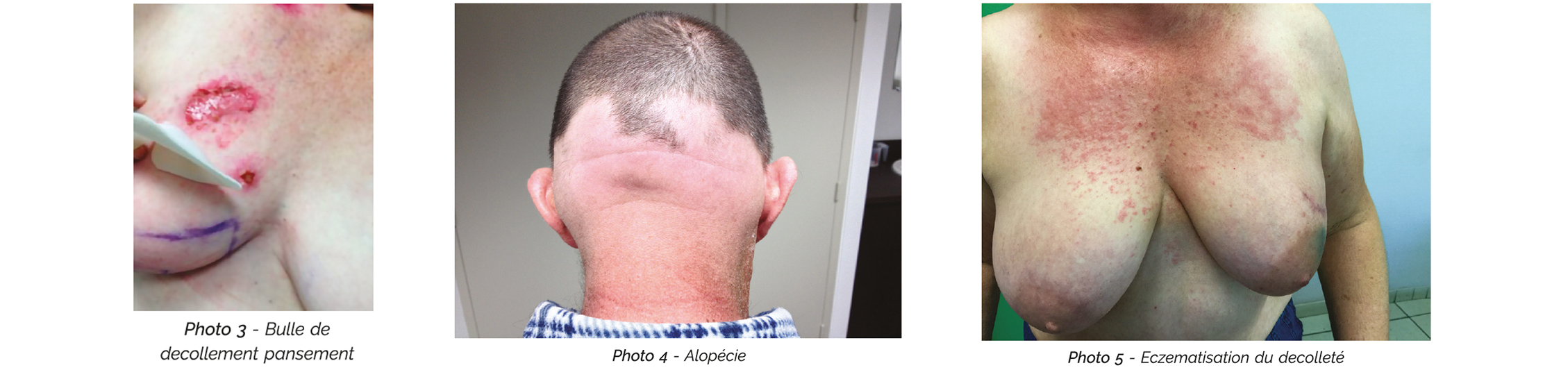
Dans tous les cas, on déconseille à l'application d'une vessie de glace qui, après un 1er temps d'apaisement, peut majorer la réaction locale au moment du réchauffement des tissus. On bannira tout pansement doté d'une surface adhésive : il y aurait alors un risque de bulles de décollement au retrait du dispositif, particulièrement douloureuses (cf. photo 3).
La dermite peut se caractériser, surtout sur le cuir chevelu, par une alopécie en général transitoire, qui se manifeste souvent dans un 1er temps par une sensation prurigineuse avant que les plaques de dépilation n'apparaissent (photo 4).
Une eczématisation peut apparaître, volontiers dans le décolleté dans le cadre des traitements du sein (cf. photo 5). L'application d'un dermocorticoïde de classe III ou IV est alors recommandée.
Dermite de grade II
La dermite de grade II se caractérise par un érythème intense, sensible voire douloureux avec des érosions suintantes confinée aux plis.
La prise en charge proposée est alors de maintenir une hydratation de la peau par produits émollient que l'on peut renforcer par des pansements hydrocellulaires ou hydrocolloïde, toujours en prenant soin de ne pas prescrire de forme avec bord adhésif. Ces dispositifs vont à la fois absorber l'exsudat et favoriser la cicatrisation. Il ne faut pas d'application d'émollient avant la mise en place du pansement, car cela gênerait son action cicatrisante.
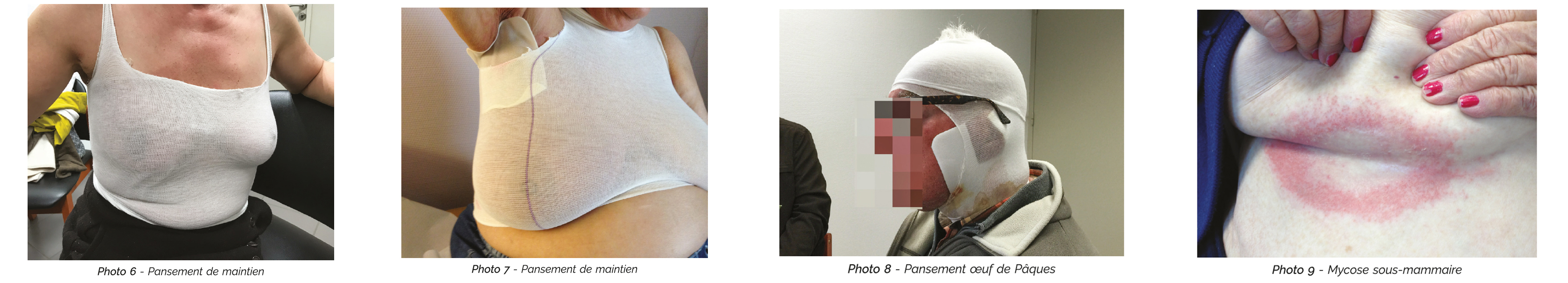
Il peut être difficile de faire tenir ces dispositifs, car ces éruptions surviennent dans des zones de plis et un système de maintien par filet élastique, ou Jersey tubulaires (avec découpes) peut aider (cf. photo 6 et 7). Souvent, l'utilisation de sous-vêtements adaptés, voire de brassière si elle est supportée, reste la meilleure option.
Au niveau du cou, un filet élastique ou un jersey tubulaire peut aider au maintien. Dans certains cas, le bandage « en oeuf de Pâques » peut-être une solution (cf. photo 8).
En cas de suintements, l'utilisation d'asséchant peut aider (CICALFATE par exemple). Le recours à l'éosine aqueuse est très discutable (risque d'allergie, coloration gênante à l'appréciation de l'érythème).
Une surinfection mycotique peut se produire, en particulier dans les plis (sillon sous-mammaire, pli inguinal) avec un aspect évocateur symétrique, en aile de papillon de chaque côté du pli, accentuant la douleur et volontiers prurigineuse (photo 9). Un traitement par ÉCONAZOLE poudre 1 % matin et soir pendant 2 semaines est recommandé.
Enfin, une surinfection bactérienne avec un aspect mélicérique ou croûteux (photo 10) doit indiquer un traitement antibiotique local (acide fusidique crème 2 % : 2 applications par jour pendant 7 jours ou MUCIPROCINE pommade 2 % : une application 3 x par jour pendant 5 à 10 jours) voire un traitement par voie générale ciblant les staphylocoques et streptocoques si les lésions sont trop étendues (par exemple pristinamycine 1000 mg fois 3/jour x 7 jours). La surinfection est parfois difficile à identifier mais devrait être évoquée en cas de délai à la récupération de la dermite après le traitement, en particulier dans les cas de fragilité immunitaire (par exemple diabète).
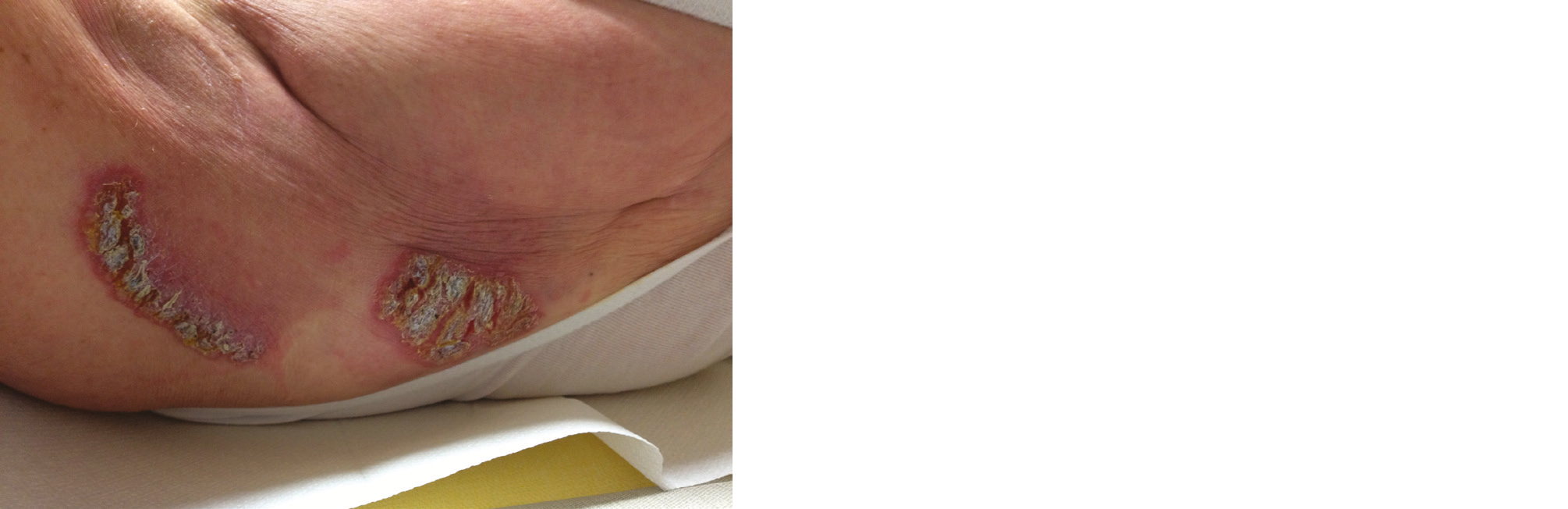
Photo 10 - Impetiginisation
Dermite de grade III
La dermite de grade III (photos 11, 12 et 13) se caractérise par un érythème intense, douloureux, avec des zones de suintements confl uentes extensives, débordant les zones de plis. Occasionnellement, cette dermite peut être hémorragique.
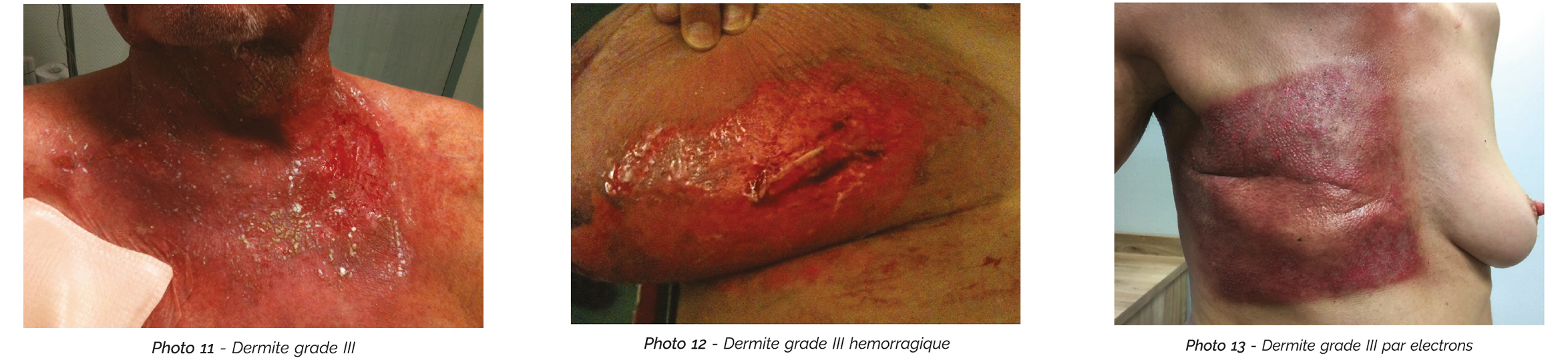
La prise en charge s'appuie sur un nettoyage au sérum physiologique puis l'application de pansements absorbants de type hydrocellulaire non adhésif (exemples : ALLEVYN®, BIATAIN®, MEPILEX EM®, URGOTUL LITE®, URGOTL ABSORB®…), hydrocolloide non adhésifs (exemples : COMFELLE®, DUODERM®, IALUSET HYDRO®) ou irrigo-absorbant (HYDROCLEAN ACTIVE® par exemple), soutenu par un système de maintien. Certaines équipes recommandent des pansements gras, par exemple par application de FLAMMAZINE® + compresse vaseline (HYDROTUL®, JELONET®, TULLE GRAS®…) ou compresse siliconée (MEPITEL ®) et pansement de couverture par compresses et système de maintien. Ces soins sont plus complexes, et nécessitent le passage d'une infirmière quotidiennement. Il faudra déposer ce pansement pour la séance de radiothérapie le refaire au décours. Ce sont donc des protocoles qui nécessitent volontiers une interruption de la radiothérapie, si celle-ci n'est pas préjudiciable au patient (on exclut donc en particulier les situations de radiothérapie d'intention curative ORL, de canal anal ou du col utérin). Cette stratégie a néanmoins l'avantage d'avoir une surveillance par un soignant en cas d'interruption du traitement.
Il faudra éventuellement associer des antalgiques par voie générale et rassurer le patient sur le fait que la récupération ad integrum est la règle. On recherchera d'éventuels facteurs aggravants que l'on pourrait contrôler (notamment les chimiothérapies). Dans certains cas, il faudra penser à des soins locaux de type bains de siège et à limiter les zones d'appui avec un coussin anti-escarres de classe II épais pour les réactions périnéales.
En cas de saignement, des pansements de type alginate seront utiles.
Dermite de grade IV
Il s'agit de cas de nécrose cutanée, devenu rarissime en cours de radiothérapie. L'interruption de la radiothérapie est la règle et la prise en charge devrait être orientée sur des centres experts (photo 14 : décision avec le chirurgien d'arrêter la radiothérapie à 46 Gy dans le contexte d'une irradiation adjuvante de sarcome avec reconstruction complexe).
Dans le cas particulier de désunion de cicatrice, il faudra discuter avec le chirurgien les modalités de prise en charge et la balance bénéfice risque de poursuivre ou d'interrompre la radiothérapie.
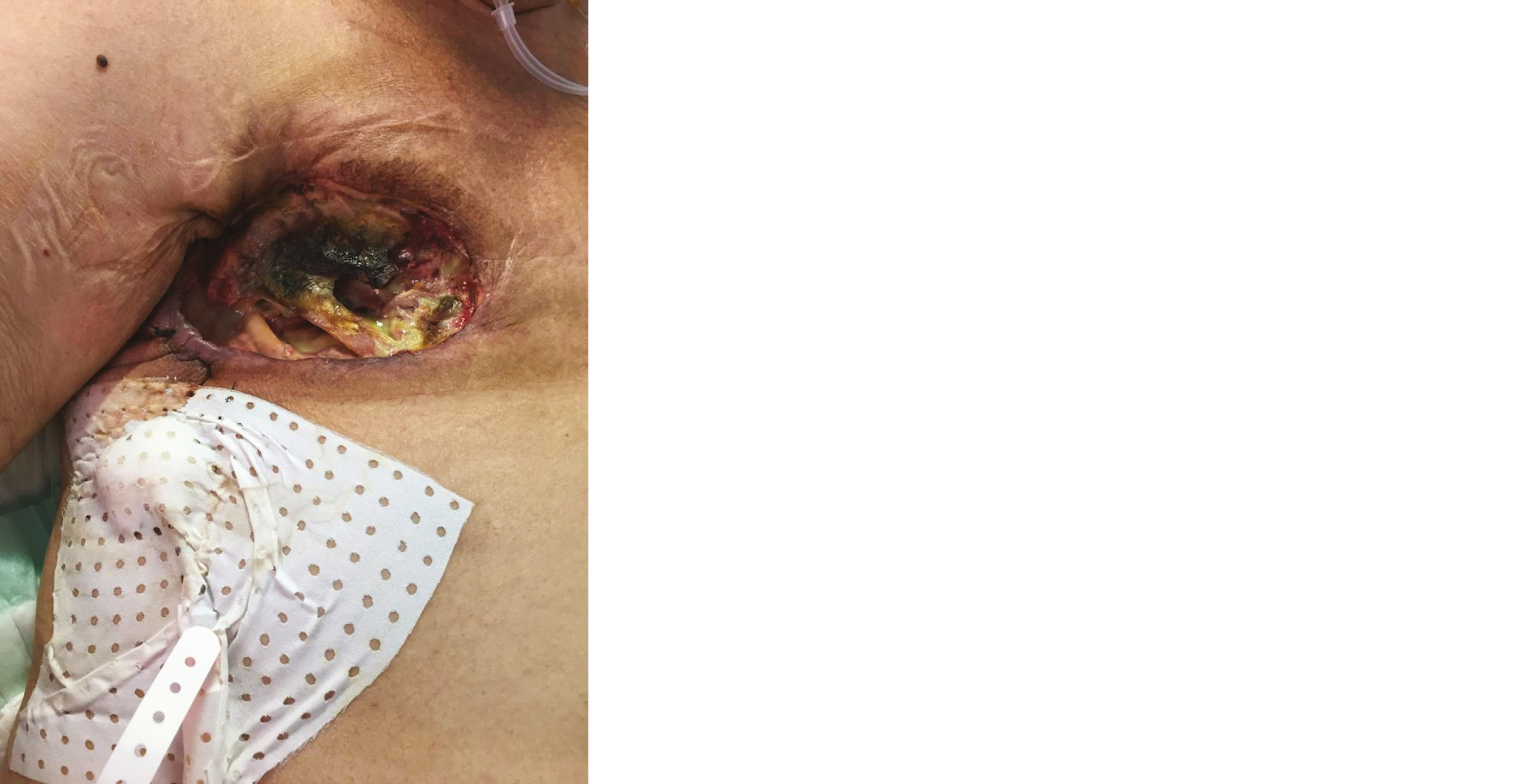
Photo 14 - Radionecrose 2 - Crédit photo Dr Dramais
Cas particulier : radiodermite associée au CETUXIMAB
Le cetuximab est susceptible d'entraîner une radiodermite pour laquelle des soins spécifiques ont été proposés : il est recommandé dès le début du traitement le recours à de la doxycycline 100 mg/jour pouvant être majoré à 200 mg/jour pendant 3 à 6 semaines si nécessaire avant de revenir à la dose de base de 100 mg/jour jusqu'à cicatrisation complète ainsi qu'un traitement local par hydrocortisone 1 %, pouvant être remplacé par des classes d'activités plus fortes (3 à 4) selon l'intensité de la réaction (16)
Dermite tardive
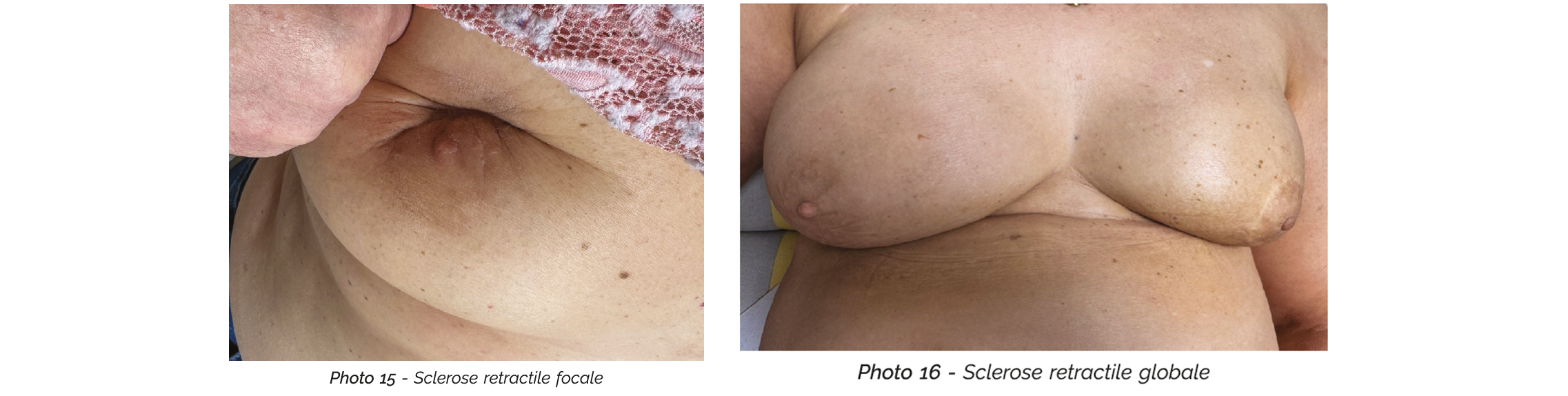
Des réactions de sclérose liée à la fibrose focale plus ou moins retractile (photo 15) ou globale (photo 16) des tissus sont classiques, et dépendent du fractionnement et de la génétique des individus. Elles sont difficiles à anticiper. Elles peuvent impacter le résultat esthétique, en particulier dans les prises en charge mammaire. Un traitement antioxydant associant pentoxifylline et vitamine E semble pouvoir limiter ce risque (17) ; à noter cependant que la pentoxifylline ne fait plus partie des molécules disponibles en France.
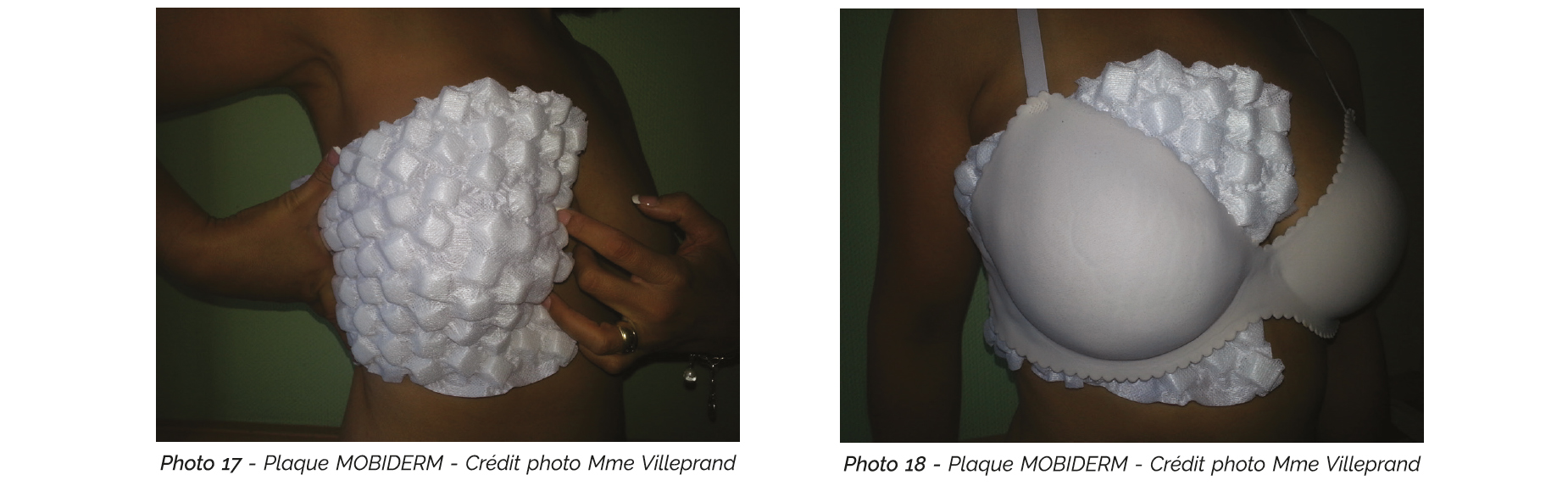
Une attention particulière contre l'adhérence des tissus sera à envisager en cas de projet de reconstruction par des manoeuvres d'automassage et/ ou des massages par un kinésithérapeute. Dans certains cas, l'automassage peut être aidé par l'application de plaques MOBIDERM® (grands plots) maintenue par le soutien-gorge sur la journée (photo 17 et 18).
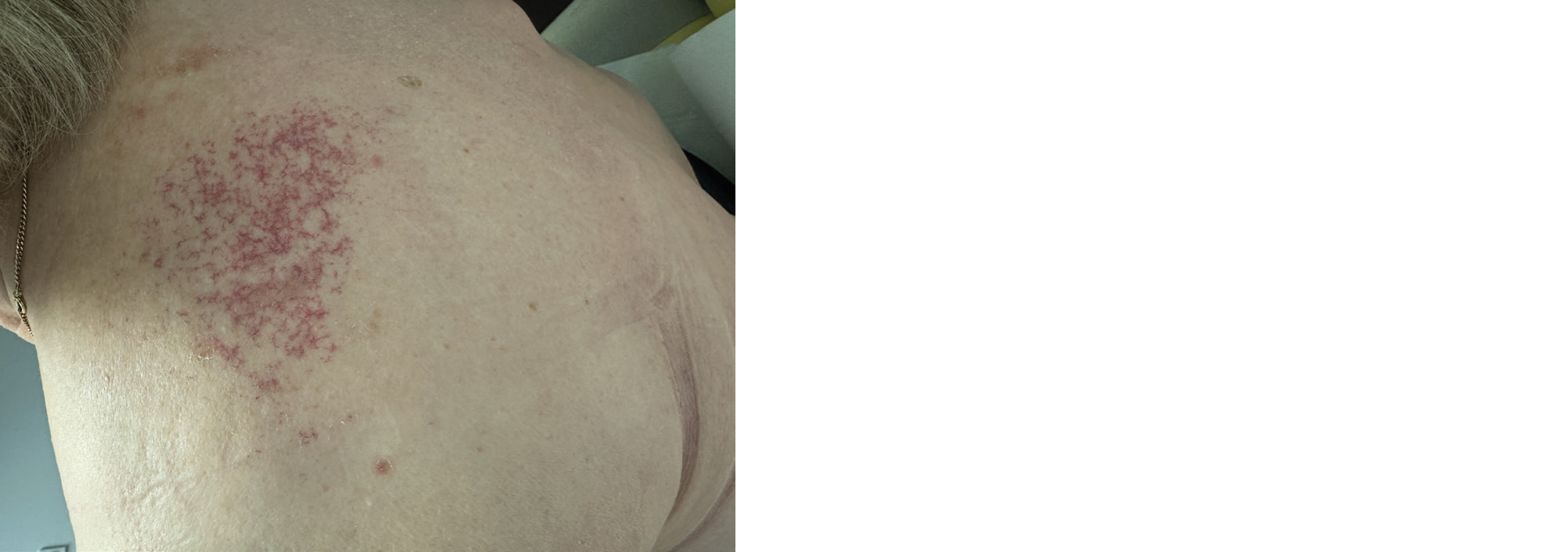
Des remaniements de type télangiectasie sont classiques (photo 19), surtout avec les traitements antérieurs par électrons.
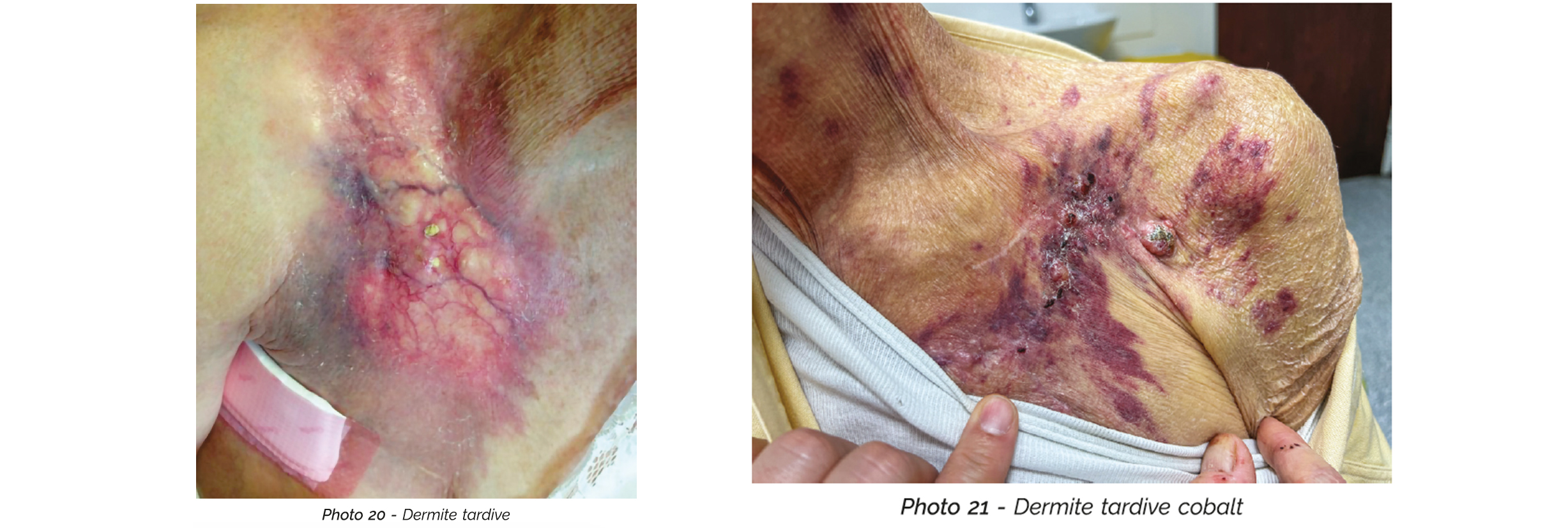
Une dégradation plus globale des tissus, avec fragilisation, calcifications, rétractions… peut être observée, notamment dans le cas de traitement ancien (réalisé au cobalt) (photo 20 et 21).
Des problèmes de nécrose peuvent apparaître, surtout dans des situations de réirradiation et/ ou de chirurgies multiples. Ce problème reste, heureusement, très rare. On prendra néanmoins garde dans certaines situations post-opératoires, notamment avec des reconstructions complexes comme dans le cadre des sarcomes, ou dans les cas de re irradiation (photo 22).

Photo 22 - Necrose post-radique
Devant des aspects atypiques, qui peuvent paraître anodins, il faudra savoir envisager des problèmes carcinologiques, qu'il s'agisse d'une récidive de l'affection initiale (et qui peuvent prendre des aspects très divers ; il ne faut pas hésiter à demander un avis dermatologique voire une biopsie de principe au moindre doute), d'un carcinome cutané ou d'un exceptionnel sarcome radio- induit (photo 23 : angiosarcome radio-induit).
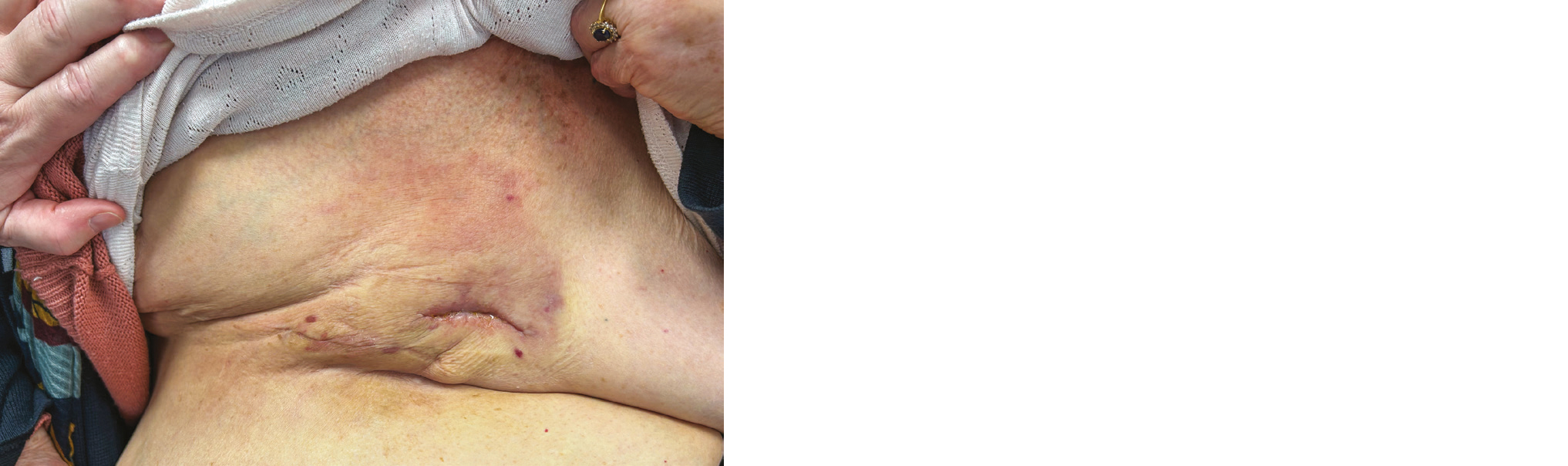
Photo 23 - Angiosarcome - Crédit photo Dr Langrand-Escure
Quelques cas de syndrome EPPER (eosinophilic polymorphic pruritic eruption associated with radiotherapy) ont été rapportés. Il s'agit d'une éruption prurigineuse constituée de papules et/ou de vésicules, débordant les zones cutanées traitées, prédominant aux membres inférieurs. L'éruption survient préférentiellement chez les femmes, pendant ou peu de temps après la radiothérapie (18, 19).
Pour finir, on citera le phénomène encore mal compris de « radiation recall », au cours duquel des réactions typiques de la radiothérapie réapparaissent chez des patients antérieurement traités à l'occasion suite à l'administration d'un médicament (régulièrement un taxane ou un anti métabolite) (20).
Un mot sur les soins conventionnels
De nombreux patients sollicitent notre avis sur le recours à des pratiques non conventionnelles, en particulier le recours aux coupeurs de feu et aux magnétiseurs. Si beaucoup estime que cela sera au mieux bénéfique, au pire inutile, certains patients s'interrogent cependant sur l'éventualité d'une interaction négative entre un coupeur de feu et l'action thérapeutique de la radiothérapie.
Notre attitude est d'expliquer au patient qu'il n'y a aucune assise scientifique suffisante pour privilégier ces pratiques par rapport aux soins proposés dans cet article. En conséquence, le choix d'un recours à des pratiques non conventionnelles relève d'une démarche personnelle… Néanmoins, en l'absence de preuve, il leur est recommandé de faire attention aux éventuelles demandes fi- nancières dont il pourrait faire l'objet.
Conclusion
Les radiodermites sont un phénomène très fréquent qui doit pouvoir être pris en charge par des protocoles adaptés, avec lesquels le praticien est en confiance. S'il n'y a pas de consensus sur des soins standards, plusieurs options recevables sont envisageables dans chaque situation et ont été présentés dans cet article.
Références
1. Weiss G, Shemer A, Trau H. The Koebner phenomenon: review of the literature. Journal of the European Academy of Dermatology and Venereology. 2002;16(3):241-8.
2. Behroozian T, Bonomo P, Patel P, Kanee L, Finkelstein S, Van Den Hurk C, et al. Multinational Association of Supportive Care in Cancer (MASCC) clinical practice guidelines for the prevention and management of acute radiation dermatitis: international Delphi consensus-based recommendations. The Lancet Oncology. avr 2023;24(4):e172-85.
3. Cao JQ, Yassa M, Bolivar CHA, Dahn H, Kong I, Logie N, et al. Modified Delphi Consensus on Interventions for Acute Radiation Dermatitis in Breast Cancer: A Canadian Expert Perspective. International Journal of Radiation Oncology*Biology*Physics. janv 2025;S0360301625000227.
4. Forde E, Van den Berghe L, Buijs M, Cardone A, Daly J, Franco P, et al. Practical recommendations for the management of radiodermatitis: on behalf of the ESTRO RTT committee. Radiation Oncology. 29 mars 2025;20(1):46.
5. Henley DV, Lipson N, Korach KS, Bloch C a. Prepubertal gynecomastia linked to lavender and tea tree oils. The New England journal of medicine. 1 mars 2007;356(5):479-85.
6. Pommier P, Gomez F, Sunyach MP, D'Hombres A, Carrie C, Montbarbon X. Phase III randomized trial of Calendula officinalis compared with trolamine for the prevention of acute dermatitis during irradiation for breast cancer. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 15 avr 2004;22(8):1447-53.
7. Lee SF, Shariati S, Caini S, Wong H, Chan AW, Gojsevic M, et al. StrataXRT for the prevention of acute radiation dermatitis in breast cancer: a systematic review and meta-analysis of randomized controlled trials. Supportive Care in Cancer. 9 août 2023;31(9):1-10.
8. Lee SF, Yip PL, Spencer S, Ho H, Subramanian B, Ding W, et al. StrataXRT and Mepitel Film for Preventing Postmastectomy Acute Radiation Dermatitis in Breast Cancer: An Intrapatient Noninferiority Randomized Clinical Trial. International Journal of Radiation Oncology*Biology*Physics. avr 2025;121(5):1145-55.
9. Suzuki T, Ohira S, Ogita M, Ohta T, Nozawa Y, Minamitani M, et al. Dosimetric effect of silicone-based gel on skin surface during volumetric modulated arc therapy for breast cancer. Journal of Applied Clinical Medical Physics. n/a(n/a):e70070.
10. Guan Y, Liu S, Li A, Cheng W. Comparison of the efficacy among different interventions for radiodermatitis: A Bayesian network meta-analysis of randomized controlled trials. Cao H, éditeur. PLoS ONE. 10 avr 2024;19(4):e0298209.
11. Herst PM, Bennett NC, Sutherland AE, Peszynski RI, Paterson DB, Jasperse ML. Prophylactic use of Mepitel Film prevents radiation-induced moist desquamation in an intra-patient randomised controlled clinical trial of 78 breast cancer patients. Radiotherapy and Oncology. janv 2014;110(1):137-43.
12. Lee SF, Wong HCY, Chan AW, Caini S, Shariati S, Rades D, et al. Mepitel Film for the prevention of acute radiation dermatitis in head and neck cancer: a systematic review and meta-analysis of randomized controlled trials. Supportive Care in Cancer. 18 août 2023;31(9):1-12.
13. Shariati S, Behroozian T, Kennedy S, Caini S, Herst PM, Zhang L, et al. Mepitel film for the prevention and treatment of acute radiation dermatitis in breast cancer: a systematic review and meta-analysis of randomized controlled trials. Supportive Care in Cancer. 16 août 2023;31(9):1-14.
14. T B, L M, I K, L Z, K D, J L, et al. Mepitel Film for the Prevention of Acute Radiation Dermatitis in Breast Cancer: A Randomized Multicenter Open-Label Phase III Trial. PubMed [Internet]. 2023 [cité 11 avr 2025]; Disponible sur : https://pubmed.ncbi.nlm.nih.gov/36493331/
15. Valcarenghi D, Tolotti A, Vees H, Torri V, Liptrott SJ, Presta G, et al. Mepitel® film versus standard care for the prevention of skin toxicity in breast cancer patients treated with adjuvant radiotherapy: A randomized controlled trial. Clinical and Translational Radiation Oncology. mai 2025;52:100936.
16. Bernier J, Russi EG, Homey B, Merlano MC, Mesía R, Peyrade F, et al. Management of radiation dermatitis in patients receiving cetuximab and radiotherapy for locally advanced squamous cell carcinoma of the head and neck: proposals for a revised grading system and consensus management guidelines. [cité 11 avr 2025]; Disponible sur : https://www.annalsofoncology.org/article/S0923-7534(19)37756-7/fulltext
17. Delanian S, Porcher R, Rudant J, Lefaix JL. Kinetics of response to long-term treatment combining pentoxifylline and tocopherol in patients with superficial radiation-induced fibrosis. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 1 déc 2005;23(34):8570-9.
18. Lam Cham Kee HX, Charra-Brunaud C, Cuny JF, Reigneau M, Vogin G, Peiffert D. À propos d'un syndrome EPPER (eosinophilic polymorphic pruritic eruption associated with radiotherapy) survenu chez une patiente après traitement d'un cancer de l'endomètre. Cancer/Radiothérapie. févr 2013;17(1):54-7.
19. Werchniak AE, Perry AE, Dinulos JGH. Eosinophilic, polymorphic, and pruritic eruption associated with radiotherapy (EPPER) in a patient with breast cancer. [cité 11 avr 2025]; Disponible sur: https://www.jaad.org/article/S0190- 9622(05)00721-8/fulltext
20. Bhangoo R, Cheng T, Petersen M, Thorpe C, DeWees T, Anderson J, et al. Radiation recall dermatitis: A review of the literature. Seminars in Oncology. 1 avr 2022;49(2):152-9.

Dr Bertrand FLEURY
Oncologue Radiothérapeute
Valence

