
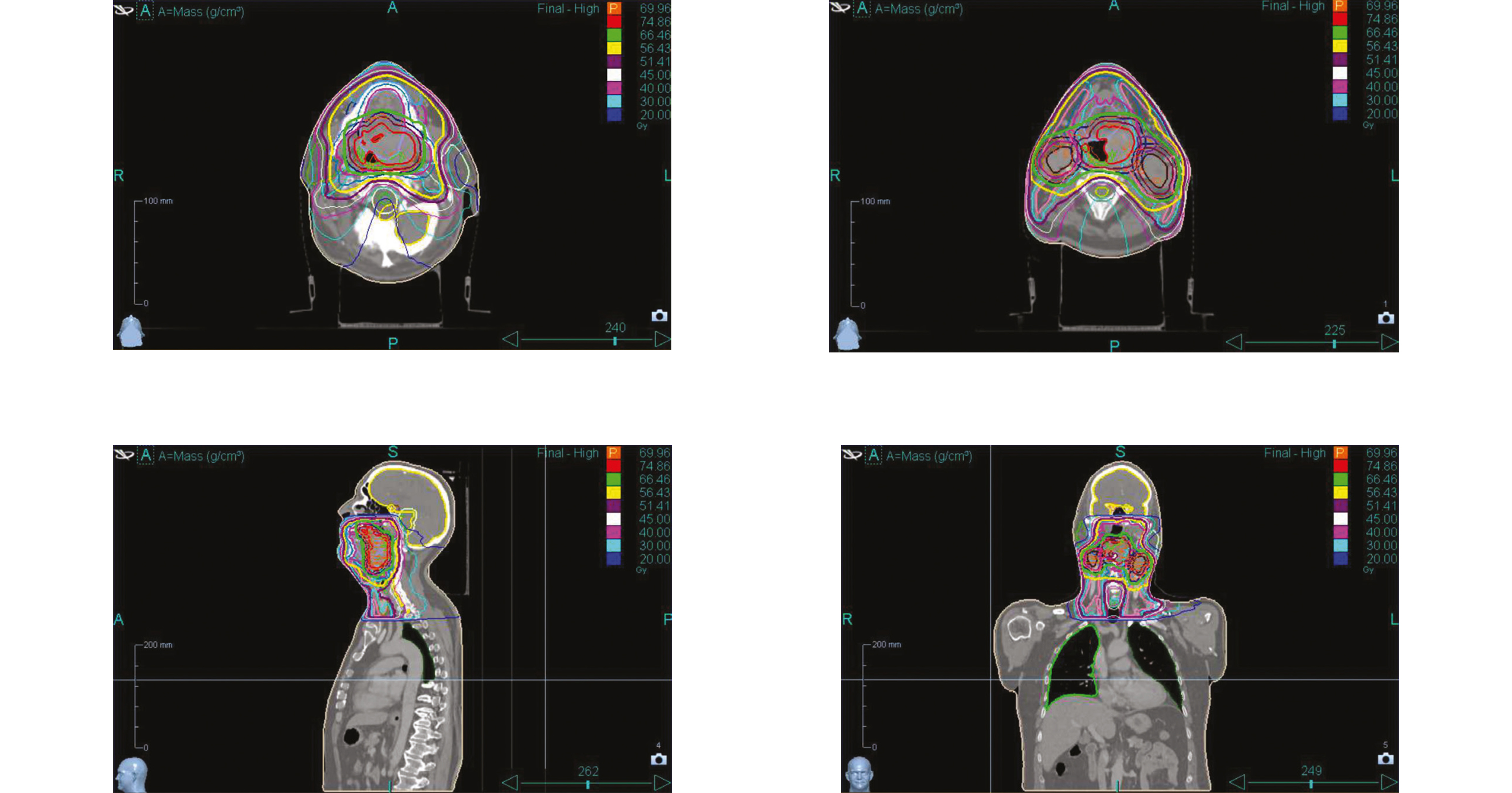
Lors de la consultation initiale avec l'oncologue radiothérapeute, un suivi infirmier en pratique avancée (IPA) pendant la radiothérapie ainsi qu'un traitement par photobiomodulation en prévention des toxicités radio-induites sont proposés et acceptés par le patient. Ce dernier refuse cependant la pose préventive d'une gastrostomie endoscopique percutanée (GEP). Un bilan dentaire, un bilan audiométrique ainsi qu'une consultation diététique sont réalisés avant le début du traitement.
Missions et intégration clinique de l'IPA en radiothérapie des cancers des VADS : exemple concret
Une première consultation IPA est réalisée après le scanner de centrage. Elle comporte une reprise des éléments essentiels de la prise en charge, une anamnèse exhaustive, un examen clinique ORL ciblé sur la recherche de trismus et de signes préexistants (mycose buccale, dysgueusie, xérostomie, douleur), ainsi qu'un examen clinique général si nécessaire. L'évaluation porte également sur l'état nutritionnel, la douleur, l'impact psychologique, social et professionnel, ainsi que sur les consommations tabagiques et alcooliques. Une orientation précoce vers les professionnels concernés (tabacologie, assistante sociale) est systématiquement proposée en fonction des besoins.
Les effets secondaires potentiels de la radiochimiothérapie, ainsi que l'intérêt des mesures prophylactiques (bains de bouche, crèmes), sont réexpliqués au patient et à son entourage. Pour prévenir la limitation de l'ouverture buccale, un suivi orthophonique précoce est instauré. M. A. bénéficie d'une prise en charge orthophonique dès le début de la radiothérapie, incluant l'utilisation d'un dispositif de type THÉRABITE, poursuivi après la fin de l'irradiation. La prévention bucco- dentaire est renforcée avec la prescription de gouttières fluorées et une sensibilisation à leur observance.
L'IPA assure un suivi hebdomadaire en alternance avec le suivi médical, augmentant ainsi la fréquence et l'intensité du monitoring clinique durant le traitement.
À chaque consultation, une pesée est effectuée, l'alimentation (texture, compléments nutritionnels) est évaluée, la douleur est cotée via l'échelle numérique, l'observance des mesures préventives est vérifiée, et un examen clinique systématique avec cotation des toxicités radio- induites est réalisé.
Un traitement par photobiomodulation est instauré dès le début de l'irradiation à visée préventive de la mucite.
Suivi évolutif du patient
Dès la 3e séance de radiothérapie, des nausées chimio-induites apparaissent, rapidement contrôlées par un traitement antiémétique. Une perte de poids de 2 kg motive une consultation diététique. Simultanément, une mycose buccale est diagnostiquée et traitée, et une supplémentation par deux compléments nutritionnels oraux (CNO) par jour est mise en place.
La première consultation de suivi IPA, réalisée lors de la 5e séance, permet le suivi rapproché de ces complications précoces.
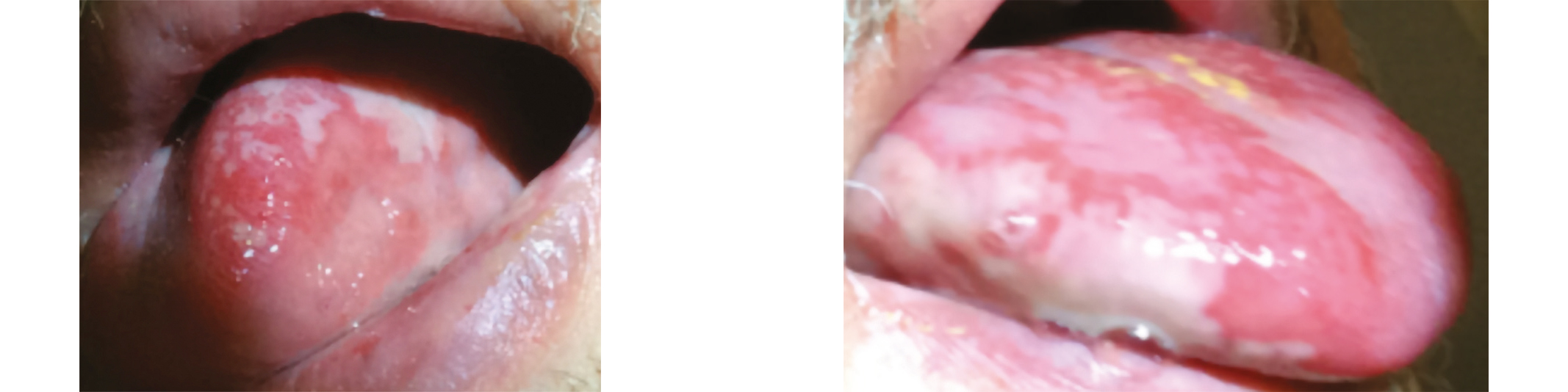
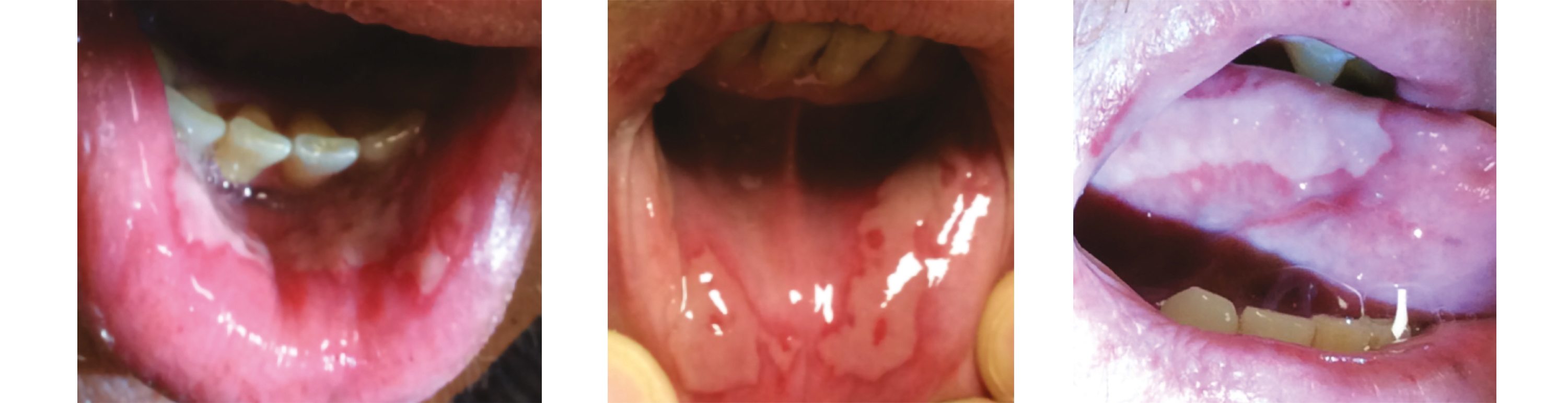
À la 10e séance, une mucite de grade 2 avec aphtes et dysgueusie est constatée lors du suivi IPA, justifiant l'introduction d'un traitement antalgique de palier 1 et 2. Des conseils diététiques personnalisés sont également donnés en collaboration avec la diététicienne. Une xérostomie de grade 1 est notée et la photobiomodulation est intensifiée à visée curative.
À la 12e séance, une odynophagie de grade 2 est objectivée, nécessitant l'instauration d'une analgésie de palier 3. La perte de poids s'aggrave (–3 kg), motivant une nouvelle consultation diététique et soulevant la nécessité prochaine d'une pose de sonde nasogastrique (SNG).
Lors de la 14e séance, l'aggravation des symptômes — mucite de grade 3, dysgueusie, xérostomie sévère et odynophagie persistante malgré le traitement morphinique — conduit à l'hospitalisation du patient pour la pose d'une SNG, l'instauration d'une nutrition entérale, un ajustement de l'antalgie, une réhydratation et l'organisation du retour à domicile avec un prestataire de santé et des passages infirmiers quotidiens.
Cette première moitié du traitement, marquée par la survenue rapide et sévère des complications classiques de la radiochimiothérapie des VADS, illustre la nécessité d'un suivi rapproché et structuré, permis par l'intégration de l'IPA en complément du suivi médical hebdomadaire classique.
Ajustements thérapeutiques continus
Par la suite, les besoins en soins de support sont réévalués de façon plurihebdomadaire grâce à l'alternance du suivi entre médecins, IPA et manipulateurs lors des séances de photobiomodulation. Cela conduit notamment à l'instauration d'une hydratation intraveineuse avec traitement anti-émétique à domicile, à l'adaptation des traitements antalgiques morphiniques, et au suivi nutritionnel. Le suivi des lésions de mucite est documenté par des photographies lors des séances de photobiomodulation.
Événement intercurrent sévère
À la 30e séance, le patient est hospitalisé en réanimation pour coma secondaire à un surdosage morphinique, associé à une détresse respiratoire et à une pneumopathie d'inhalation compliquée d'un choc septique. La prise en charge comporte une antibiothérapie intraveineuse, un soutien vasopresseur, une antagonisation opioïde par naloxone, une ventilation mécanique avec intubation orotrachéale, puis une extubation quelques jours plus tard. La renutrition, d'abord parentérale puis entérale, est maintenue. L'évolution est favorable et le patient peut regagner son domicile après 11 jours d'hospitalisation. L'irradiation n'a pas été reprise.
Conclusion
La radiochimiothérapie des VADS expose les patients à de nombreuses complications précoces et sévères, bien connues des oncologues radiothérapeutes. Ces effets secondaires, quasi-systématiques, peuvent compromettre la poursuite optimale du traitement, altérer l'étalement de l'irradiation et nuire à son efficacité oncologique.
Dans le cas de ce patient, la survenue rapide d'effets secondaires majeurs a nécessité une prise en charge intensive et coordonnée entre médecins et IPA, permettant d'anticiper les complications, de limiter les interruptions de traitement, d'éviter replanification du scanner de centrage, et de maintenir une qualité de soins optimale grâce à la coordination intra- et extrahospitalière.
La survenue d'une complication sévère nécessitant une hospitalisation en réanimation reste un évènement rare, mais souligne l'importance d'un suivi étroit, pluridisciplinaire et réactif pour assurer la sécurité des patients en cours de radiochimiothérapie.

Jennifer MARTIN
Infirmière en pratique avancée (IPA)
Département d'oncologie radiothérapie
Institut de Cancérologie de Lorraine
Nancy

