Les ataxies cérébelleuses d'apparition tardive chez l'adulte constituent un défi diagnostique, en raison de la grande hétérogénéité de leurs causes potentielles. Face à un syndrome cérébelleux progressif apparaissant après l'âge de 40 ans, il faut distinguer les étiologies acquises (par exemple, causes vasculaires, inflammatoires ou toxiques) des formes neurodégénératives et/ou génétiques. Ces dernières sont majoritairement des ataxies héréditaires autosomiques dominantes débutant tôt dans la vie, mais des formes à début tardif existent1. Dans cet article, nous illustrons la démarche diagnostique au travers d'un cas clinique.
Présentation du cas clinique
Vous recevez en consultation un homme de 73 ans sans antécédents notables, hormis une hypertension artérielle et une gonarthrose bilatérale. Monsieur ne vous déclare aucune intoxication alcolo-tabagique et aucune prise de médicaments en dehors d'un anti-hypertenseur et parfois de paracétamol. Vous ne retrouvez aucune exposition particulière dans son environnement. Sur le plan familial, vous notez que sa sœur présente des troubles de l'équilibre de cause indéterminée depuis l'âge de 65 ans. Depuis 4 à 5 ans (vers l'âge de 68 ans), le patient décrit une instabilité à la marche d'installation insidieuse, fluctuante, survenant surtout lors des parcours prolongés et lors des mouvements rapides de la tête. Aucune chute n'est rapportée.
Sur le plan clinique, vous notez une apallesthésie aux membres inférieurs, une hypopallesthésie aux membres supérieurs, une abolition des reflexe ostéo-tendineux aux 4 membres, une ataxie probablement mixte proprioceptive et cérébelleuse à la marche, la marche en tandem n'est pas réalisable. Les mouvements oculaires montrent des saccades légèrement hypermétriques. Vous objectivez une dysarthrie cérébelleuse discrète. Le reste de votre examen clinique général et neurologique est sans particularité, notamment pas de signes parkinsoniens, ni de signes dysautonomiques ni de syndrome vestibulaire périphérique évident. En somme, le tableau est celui d'une ataxie mixte cérébelleuse et proprioceptive lentement progressive.

QCM 1 – Devant ce tableau clinique, quels examens complémentaires proposez-vous en première intention ?
A. Une IRM cérébrale
B. Une IRM médullaire
C. Un ENMG
D. Un bilan biologique d'ataxie de première intention
E. Un examen ophtalmologique
Réponses et explications
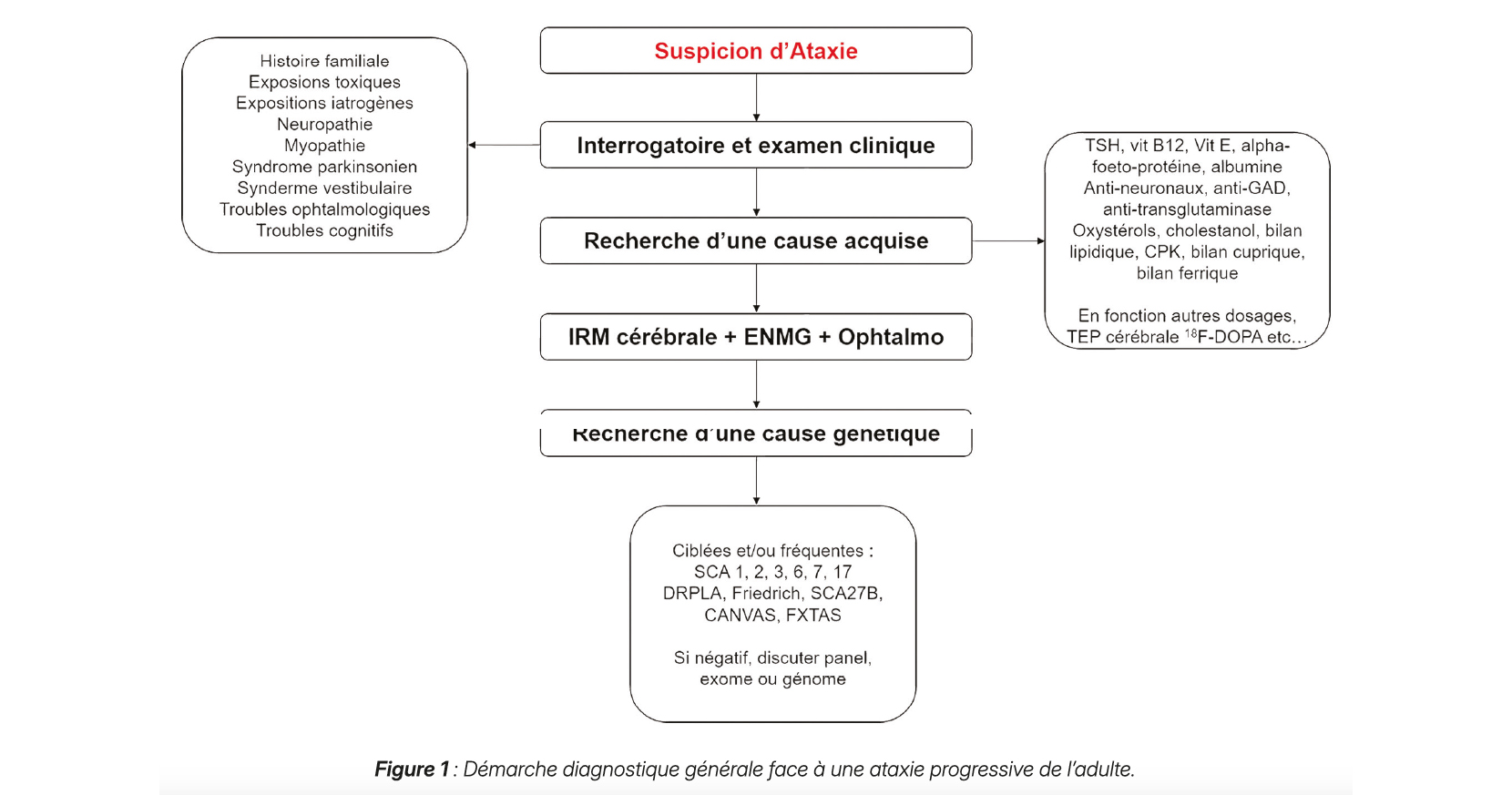
Toutes les propositions étaient vraies. Devant un syndrome cérébelleux d'évolution lentement progressive (plusieurs mois ou années) chez l'adulte, il convient d'abord d'éliminer une cause acquise potentiellement curable. Un bilan de première ligne comprend généralement (Figure 1) :
- Des imageries cérébrale et médullaire IRM (à la recherche d'une lésion focale, de signes de sclérose en plaques, d'une dégénérescence…).
- Un bilan métabolique et vitaminique (dosages de vitamine B12, vitamine E, hormones thyroïdiennes…), recherche d'anticorps anti neuronaux (syndrome paranéoplasique si l'ataxie est d'évolution subaiguë), d'anticorps anti-transglutaminase (maladie coeliaque avec ataxie « gluten-sensible »), anti-GAD, sérologies (VIH, syphilis…).
- Un ENMG à la recherche d'une éventuelle neuropathie et/ou myopathie pouvant parfois orienté la démarche diagnostique.
- Un examen ophtalmologique à la recherche d'une rétinite pigmentaire ou d'autres anomalies ophtalmologique pouvant parfois orienter la démarche diagnostique.Dans la majorité des ataxies tardives dégénératives, ces examens initiaux reviennent négatifs. Il faut alors adopter une démarche structurée pour identifier l'étiologie sous-jacente.
QCM 2 – Tous vos examens complémentaires sont revenus sans particularités en dehors de lʼENMG qui a mis en évidence une neuronopathie (ganglionopathie) sensitive.
Quel(s) analyse(s) complémentaire(s) proposez-vous à votre patient ?
A. Recherche de maladie de Wilson
B. TEP cérébrale 18F-DOPA
C. Recherche génétique de CANVAS
D. Recherche génétique de Friedrich
E. Recherche génétique de SCA27B
Réponses et explications
Les réponses vraies étaient C et D. En effet devant un tableau d'ataxie progressive associée à une neuronopathie sensitive les deux étiologies les plus fréquente à rechercher sont le CANVAS et l'ataxie de Friedrich (AF). La SCA27B de découverte récente représente une cause fréquente d'ataxie progressive de l'adulte, elle peut s'associer à une neuropathie le plus souvent aspécifique de type longueur dépendante (Tableau 1)1, 2. L'autre cause fréquente d'ataxie progressive de l'adulte est l'atrophie multi-systématisée de type cérébelleuse (AMS-C) qui associe ataxie, syndrome parkinsonien et dysautonomie, il faut toujours y penser néanmoins ici nous n'avions pas d'argument pour l'évoquer et donc peu d'intérêt à réaliser une TEP cérébrale 18F-DOPA à la recherche d'une déplétion dopaminergique. Même chose pour la maladie de Wilson due à une surcharge en cuivre dʼorigine génétique, ici aucun argument pour l'évoquer.
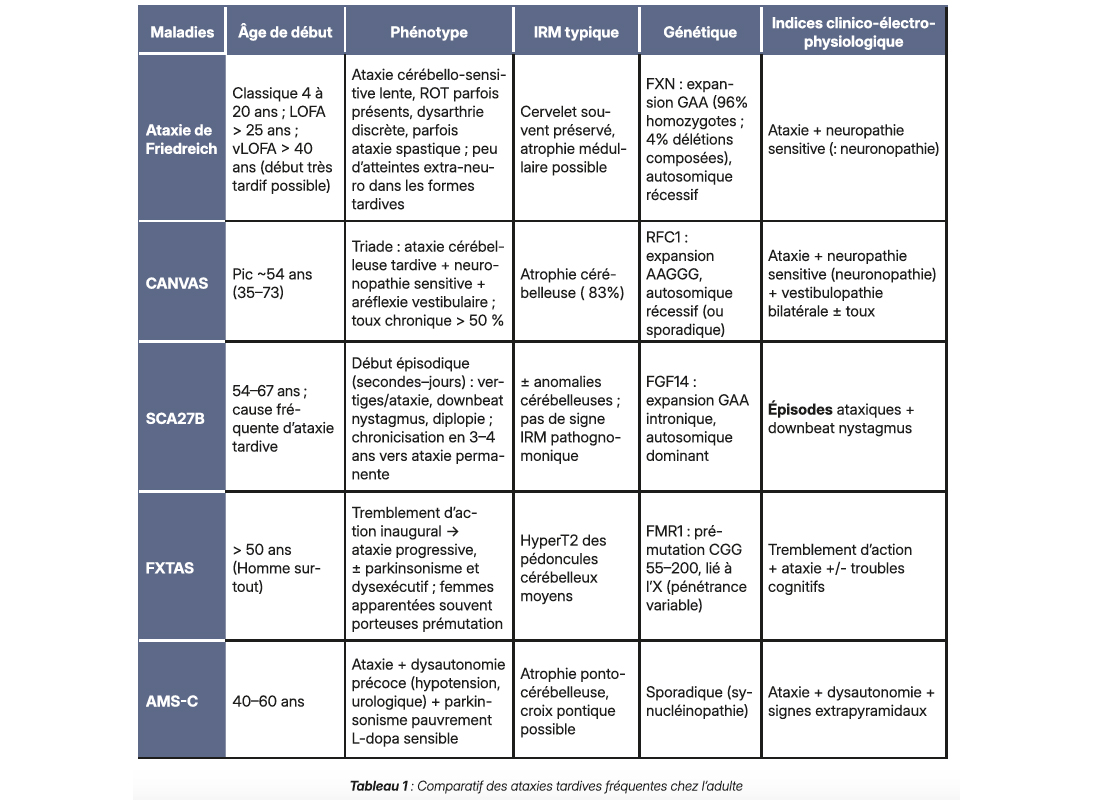
AMS-C = Atrophie Multisystématisée de forme Cérébelleuse ; CANVAS = Cerebellar Ataxia with Neuropathy and Vestibular Areflexia Syndrome ; FXTAS = Fragile X–Associated Tremor/Ataxia Syndrome ; LOFA = Late-Onset Friedreich Ataxia ; SCA27B = Spinocerebellar Ataxia type 27B ; vLOFA = Very Late-Onset Friedreich Ataxia.
QCM 3 – Vos recherches génétiques ont mis en évidence une expansion homozygote pathologique dans le gène FXN (150 triplets et 1060 triplets) compatible avec une maladie de Friedrich de révélation très tardive chez votre patient, que lui expliquez-vous ?
A. Vous êtes atteint d'une maladie génétique de transmission dominante.
B. Vous êtes atteint d'une maladie génétique qui atteint uniquement le système nerveux central.
C. Vous pouvez bénéficier d'un traitement par Omaveloxolone.
D. La prise en charge rééducative est indispensable dans votre pathologie.
E. Un bilan cardiologique est nécessaire.
Réponses et explications
Les réponses vraies étaient C, D et E. L'AF est l'ataxie héréditaire récessive la plus fréquente, représentant environ la moitié des ataxies autosomiques récessives dans les pays occidentaux. C'est une maladie neurodégénérative rare dont la forme typique débute dans l'enfance ou l'adolescence. LʼAF classique associe une ataxie cérébelleuse et sensitive progressive, des aréflexies ostéotendineuses diffuses, des signes pyramidaux, et une scoliose. Des atteintes extra-neurologiques sont fréquemment associées : cardiomyopathie hypertrophique (85 % des cas), troubles du rythme, diabète (10–20 % des cas), surdité et hypertrophie des muscles jambiers. L'IRM médullaire montre classiquement une atrophie spinale (cordons postérieurs amaigris), alors que l'IRM cérébrale est le plus souvent normale, sans atrophie cérébelleuse visible macroscopiquement. Sur le plan génétique, l'AF est liée dans l'immense majorité des cas (supérieur à 95 %) à une expansion instable du triplet GAA dans l'intron 1 du gène FXN (chromosome 9) en homozygotie. Les individus sains possèdent inférieur à 33 répétitions GAA, tandis que les patients atteints ont généralement supérieur à 66 répétitions sur chaque allèle. Bien que classiquement l'AF soit une maladie de l'adolescent, environ 15 % des cas débutent à lʼâge adulte : on parle d'AF tardives. On distingue la LOFA (Late-Onset Friedreich Ataxia) dont le début survient après 25 ans, et la vLOFA (Very Late-Onset) dont le début est au-delà de 40 ans. Ces formes tardives ont un phénotype notablement plus modéré. De manière générale, plus l'âge de début est tardif, plus la progression de la maladie est lente et atténuée (contrairement à d'autres pathologies neurodégénératives où un début tardif peut être de mauvais pronostic). Les patients LOFA/vLOFA présentent peu de manifestations extra-neurologiques, et conservent souvent une plus grande autonomie de marche de nombreuses années.
Prise en charge de lʼataxie de friedrich
Il n'existe pas de traitement curatif permettant de corriger le déficit en frataxine. La prise en charge est donc essentiellement symptomatique et pluridisciplinaire, faisant intervenir rééducation fonctionnelle, appareillages, traitement des complications (antidiabétiques si diabète, pace-maker si troubles de conduction cardiaque, bêtabloquants en cas de cardiomyopathie hypertrophique obstructive…), et conseil génétique. Des essais cliniques ont évalué sans succès majeur divers composés (antioxydants, modulateurs du métabolisme mitochondrial…), à l'exception notable d'une nouvelle molécule, lʼomaveloxolone. L'essai clinique de phase II MOXIe a démontré en 2019-2021 qu'une cure de 48 semaines dʼomaveloxolone (150 mg/j) permettait une amélioration modeste mais significative de la fonction neurologique des patients atteints d'AF par rapport au placebo, évaluée par l'échelle mFARS (gain d'environ –2,4 points sous omaveloxolone)3. Lʼomaveloxolone a ainsi été approuvée en 2023 par la FDA, devenant le premier traitement pharmacologique indiqué dans l'ataxie de Friedreich. Ses effets indésirables sont principalement une hépatotoxicité dose dépendante, une fatigue, des céphalées, des troubles digestifs et une élévation du LDL-cholestérol. En France, lʼomaveloxolone est actuellement disponible en accès précoce.
Conclusion
Il n'y a pas d'âge pour l'ataxie, le cas de notre patient rappelle que les ataxies d'apparition tardive sont plus fréquentes qu'on ne le croit en consultation de l'adulte. Face à une ataxie progressive, une démarche structurée reste payante. Sur le plan thérapeutique, lʼomaveloxolone ouvre une première fenêtre de traitement dans l'ataxie Friedreich. D'autres pistes laissent espérer des options modificatrices pour plusieurs ataxies. En attendant, la prise en charge pluridisciplinaire améliore concrètement la qualité de vie. Enfin garder à l'esprit que dans les ataxies tardives, le meilleur examen complémentaire est souvent… la réévaluation régulière à la lumière des découvertes génétiques qui continuent d'élargir le champ des causes identifiables.
Références
1. Coarelli G, Wirth T, Tranchant C, Koenig M, Durr A, Anheim M. The inherited cerebellar ataxias: an update. J Neurol. 2023;270(1):208 222. doi:10.1007/s00415-022-11383-6.
2. Clément G, Puisieux S, Pellerin D, Brais B, Bonnet C, Renaud M. Spinocerebellar ataxia 27B (SCA27B), a frequent late-onset cerebellar ataxia. Rev Neurol (Paris). 2024;180(5):410-416. doi:10.1016/j.neurol.2024.03.007.
3. Lynch DR, Chin MP, Delatycki MB, et al. Safety and Efficacy of Omaveloxolone in Friedreich Ataxia (MOXIe Study). Ann Neurol. 2021;89(2):212-225. doi:10.1002/ana.25934.

Dr Mickael AUBIGNAT
Service de neurologie
Amiens

