
Les innovations technologiques de la radiothérapie (Radiothérapie Conformationnelle avec Modulation d'Intensité (RCMI), RadioThérapie Guidée par l'Image (RTGI)…) permettent une diminution de certains effets secondaires radio-induits mais aussi l'apparition de nouveaux effets secondaires ou la majoration d'effets secondaires connus. L'incidence cumulée des nausées et vomissements radio-induits (NVRI) au cours d'une irradiation varie entre 40 et 80 %. Ces effets indésirables sont parfois redoutés par les patients (comme pour la chimiothérapie) mais sont sous-estimés par les oncologues radiothérapeutes qui les considèrent souvent comme l'apanage de la chimiothérapie. Cependant, il existe des mécanismes de NVRI indépendants de ceux de la chimiothérapie, soit en rapport avec une irradiation directe de certaines structures anatomiques soit par relargage de substances émétogènes à partir de sites irradiés. Il existe une asymétrie de perception entre patients et professionnels de santé de la même manière que pour les nausées et vomissements chimio-induits (NVCI). Ce sous-diagnostic conduit à un sous-traitement. Quatre sociétés savantes ont développé des référentiels de bonnes pratiques cliniques relatives aux NVRI : le NCCN, la MASCC conjointement avec l'ESMO et l'ASCO. L'objectif de ce travail est d'actualiser le référentiel pluridisciplinaire et pluriprofessionnel de pratique clinique relatif à la prise en charge des NVRI.
Définition
Les NVRI sont classiquement caractérisés par une phase latente asymptomatique puis une période de nausées et/ou de vomissements. Leur survenue par rapport à la première séance de radiothérapie peut varier. La nausée est une perception subjective difficile à définir se traduisant par une sensation épigastrique désagréable, souvent associée à un malaise, un dégoût de la nourriture et des boissons, une hypersalivation, associée à une envie de vomir, suivie ou non de vomissements. Le vomissement est l'expulsion violente de matières contenues dans l'estomac. On distingue 4 présentations cliniques des nausées et vomissements radio et/ou chimio-induits :
- NVRI / NVCI anticipés : ils surviennent avant la radiothérapie et/ou chimiothérapie.
- NVRI / NVCI aigus : ils surviennent au cours des 24 premières heures de la radiothérapie et/ou de la chimiothérapie.
- NVRI / NVCI retardés : ils surviennent après la 24ème heure de la radiothérapie et/ou chimiothérapie sans limite de fin.
- NVRI / NVCI réfractaires : ils surviennent malgré un traitement antiémétique prophylactique bien mené.
- NB : Nous ne retenons pas la terminologie de NVRI « paroxystiques » comme pour les NVCI car les séances de radiothérapie s'enchaînent habituellement plusieurs jours ou semaines d'affilés.
Les données de la littérature reposent essentiellement sur la radiothérapie conformationnelle en 3 dimensions. Il serait nécessaire de réactualiser ces données pour la RCMI et la radiothérapie stéréotaxique (RCS).
En cas d'irradiation encéphalique, une encéphalopathie aiguë peut exister la première semaine d'irradiation responsable de symptômes d'hypertension intracrânienne : les nausées et vomissements peuvent être associées à des céphalées, une somnolence et une aggravation des troubles neurologiques pré-existants. Les symptômes sont souvent mineurs, d'évolution favorable en quelques jours, mais peuvent évoluer vers un engagement cérébral parfois fatal.
Bonnes pratiques en soins oncologiques de support : une prise en charge en 3 temps
1er temps = avant l'irradiation : a) délivrer une information au patient lors des consultations par le médecin, le manipulateur ou l'infirmière de coordination, éventuellement complétée par un livret patient ; b) mettre en place les mesures préventives associées en fonction du cancer irradié ; et, respecter des contraintes de dose aux organes à risque, tant au niveau du système nerveux central que du tube digestif.
2éme temps = pendant l'irradiation : évaluer et prendre en charge les effets secondaires en cours de radiothérapie.
3éme temps = après l'irradiation : évaluer et prendre en charge les effets secondaires à long terme permettant le contrôle a posteriori des irradiations délivrées.
Évaluation du risque émétogène
Les facteurs de risque des NVRI et/ou NVCI sont présentés en Figure 2. Le risque émétogène dépend de 2 facteurs principaux :
- La localisation anatomique irradiée qui permet de classer l'irradiation de minime à haut risque émétogène. L'importance du risque émétogène en fonction de la localisation anatomique irradiée est présentée dans le Tableau 2.
- La chimiothérapie concomitante qui peut être associée le cas échéant : le risque émétogène de la chimiothérapie est généralement supérieur à celui de la radiothérapie.
Le risque émétogène dépend également d'autres facteurs même s'ils n'ont pas d'impact sur la prévention des NVRI :
- Les facteurs liés à la radiothérapie : dose totale, fractionnement, étalement, volume irradié, technique de radiothérapie, dose aux organes à risque (intestin grêle, area postrema).
- Les facteurs individuels liés au patient luimême, de la même manière que pour les NVCI : adulte jeune (moins de 55 ans), antécédent de NVCI, de nausées et vomissements gravidiques et de mal des transports, sexe féminin, troubles anxieux. L'addiction à l'alcool est un facteur protecteur.
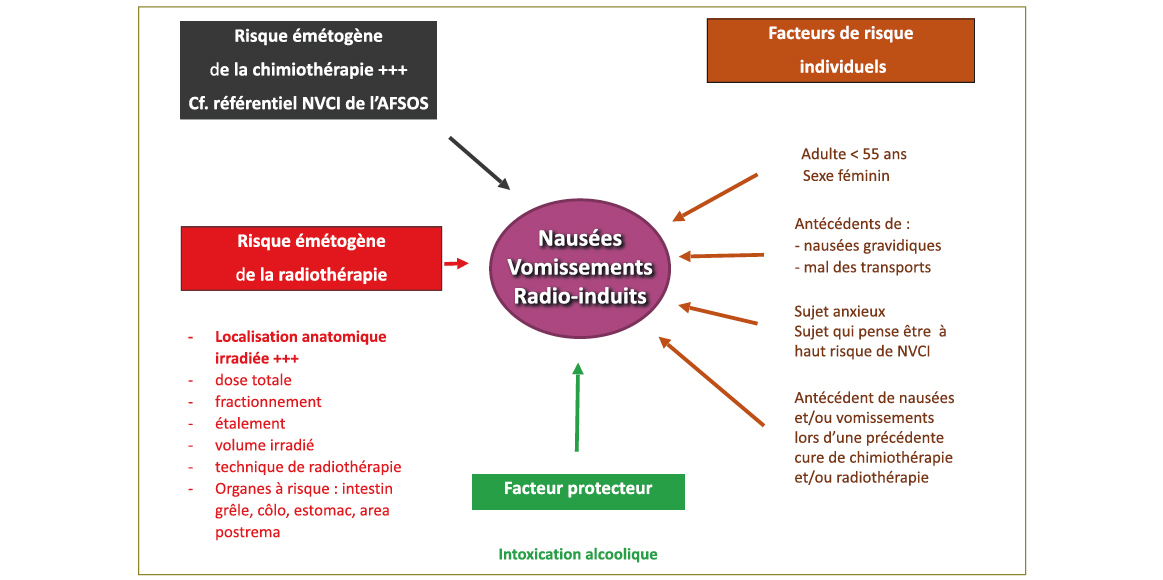
Figure 2 : Facteurs de risque des NVRI et/ou NVCI

Figure 2 : Importance du risque émétogène en fonction de la localisation anatomique irradiée
Prise en charge : on distingue 3 situations
- Prophylaxie primaire : Traitement préventif systématique optimal dès le 1er cycle de chimiothérapie / dès la 1ére séance de radiothérapie contre les NVCI et NVRI à la phase aiguë et à la phase retardée.
- Prophylaxie secondaire : Réévaluation et adaptation du traitement préventif à la suite survenue de NVRI et NVCI lors du précédent cycle de chimiothérapie / séances de radiothérapie.
- Traitements de secours : traitements à mettre en place en cas de NVCI et/ou NVRI résistants à une prophylaxie bien conduite.
La mise en oeuvre de la prophylaxie primaire est présentée en Figure 3. On distingue deux situations pour la prévention des NVRI : 1) la radiothérapie concomitante à la chimiothérapie et/ou une thérapie ciblée et 2) la radiothérapie exclusive. MASCC/ESMO, ASCO.
En cas de radiothérapie concomitante à une chimiothérapie et/ou une thérapie ciblée
Le risque émétogène est généralement plus élevé pour la chimiothérapie. La prévention et le traitement de rattrapage correspondent à ceux des NVCI définis par le NCCN, la MASCC conjointement avec l'ESMO et l'ASCO.
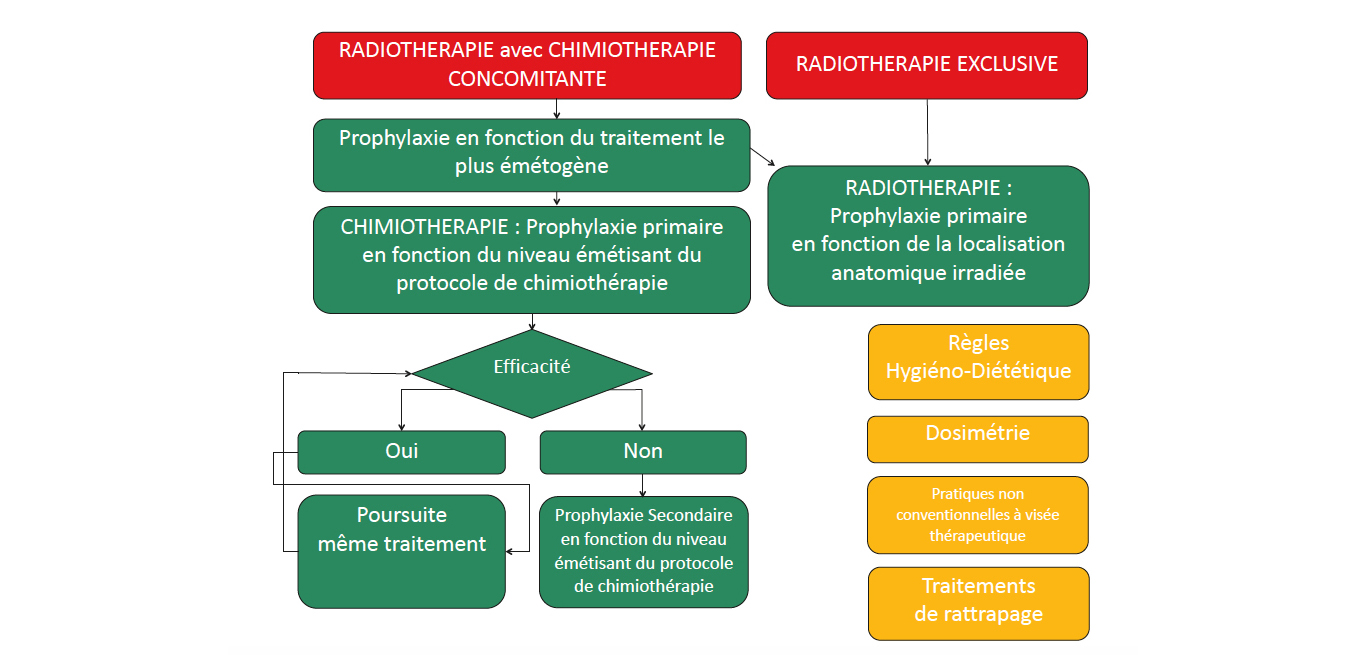
Figure 3 : Mise en oeuvre de la prophylaxie primaire.
En cas de radiothérapie exclusive
1) Prophylaxie primaire antiémétique Indications
Les indications de la prophylaxie primaire antiémétique en fonction du risque émétogène de l'irradiation sont présentées dans le Tableau 3. Il n'y a pas de place pour l'olanzapine, les cannabinoïdes et le NEPA (Nétupitant Palonosétron). Une adaptation de la prophylaxie en fonction des facteurs individuels du patient est possible dans certains cas (accord d'experts). Hors irradiation encéphalique, la place des corticoïdes en association aux antagonistes 5-HT3 est de plus en plus remise en cause. La prophylaxie antiémétique par corticoïdes peut alors nécessiter un inhibiteur de la pompe à protons à dose prophylactiques dans le respect strict de ses indications (prescription d'une corticothérapie en association à un AINS et un antiagrégant plaquettaire ou un anticoagulant). Certaines données suggèrent un effet proto- oncogène des IPP en plus de l'iatrogénie déjà connue des IPP et leur sur-prescription majeure.
La prise en charge des nausées et vomissements anticipés est identique à celle des NVCI défi nie par le NCCN, la MASCC conjointement avec l'ESMO et l'ASCO. En cas d'irradiation encéphalique, une corticothérapie peut être débutée en prophylaxie primaire. En cas de symptômes neurologiques pré-existants (tels ceux d'une hypertension intracrânienne) nécessitant une corticothérapie, celle-ci est majorée dès le début de l'irradiation.
Il n'y a pas d'indication de prophylaxie en cas de curiethérapie. En cas de radiothérapie stéréotaxique, une prophylaxie peut être proposée en cas de proximité du tube digestif de la zone irradiée. Les radioprotecteurs n'ont pas fait la preuve de leur efficacité 31.
2) En cas d'échec de la prophylaxie primaire : prises en charge diagnostique et thérapeutique de rattrapage
Démarche diagnostique devant des nausées et vomissements en cours d'irradiation
Il convient de mener une démarche diagnostique rigoureuse avant d'attribuer ceux-ci à la radiothérapie. Il faut éliminer les diagnostics différentiels de nausées et de vomissements, notamment les plus fréquentes : hypercalcémie, régurgitation, reflux gastro-oesophagien, chimiothérapie associée, urgences médicochirurgicales, médicaments (antibiotiques, opiacés), insuffisance rénale aiguë (tumorale ou chimiotoxique), hypertension intracrânienne, méningite carcinomateuse, syndrome coronarien aigu inférieur (5FU), hépatite et mauvaise tolérance d'une nutrition entérale.
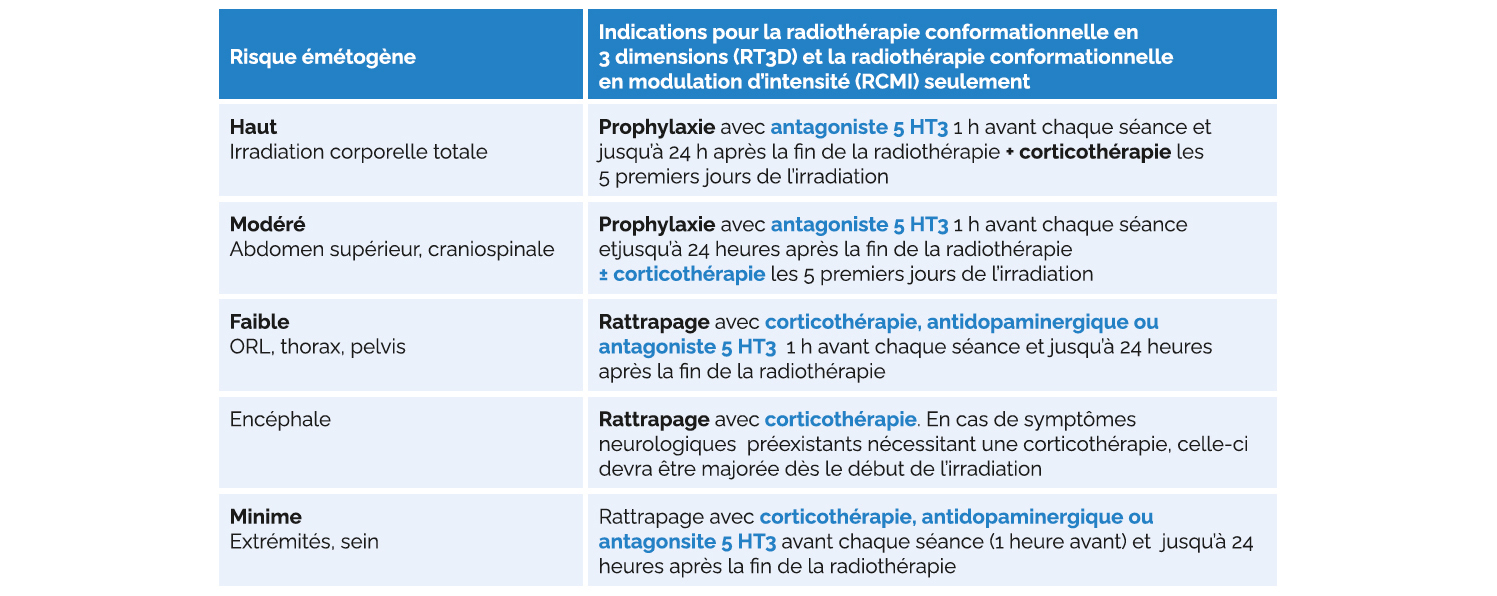
Figure 3 : Indications de la prophylaxie primaire antiémétique en fonction du risque émétogène de l'irradiation.
Il faut évaluer le retentissement des nausées et vomissements. Cliniquement, par la mesure du poids, du pourcentage de perte de poids en fonction du temps, de l'indice de masse corporel, de l'évaluation des ingesta (échelle visuelle analogique) et la recherche de signes de déshydratation. La réalisation d'un ionogramme sanguin, urée, créatininémie, hématocrite, albuminémie, transthyrétine est nécessaire en cas de signe de déshydratation, d'altération de l'état général, de perte de poids importante ou chez des sujets fragiles ou âgés.
Les indications d'hospitalisation correspondent à l'ensemble des complications liées aux nausées et vomissements et la décompensation d'une affection associée.
- Interruption des traitements indispensables pris par voie orale (exemple : anticoagulants).
- Décompensation d'une affection associée.
- Déshydratation et troubles hydro-électrolytiques (insuffisance rénale, hypokaliémie, hyperchlorémie, alcalose métabolique) nécessitant une correction par voie parentérale (impossibilité de voie orale).
- Dénutrition en cas de nausées et vomissements subaigus.
- Troubles de la conscience (augmentant le risque de pneumopathie d'inhalation (syndrome de Mendelssohn)).
- OEsophagite.
Traitement de rattrapage
La prise en charge des NVRI comprend une prise en charge non spécifique. Il peut être nécessaire de discuter la place de la nutrition artificielle (entérale ou parentérale) selon perte de poids/apports alimentaires et durée prévisible des vomissements, l'état nutritionnel initial et le rattrapage de l'état nutritionnel (reprise de poids) et de discuter nutrition entérale en prophylaxie (comme dans la greffe de moelle osseuse).
En cas de radiothérapie associée à la chimiothérapie, le traitement de rattrapage est identique aux traitements de rattrapage des NVCI.
En cas de radiothérapie exclusive, les traitements de rattrapage sont moins bien codifiés. Les traitements anti-dopaminergiques, corticoïdes et benzodiazépines peuvent être utilisés. Il ne faut pas sous-estimer la part psychologique des symptômes à type de nausées et vomissements. En cas d'absence de prophylaxie antiémétique, le traitement de rattrapage commence par un antagoniste 5-HT3 (sétrons) prescrit de la même manière que la prophylaxie primaire. Les antagonistes des récepteurs à la neurokinine 1 (aprépitant, nulapitant, rolapitant) sont en cours d'évaluation sans que l'on puisse les recommander pour le moment en rattrapage ainsi que l'olanzapine. Il ne faut pas oublier de prendre en charge les autres causes de nausées et vomissements associées.
Par ailleurs, il n'y a pas à ce jour de niveau de preuve suffisant permettant de recommander le recours aux pratiques non conventionnelles à visée thérapeutique dans ce cadre.
Il est nécessaire d'adapter les formes galéniques quand la voie per os devient difficile ou impossible. Des galéniques alternatives existent avant de recourir aux voies invasives intraveineuses, sous-cutanées ou intramusculaires des antiémétiques et des autres médicaments. Pour les traitements antagonistes de la 5-HT3 (sétrons), ils existent en forme lyoc, suppositoire, sirop ou film orodispersible. Pour les anti-dopaminergiques, le métoclopramide existe en suppositoire et solution buvable. Pour les corticoïdes, il n'existe pas d'autre galénique pour la déxaméthasone. Cependant, la voie intraveineuse peut avoir l'avantage de permettre une réhydratation du patient en même temps.
Conclusion
Par méconnaissance des oncologues radiothérapeutes, les NVRI sont sous-diagnostiqués et par conséquent, souvent sous-traités. Afin d'améliorer leur prise en charge, il est essentiel de connaître et d'appliquer les référentiels de bonnes pratiques existantes. La gestion des symptômes est un aspect extrêmement important de la prise en charge des patients atteints de cancer et nécessite une prise en charge précoce et efficace adaptée. Ces éléments devraient s'inscrire dans une démarche globale de formation et d'homogénéisation des bonnes pratiques en soins oncologiques de supports dans chaque service de radiothérapie.

Dr Jean-Christophe FAIVRE
Responsable du département d'oncologie radiothérapie
Institut de Cancérologie de Lorraine
Nancy

