
Quelques notions de base sur la RCH
La RCH est une maladie multifactorielle dont les causes demeurent incertaines. L'environnement, la génétique, le système immunitaire et le microbiote intestinal semblent être impliqués.
Parmi les facteurs protecteurs identifiés se trouvent le tabac et l'appendicectomie avant l'âge de 20 ans, sans qu'il ne soit justifié de proposer une appendicectomie systématique à ce jour.
Cette maladie inflammatoire chronique de l'intestin évolue le plus souvent par poussées accompagnées de diarrhée sanglante et de façon plus inconstante de ténesmes, d'asthénie, de douleurs abdominales voire d'incontinence fécale.
Elle survient plutôt chez l'adulte jeune entre 20 et 30 ans, sans prédominance nette de sexe. Un deuxième pic d'incidence plus faible est retrouvé après 50 ans.
Le diagnostic repose sur un faisceau d'arguments cliniques, endoscopiques et histologiques.
Les principaux diagnostics différentiels à éliminer sont : la maladie de Crohn, les rectites associées aux IST, les colites infectieuses, ischémique ou médicamenteuse. Toute poussée clinique de RCH doit faire rechercher une colite à C. Difficile.
Le choix du traitement se fait selon la localisation (codifiée par la classification de Montréal) et le retentissement clinique.
Évaluer la RCH
L'évaluation d'un patient atteint d'une RCH en poussée doit dans un premier temps s'attacher à éliminer le cas particulier de la colite aiguë grave. Les critères diagnostiques de la colite aiguë grave ont été définis par des auteurs anglais (Truelove & Witt). Cette forme particulière de RCH nécessite l'hospitalisation en urgence car elle met en jeu le pronostic vital du malade. Son traitement ne sera pas développé ici.
En dehors de la colite aiguë grave, l'évaluation des patients s'appuie sur :
• Des scores cliniques (peu utilisés en pratique) comme le score de Mayo clinique.
• Des scores endoscopiques, dont l'utilisation devrait être systématique, tel que le score UCEIS ou le sous-score de Mayo.
• Des marqueurs biologiques (CRP et calprotectine fécale).
• Des scores histologiques gradant l'inflammation présente sur les biopsies, comme l'indice de Nancy.
Il est notable qu'une inflammation persistante en endoscopie y compris sans activité clinique est associée à un risque accru de poussée et, à long terme, à un risque augmenté de cancer colorectal. De ce fait, l'obtention d'une rémission endoscopique est actuellement considérée comme un objectif thérapeutique au cours de la RCH.
Approches médicamenteuses de la RCH
Les traitements de 1e intentions sont les aminosalicylés (5-ASA) qui ont une action anti-inflammatoire directe sur la muqueuse colique.
Les biothérapies sont souvent prescrites en cas d'échec des 5-ASA (Tableau 1). Leur action module l'action du système immunitaire et leur utilisation nécessite un bilan préthérapeutique systématique principalement à la recherche d'une infection chronique latente :
• NFS, ionogramme sanguin urée, créatinine, bilan hépatique, CRP.
• IGRA (Quantiferon ou T-spot) et radiographie thoracique à la recherche d'une tuberculose.
• Sérologies VIH, VHB, VHC.
• Sérologie EBV et phénotypage TPMT conseillés avant la prescription d'azathioprine.
• Mise à jour du calendrier vaccinal. Les vaccins vivants, en particulier la fièvre jaune pour les voyageurs, devront impérativement être effectués avant le début d'une biothérapie.
La corticothérapie au cours de la RCH s'appuie sur la prednisone. Il s'agit d'un traitement d'induction de la rémission, c'est-à-dire un traitement prescrit avec comme objectif de court terme l'obtention de la rémission clinique. Une fois la rémission acquise, le relais par un traitement d'entretien, avec un objectif de long terme de maintien de la rémission.
Contrairement à la corticothérapie, tous les traitements du tableau 1 sont à la fois des traitements d'induction et d'entretien (sauf l'azathioprine qui est un traitement d'entretien pur).
Du fait des nombreux effets secondaires de la corticothérapie, un traitement du tableau 1 lui est souvent préféré. La corticothérapie est donc utilisée en cure courte lors des poussées cliniques, le plus souvent en association avec un traitement du tableau 1, pour son action anti-inflammatoire puissante et très rapide. La prescription de prednisone fait intervenir une pleine dose d'emblée puis une décroissance progressive.
Le budésonide a une action dirigée sur l'iléon ce qui en fait un traitement de l'iléite légère à modérée au cours de la maladie de Crohn. La forme MMX à diffusion colique du budésonide n'est pas disponible en France. Le budésonide n'a donc pas sa place dans le traitement de la RCH.
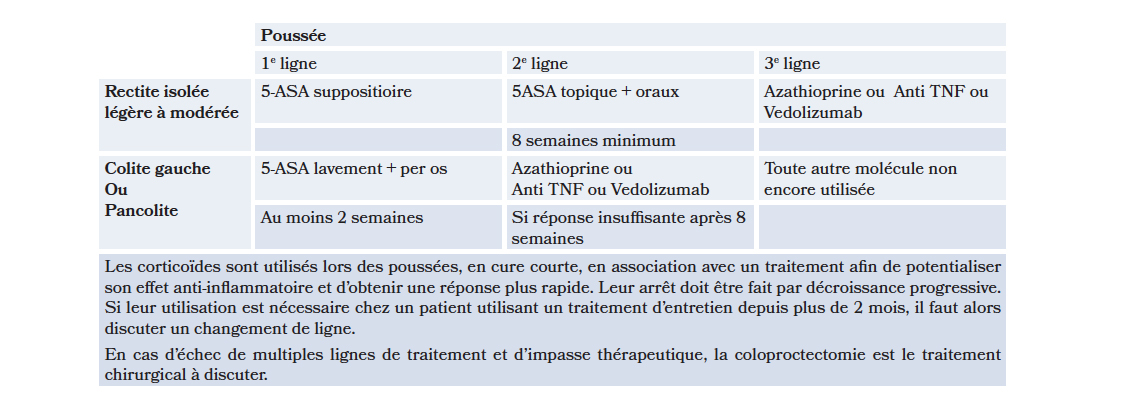
Tableau 1 : Approche thérapeutique et lignes de traitement de la rectocolite hémorragique selon la localisation, hors colite aiguë grave
Posologies
5-ASA topique : 1g / jour.
5-ASA per os : 4 à 4,8 g/jour.
Azathioprine : 2 à 2,5 mg/kg/jour.
Corticothérapie systémique per os (prednisone) : 40-60 mg/jour pendant 1 à 2 semaines puis décroissance progressive (5 à 10mg toutes les semaines). La durée doit être la plus courte possible compte tenu des effets secondaires.
Quelques définitions
• Anti TNF : Constituée d'anticorps monoclonaux d'origine chimérique ou humaine. Ils bloquent le facteur de nécrose tumorale alpha, cytokine pro-inflammatoire, ce qui permet de contrôler l'inflammation.
Infliximab, Adalimumab, Golimumab
• Inhibiteur de la janus Kinase : Bloquent une voie de signalisation intracellulaire de l'inflammation. Les molécules se fixent sur une enzyme intracellulaire et inhibent la transduction du signal.
Tofacitinib, Filgotinib, Upadacitinib
• Anti-intégrine α4β7 : Anticorps monoclonal qui bloc l'action des intégrines, molécules d'adhésion permettant aux cellules immunitaires de migrer du vaisseau sanguin au tissu inflammatoire. Les anti-intégrines empêchent donc le passage vers la muqueuse digestive.
Vedolizumab
• Inhibiteur de l'interleukine 13 et 23 : Anticorps monoclonaux venant bloquer l'activation des cellules T17 (cytokines pro-inflammatoires).
Ustekinumab
• Modulateur des récepteurs de la S1P : Empêche les lymphocytes de sortir des ganglions lymphatiques, résuidant leur nombre dans le tissu digestif.
Etrasimod
• Combothérapies : Association d'un immunosuppresseur avec une biothérapie.
• Combiothérapies : Association de deux biothérapies.
Le bon traitement pour le bon patient
N'oubliez pas de penser aux comorbidités !
On retrouve fréquemment des maladies dysimmunitaires associées à la RCH (spondylarthrites ankylosante, psoriasis). De plus, les patients peuvent être âgés, avec des antécédents de cancer ou des pathologies cardiovasculaires. Ces éléments sont essentiels à prendre en compte car ils vous feront choisir en priorité un médicament avec une efficacité sur les pathologies associées ou, au contraire, éviter un traitement contre indiqué (Tableau 2) par une ou plusieurs comorbidités.
Enfin, certains choix thérapeutiques peuvent paraître complexes, c'est alors le rôle des RCP d'éclairer la prescription. Ainsi, un antécédent, surtout s'il est récent, de cancer représente une contre-indication, au moins relative, à la plupart des biothérapies.
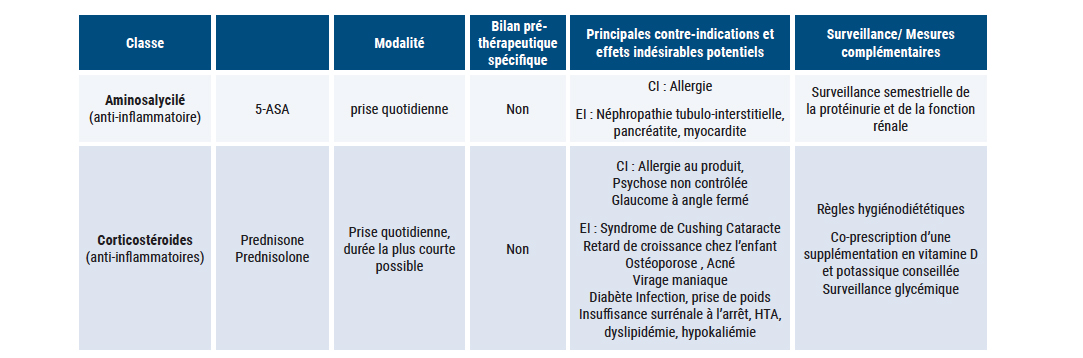
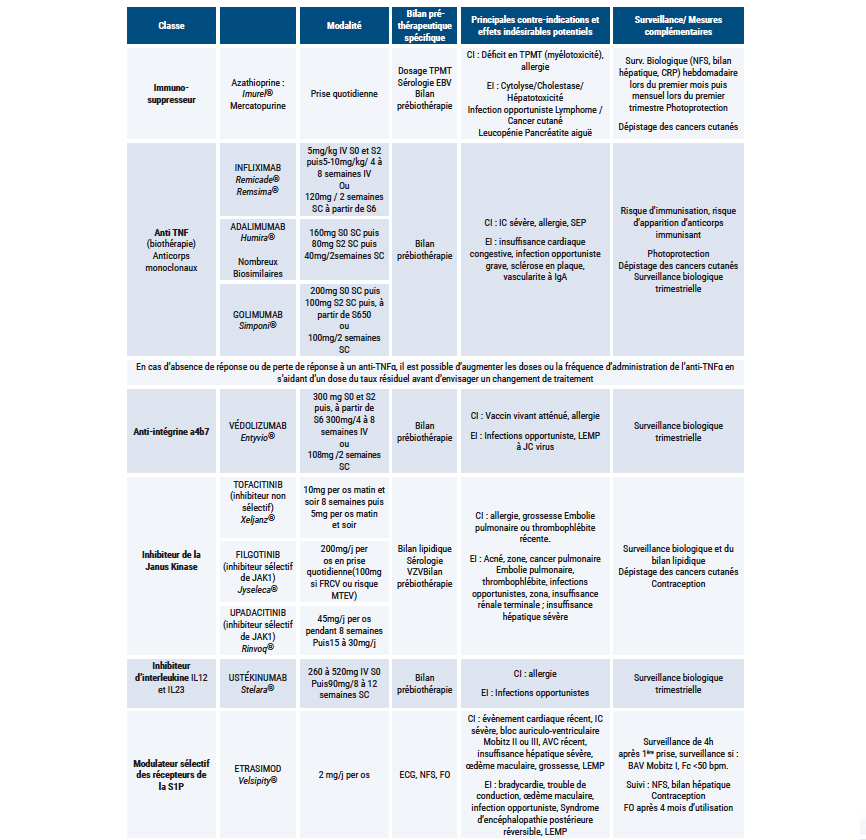
Tableau 2 : Différentes thérapeutiques disponibles en 2025, classe, mécanisme d'action, contre-indication, bilan spécifique et surveillance
Le suivi du traitement
Le calendrier vaccinal doit être tenu à jour. Les vaccins vivants sont contre-indiqués sous biothérapie. La surveillance spécifique de chaque traitement est détaillée dans le Tableau 2. L'anémie et la carence martiale doivent être dépistées. La surveillance endoscopique à intervalles réguliers de dépistage du cancer colorectal ne doit pas être oubliée.
Enfin, comme dans toute maladie chronique, le bien-être psychologique du patient peut être affecté. Dans ce cas, un accompagnement psychologique voire psychiatrique peuvent être proposé par le gastro-entérologue traitant.
Quand parle-t-on de rémission ?
Selon la définition basée sur le score de la Mayo Clinic, la rémission clinique est obtenue lors que le nombre quotidien de selle est revenu à son niveau basal, sans rectorragies. La réponse thérapeutique s'évalue après 2 à 3 mois de traitement si l'observance a été bonne.
Abréviations
FO : Fond d'œil
Inj. : Injection
IC : Insuffisance cardiaque
IV : Intraveineuse
LEMP : Leuco-encéphalopathie multifocale progressive
MTEV : Maladie thromboembolique veineuse
RCH : Rectocolite hémorragique
SEP : Sclérose en plaque
Surv. : Surveillance
VVA : Vaccin vivant atténué
Sources
• GETAID Recommandations de pratique pour le diagnostic et la prise en charge de la rectocolite hémorragique Amiot A, et al. Hépato Gastro et Oncologie Digestive 2022 ; 29 : 297-333.
• ECCO Guidelines on Therapeutics in Ulcerative Colitis: Medical Treatment, Tim Raine et al, Journal of Crohn's and Colitis, 2022.
• GETAID : fiche médicament.
• AntiTNFa, site du collège national de pharmacologie médicale.
• VIDAL.
• Janus Kinase, the australian prescriber.
• HAS, liste des spécialités remboursables aux assurés sociaux.
• HAS, avis sur les médicaments.
• HAS, Commission de la transparence synthese d'avis, 16 septembre 2020.
• HAS, Direction de l'Evaluation Médicale, Economique et de Santé Publique, Avis version définitive.
• HAS, Réévaluation des antiJAK dans la rectocolite hémorragique, commission de la transparence, 29 novembre 2023.
• Base de donnée publique des médicaments
• VELSIPITY (étrasimod) liste de contrôle destinée aux prescripteurs, juin 2025.

Jeanne DEVISSAGUET
Interne an HGE à Rouen

