
Mesure de l'impact du scanner thoraco-abdomino-pelvien dans la modification de prise en charge des patients admis en unité de gériatrie aiguë en post-urgence ou admission directe du lieu de vie sur affection médicale aiguë
Article issu de la Thèse pour le diplôme de docteur en médecine du Dr Q. SCHRAMM Soutenue publiquement le 08/07/22.
Contexte
En France, la population gériatrique se définit comme regroupant des patients âgés de 75 ans ou plus, comme défini par le plan personnalisé de soins des sujets âgés polypathologiques par la Haute Autorité de Santé en 2015 (1). Cette population regroupe nombre de spécificités qui lui sont propres.
Sur le plan nosologique, elle présente une plus grande prévalence des maladies chroniques, notamment cardiovasculaires ou neurodégénératives (2). À ce propos en 2018, la DREES mentionne un taux de pathologies chroniques chez les plus de 70 ans variant entre 60 et 80 % selon le niveau de ressources (les ménages dits « pauvres » étant plus touchés que les « non pauvres »), contre 50 à 68 % chez les 60 à 69 ans. Ces résultats sont également retrouvés dans des cohortes anglaises (4). L'évolution de ces maladies, même suivies, conduit à l'augmentation du risque de polymédication (8), de handicap et de dépendance (5), avec des conséquences multiples comme l'isolement social, la dépression, l'altération de la qualité de vie et un sur-risque de mortalité (6, 7).
Sur le plan sémiologique, la population gériatrique est caractérisée par son atypie clinique dans la symptomatologie d'affection aiguë ou chronique (9). On peut notamment citer le cas particulier de l'absence de fièvre en cas de syndrome infectieux ou du diagnostic différentiel entre syndrome dépressif et douleurs chroniques (10, 11). Enfin il est important de rappeler la difficulté fréquente d'expression des différents signes fonctionnels par ces patients chez qui la verbalisation peut être altérée par des pathologies comme des séquelles d'AVC ou des maladies neurodégénératives.
Sur le plan psychosocial, des facteurs indépendants de toute affection médicale ont un impact majeur sur la prise en charge des patients gériatriques. On y retrouve des évènements de vie passés, les représentations psychologiques liées à la médecine et à l'hôpital, l'isolement social ou encore la précarité économique (12, 13).
La tomodensitométrie thoraco-abdominopelvienne, que nous noterons « scanner TAP » est une technique d'imagerie d'orientation diagnostique largement utilisée en pratique courante dans les services de gériatrie aiguë. Cet examen a fait la preuve de sa pertinence et est inscrit dans les recommandations de bonnes pratiques dans l'exploration de diverses affections comme la suspicion ou suivi de néoplasie ainsi que les maladies infectieuses (14). En situation aiguë, il est généralement plébiscité pour son information rapide dans le cadre d'un sepsis non contrôlé, par exemple. C'est donc un examen de choix pour étayer le raisonnement diagnostic dans notre population dont les problématiques ne permettent pas toujours d'être suffisamment orienté sur les éléments cliniques ou les examens biologiques.
Nous souhaitions apporter des éléments de réflexion autour de ce scanner dont on peut parfois entendre qu'il est « sur-utilisé ». L'objectif de ce travail a donc été de mesurer l'impact de la réalisation d'un scanner TAP la prise en charge des patients gériatriques admis en unité de gériatrie aiguë en admission post-urgence ou en admission directe du lieu de vie sur affection aiguë.
Méthodologie
Type d'étude
Cette étude est une cohorte rétrospective sur dossier de patients.
Population
Tous les patients admis dans le service d'unité de gériatrie aiguë au CHU du Bicêtre et ayant bénéficié d'un scanner TAP entre mai et novembre 2019 ont été inclus. L'admission pouvait être en post-urgence immédiat ou directement du lieu vie. Les patients étaient exclus si :
• Ils n'avaient pas bénéficié de scanner TAP.
• Les scanners dont ils avaient bénéficié était autre qu'un TAP ou réalisé dans un contexte programmé en situation médicale non aiguë (scanner de suivi oncologique par exemple).
À noter que certains patients ont bénéficié à plusieurs reprises de scanner TAP durant un ou plusieurs séjours hospitaliers sur la période définie, nous n'avons comptabilisé que le premier réalisé dans le temps.
Objectifs
L'objectif principal était de mesurer le taux de modification de prise en charge du fait des résultats du scanner TAP. L'objectif secondaire était d'observer l'impact du motif d'admission en unité de gériatrie aiguë sur le délai de réalisation du scanner et sur le taux de modification de la prise en charge.
Recueil des données
Toutes les données démographiques, médicales et les traitements étaient issues du dossier ORBIS du patient. D'une part, nous avons reporté l'indication pour laquelle le scanner a été demandé. D'autre part le recueil des résultats du scanner ont été relevés comme suit :
• Le scanner est-il contributif, c'est-à-dire répond-il à la question posée ?
• Quelle est la nature du/des diagnostic(s) mis en évidence ?
• Le résultat du scanner a-t-il amené à une modification de la prise en charge ?
Nous avons classé les différents diagnostics positifs posés grâce au scanner comme suit :
• Présence d'une tumeur suspecte de malignité jusque-là inconnue ou progression d'une tumeur anciennement connue (indépendamment de son aspect suspect ou non antérieurement).
• Présence d'un foyer infectieux jusque-là non connu de par la pauvreté de l'examen clinique, ou majoration d'un foyer infectieux malgré traitement probabiliste en place.
• Présence d'une embolie pulmonaire jusque-là inconnue avec une suspicion clinique au moins équivalente à un autre diagnostic (foyer infectieux profond par exemple).
• Présence d'une occlusion digestive.
• Présence d'une fracture osseuse.
• Présence d'un hématome profond.
Nous avons classé les modifications thérapeutiques liées au scanner comme suit :
• Introduction/Arrêt/Modification d'une anticoagulation curative.
• Introduction/Modification (avec une sous-classe spécifique pour l'introduction de Pipéracilline- Tazobactam) /Arrêt d'une antibiothérapie.
• Introduction/Reprise d'une chimiothérapie.
• Prise en charge chirurgicale.
• Prise en charge endoscopique.
• Transfusion de produits sanguins labiles.
• Réorientation du projet thérapeutique en soins palliatifs exclusifs, après discussion collégiale.
• Prise en charge spécifique autre (fécalome haut évacué, complément d'imagerie par IRM et/ou échographie, ponction-biopsie, ...).
Analyse statistique
Les statistiques réalisées étaient uniquement descriptives : description des variables qualitatives par effectif (pourcentage), quantitative écart type (min - max). Aucun test ou modèle statistique n'ont été réalisés au vu du faible effectif de l'échantillon.
Résultats
Caractéristiques de la population incluse
Sur la période de mai à novembre 2019 ont été recensés 291 patients parmi lesquels 101 ont bénéficié d'un scanner TAP, soit 30.93 %. Après application des critères d'exclusion, 90 patients ont été finalement inclus. Leur âge moyen était de 87 ans avec une prédominance féminine (63 %). Les pathologies chroniques cardiovasculaires étaient les plus fréquentes : hypertension artérielle chez 73 % des patients ; arythmies supraventriculaires chez 29 % des patients, cardiopathie ischémique et accident vasculaire cérébral chez 20 % des patients notamment.
Il y avait un antécédent de troubles neurocognitifs majeurs chez 41 % des patients, de tumeur solide chez 33 % des patients et d'insuffisance rénale (DFG CKD EPI inférieur à 45 mL/ min) de 23 %. 24 % des patients répondaient aux critères de la HAS 2007 de dénutrition modérée et 17 % à une dénutrition sévère. 30 % des patients avait plus de 10 médicaments par jour (19 % moins de 5 par jour).
Concernant les éléments biologiques, il existait une grande variabilité avec de fort écarts de valeurs, notamment : 87,56 mg/L (5 - 418) pour la C-Reactive Protein (CRP) ; 10,18 G/L (3,94 - 82,31) pour les leucocytes ; 61,98 µmol/ L (28 - 466) pour la créatinine et 5,02 mmol/L (125 – 149) pour la natrémie.
L'altération de l'état général représentait près d'un tiers des motifs d'admission (30 %). Venaient ensuite les chutes (13 %), les infections - indépendamment du point d'appel - (12 %), la confusion aiguë (10 %). Les autres patients avaient été admis pour décompensation cardiaque, rachialgie, radiculalgie, pancréatite, rétention aiguë d'urines, douleur abdominale, diarrhée, admission de patients en sortie d'unité de soins intensifs neuro-vasculaires ou de réanimation.
Objectif principal (Tableau 1)
D'une manière générale, 57,78 % des patients chez qui a été réalisé un scanner TAP ont pu bénéficier d'une prise en charge spécifique liée aux résultats du scanner.
Les diagnostics positifs de tumeur ou image suspecte de malignité étaient en première place des étiologies représentées, intéressant 39 patients (soit 68.42 % de scanner TAP avec un diagnostic positif). Parmi eux, 29 patients (soit 79.34 %) ont vu leur prise en charge modifiée du fait de la réalisation du scanner TAP :
• 13 vers une prise en charge palliative exclusive.
• 12 vers un complément d'exploration par endoscopie (bronchique ou digestive).
• 4 vers un complément d'exploration autre (IRM, échographie, ponction-biopsie notamment).
• 3 vers une chimiothérapie (1 à visée curative, 1 à visée palliative, 1 proposée que la patiente n'a pas pu recevoir car décédée avant).
• 1 vers une chirurgie (pose de sonde double J sur obstacle urinaire tumoral).
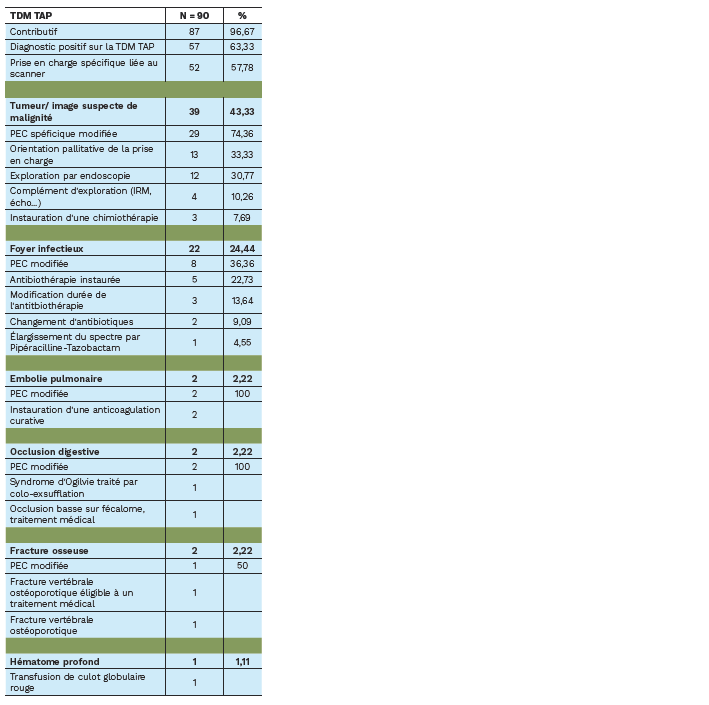
Tableau 1 : Prise en charge des patients inclus suite au scanner TAP.
TDM TAP : tomodensitométrie thoraco-abdomino-pelvienne ;
IRM : imagerie par résonnance magnétique ; PEC : prise en charge.
Les foyers infectieux représentaient la 2ème classe étiologique en importance de nombre, authentifiés chez 24,44 % des patients. Une modification de prise en charge a été relevée dans 36,36 % des cas :
• Vers l'introduction d'une antibiothérapie probabiliste pour 22,73 % d'entre eux.
• Vers une modification de la durée de l'antibiothérapie pour 13,64 % d'entre eux.
• Vers un changement de classe d'antibiotique pour 9 % d'entre eux (dont un par Pipéracilline-Tazobactam après avis infectiologique et urologique dans le cadre d'un sepsis urinaire).
Nous avons également noté le diagnostic de :
• 2 embolies pulmonaires ayant motivé l'introduction d'une anticoagulation curative.
• 2 occlusions digestives radiologiques dont une étiquetée syndrome d'Ogilvie ayant bénéficié d'une exsufflation endoscopique.
• Une occlusion digestive basse sur fécalome haut situé ayant motivé une prise en charge médicale par grands lavements itératifs.
• Un hématome profond sur site opératoire qui a bénéficié d'une prise en charge médicale seule par transfusion de culots globulaires.
Enfin, il n'a été noté qu'un seul effet secondaire suite au scanner sur notre série qui était la diffusion de produit de contraste au point d'injection ayant favorablement évolué.
Objectif secondaire (Tableau 2)
Dans la population incluse pour altération de l'état général (N = 27), 85 % d'entre eux ont bénéficié d'un scanner TAP dans les 7 jours suivant l'admission et 74 % ont bénéficié d'une prise en charge spécifique liée au résultat du scanner. Parmi les scanners réalisés après le 7e jour d'admission :
• 3 ont été réalisés au 8e jour dont 2 par nécessité de corriger une insuffisance rénale aiguë.
• 1 a été réalisé au 8e jour car l'acquisition réalisée à 72 h ne comprenait que les clichés thoraciques avec injection de produit de contraste.
• 1 a été réalisé au 12e jour après l'admission du fait d'une symptomatologie initiale à prédominance neurologique (troubles de déglutition et déficit moteur des membres supérieures) faisant réaliser une IRM cérébrale en premier lieu.
Dans la population incluse admise pour chute (N = 12), 58 % d'entre eux ont bénéficié d'un scanner TAP dans les 7 jours après l'admission et 50 % ont bénéficié d'une prise en charge spécifique liée au résultat du scanner. Parmi les 5 scanners réalisés après le 7e jour d'admission :
• 3 ont été réalisés dans le cadre d'une suspicion de complication post-opératoire (2 hématomes et 1 surinfection de site opératoire).
• 1 scanner dans le cadre du bilan d'extension du diagnostic récent d'embolie pulmonaire.
• 1 scanner devant un syndrome inflammatoire prolongé

Dans la population incluse admise pour infection (N = 12), 75 % d'entre eux ont bénéficié d'un scanner TAP dans les 7 jours après l'admission et 25 % d'une modification de prise en charge liée au résultat du scanner.
Parmi les 3 scanners réalisés après le 7e jour d'admission :
• 1 scanner a été réalisé devant une déglobulisation à 1 mois d'un lavage articulaire sur arthrite septique compliquée d'endocardite infectieuse.
• 1 scanner a été réalisé devant la persistance d'un syndrome inflammatoire malgré antibiothérapie bien conduite pour une pneumopathie documentée à pneumocoque.
• 1 scanner a été réalisé devant une aggravation respiratoire chez un patient initialement traité pour une bactériémie à S. epidermidis méticilline-sensible sous bi-antibiothérapie adaptée.
Enfin, dans la population incluse des patients admis pour confusion aiguë (N = 6), 100 % ont bénéficié d'un scanner TAP dans les 7 premiers jours d'admission et 100 % ont bénéficié d'une prise en charge spécifique liée au scanner.
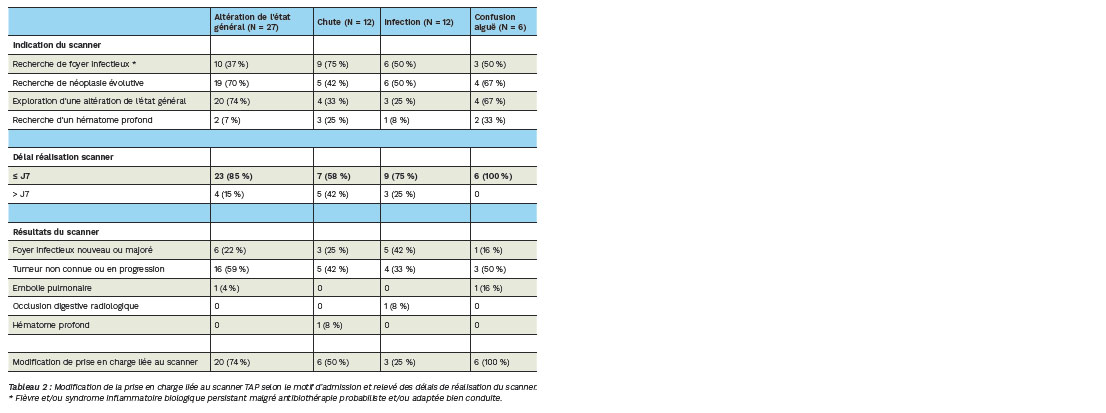
Tableau 2 : Modification de la prise en charge liée au scanner TAP selon le motif d'admission et relevé des délais de réalisation du scanner.
* Fièvre et/ou syndrome inflammatoire biologique persistant malgré antibiothérapie probabiliste et/ou adaptée bien conduite.
Discussion
Après analyses des différents cas, il semble y avoir des modifications de prise en charge relativement significatives suite à la réalisation du scanner TAP sur la série de patients étudiés.
Comme montré plus haut, la prise en charge oncologique a été modifiée chez 74.36 % des patients. Il est à noter que ces patients ont pu par ailleurs bénéficier d'une évaluation oncogériatrique sur leur séjour du fait de ces scanners. Les patients chez qui la situation palliative exclusive a été décidée ont pu bénéficier d'un suivi personnalisé par des soins à domicile oncologiques comme “Onco94”
. Concernant les foyers infectieux, le scanner n'a pas modifié la prise en charge chez 59,1 % des patients pour plusieurs raisons. Ces scanners ont surtout été motivés soit par la persistance d'un syndrome inflammatoire biologique malgré une antibiothérapie probabiliste bien conduite, soit une discordance entre l'examen physique et une altération profonde de l'état général. Ils étaient ainsi principalement réalisés pour ne pas méconnaître une pathologie surajoutée qu'elle soit infectieuse, néoplasique ou thromboembolique. De plus infirmer la présence d'un foyer infectieux profond permet d'éviter l'élargissement trop fréquent des antibiothérapies probabilistes, source de iatrogénie et de sélection de souches résistantes notamment.
Enfin, les autres diagnostics obtenus : embolie pulmonaire, occlusion digestive, hématome profond et fractures vertébrales représentent un total de 7.78 % et ont tous motivé une prise en charge spécifique (à l'exception d'une fracture vertébrale ancienne). Ces diagnostics sont le plus souvent posés à l'occasion de scanner plus ciblés : l'angioscanner des artères pulmonaires pour l'embolie pulmonaire, le scanner abdomino-pelvien pour l'occlusion ou les hématomes profonds comme au niveau du psoas. Là encore est montrée la problématique de l'atypie clinique des patients gériatriques (9) trompant le clinicien et ne permettant pas toujours d'avoir un point d'appel clinique clair motivant un examen plus ciblé. Hormis les fractures vertébrales, les autres diagnostics posés amènent tous à un degré divers à l'engagement du pronostic vital à court terme.
En ce sens, le scanner TAP a permis de “rattraper” ces diagnostics et de limiter le délai de prise en charge thérapeutique (et ce dans plus de 1 cas sur 10).
Quand on s'intéresse aux raisons de la réalisation des scanners TAP, l'altération de l'état général et la confusion aiguë rendent compte d'un taux très important de modification de prise en charge, majoritairement dans la semaine suivant l'admission. Ces résultats amènent à discuter autour de l'idée d'une éventuelle intégration du scanner TAP dans le bilan d'entrée des patients admis en unité de gériatrie aiguë pour ces deux motifs. La réalisation systématique d'un scanner TAP à l'entrée dans les populations admises pour chute ou infection semblent d'un intérêt moindre.
Cette étude présente plusieurs forces. La population recrutée est représentative de la population admise en gériatrie aiguë sur le plan de l'autonomie, des facteurs de fragilité et de l'importance des comorbidités. La description large des caractéristiques cliniques et biologiques des patients à l'admission a étayé l'hétérogénéité très souvent présentée par nos patients, minimisant le biais d'analyser un sous groupe trop restreint. Enfin, le scanner TAP étant un outil peu invasif et relativement accessible, les résultats suggérés par notre travail nous semblent donc pouvoir avoir un impact en pratique clinique courante dans les services de gériatrie aiguë.

Elle présente également plusieurs limites. Son analyse uniquement descriptive ne peut apporter le même niveau de preuve qu'une étude comparative. Son caractère monocentrique a également pu amener un possible effet-centre, même si nous pensons que le profil des patients inclus rend ce biais moins probable (représentatifs et hétérogènes). De plus le suivi s'est uniquement arrêté au séjour, mais étant donnée la faible espérance de vie des patients encore plus minorée par l'épisode de COVID-19, il aurait été complexe de réaliser un suivi sur le long terme.
Conclusion
Cette étude a permis d'attirer l'attention sur le fait que le scanner TAP est un outil qui permet dans la majorité des cas de modifier la prise en charge des patients admis en unité de gériatrie aiguë pour une affection médicale aiguë (venant du domicile ou des urgences). Son utilisation large ne nous semble donc pas relever d'une « surutilisation » mais comme un potentiel atout permettant d'orienter la prise en charge des patients de manière plus adaptée et plus précoce. Nous pensons ainsi qu'il peut permettre de limiter le risque de décompensation en cascade des différentes pathologies chroniques des patients gériatriques, de dépendance iatrogène et qu'il aide à l'optimisation du confort et de la qualité de vie de nos patients.
L'observation du lien entre les motifs d'hospitalisation, le délai de réalisation du scanner et le taux de modification de prise en charge nous amène à poser la question de la réalisation systématique de cet examen à l'admission en gériatrie aiguë, notamment dans les populations admises pour altération de l'état général et pour confusion aiguë. D'autres études multicentriques avec un nombre plus important de patients seraient intéressantes pour confirmer ces résultats.
Références
1. Haute Autorité de Santé [Internet]. [cité 28 avr 2021]. Prendre en charge une personne âgée polypathologique en soins primaires. Disponible sur : https://www.has-sante.fr/jcms/c_2028194/fr/prendre-en-charge-une-personne agee-polypathologique-en-soins-primaires.
2. Ameli.fr - Prévalence [Internet]. [cité 19 août 2020]. Disponible sur : https://www.ameli.fr/l-assurance-maladie/ statistiques-et-publications/donnees-statistiques/affection-de-longue-duree-ald/prevalence/prevalence-des-ald en-2017.php
3. État de Santé de la population − France, portrait social | Insee [Internet]. [cité 24 mars 2022]. Disponible sur : https://www.insee.fr/fr/statistiques/4797612?sommaire=4928952
4. Barnett K, Mercer SW, Norbury M, Watt G, Wyke S, Guthrie B. Epidemiology of multimorbidity and implications for health care, research, and medical education: a cross-sectional study. The Lancet. 7 juill 2012;380(9836):37-43.
5. Enquête Handicap Santé 2008-2009 − Les personnes en situation de handicap en Ile-de-France | Insee [Internet]. [cité 9 févr 2021]. Disponible sur: https://www.insee.fr/fr/statistiques/1894263?sommaire=1894266
6. Rapportmonalisa.pdf [Internet]. [cité 9 févr 2021]. Disponible sur : https://www.monalisa-asso.fr/images/pdf/rapportmonalisa.pdf
7. Pan Ké Shon JL. Isolement relationnel et mal-être. nov 2003 [cité 9 févr 2021]; Disponible sur: http://www.epsilon.insee.fr:80/jspui/handle/1/347
8. Ankri J. Le risque iatrogène médicamenteux chez le sujet âgé. Gerontologie et societe. 2002;25 / n° 103(4):93-106.
9. Bouchon JP. Particularités diagnostiques et grands principes thérapeutiques en gériatrie. EMC - Médecine. 1 déc 2004;1(6):513-9.
10. Alexopoulos GS. Depression in the elderly. The Lancet. 4 juin 2005;365(9475):1961-70.
11. Blazer D. http://dx.doi.org/10.1056/NEJM198901193200306. Massachusetts Medical Society; 2010 [cité 9 févr 2021]. Depression in the Elderly. Disponible sur : https://www.nejm.org/doi/pdf/10.1056/NEJM198901193200306
12. Ouvrard C, Meillon C, Dartigues JF, Ávila-Funes JA, Amieva H. Psychosocioeconomic Precariousness, Cognitive Decline and Risk of Developing Dementia: A 25-Year Study. Dement Geriatr Cogn Disord. 2016;41(3-4):137-45.
13. Sass C, Guéguen R, Moulin JJ, Abric L, Dauphinot V, Dupré C, et al. Comparaison du score individuel de précarité des Centres d'examens de santé, EPICES, à la définition socio-administrative de la précarité. Sante Publique. 2006;Vol. 18(4):513-22.
14. Rapport_rx_thorax.pdf [Internet]. [cité 3 avr 2022]. Disponible sur : https://www.has-sante.fr/upload/docs/application/pdf/2009-03/rapport_rx_thorax.pdf
Pour l'Association des Jeunes Gériatres
Dr Quentin SCHRAMM
Chef de Clinique en Gériatrie, Hôpital de Bicêtre

