
MPR et neurologie : une alliance fonctionnelle indispensable
La Médecine Physique et de Réadaptation (MPR) est une spécialité médicale dédiée à l'évaluation, au diagnostic et au traitement des déficiences fonctionnelles, avec pour objectif l'optimisation de l'autonomie, de la participation sociale et de la qualité de vie des patients. C'est une spécialité centrée sur la fonction et la performance des personnes prises en charge. Elle se distingue par son approche transversale, intégrant à la fois une expertise médicale, une connaissance des technologies de rééducation et de réadaptation, ainsi qu'une coordination étroite avec les professions paramédicales (kinésithérapeutes, ergothérapeutes, orthophonistes, psychomotriciens, professeurs en activités physiques adaptées, etc.).
En France, environ 2 500 médecins spécialistes en MPR sont inscrits à l'ordre national des médecins, ce qui en fait une spécialité encore relativement rare au regard des besoins croissants liés aux pathologies chroniques.
La MPR neurologique représente un champ majeur de la spécialité : accidents vasculaires cérébraux, traumatismes crânio-cérébraux, maladie de Parkinson idiopathique et autres syndromes parkinsoniens, lésions médullaires, sclérose en plaques (SEP) ou encore maladies neuromusculaires constituent le socle principal des indications. Dans ce contexte, la MPR n'est pas seulement un relais de la neurologie, mais un partenaire indispensable, permettant d'assurer une continuité entre diagnostic, thérapeutique et réhabilitation fonctionnelle. Dans cet article, il ne sera pas possible de détailler l'ensemble des interventions de la MPR neurologique ; nous mettrons en lumière trois situations cliniques majeures où la collaboration entre neurologue et MPR est essentielle : la prise en charge de la spasticité, celle des troubles vésico-sphinctériens, et enfin l'appareillage.
Prise en charge de la spasticité : rôle du MPR
La spasticité constitue l'une des manifestations les plus emblématiques du syndrome pyramidal. Elle est classiquement définie, selon Lance en 1980, comme une hyperexcitabilité vitesse-dépendante du réflexe d'étirement. En pratique clinique, elle s'exprime rarement de manière isolée : elle s'intègre dans un ensemble de phénomènes incluant la faiblesse, les co-contractions, la dystonie, les spasmes ou encore la constitution progressive de rétractions musculo-tendineuses. Cette complexité sémiologique impose une évaluation fine et spécifique, effectuée en Médecine Physique et de Réadaptation (MPR) de manière exhaustive.
La prévalence de la spasticité varie selon les affections neurologiques : de 1/3 à 1/2 personnes après un accident vasculaire cérébral, plus de la moitié après un traumatisme médullaire, et jusqu'à 80 % dans certaines séries de personnes atteintes de Sclérose en plaques. Lorsqu'elle devient pathologique, c'est-à-dire qu'elle interfère avec la fonction, le confort, l'hygiène et/ou la qualité de vie, elle justifie une prise en charge spécialisée et coordonnée.
Le rôle du MPR est central, d'abord dans l'évaluation. Celle-ci ne se limite pas à la simple mesure de la résistance au mouvement passif. L'examen clinique recherche la présence de clonus, de spasmes nocturnes, de limitations d'extensibilité musculaire ou d'un déséquilibre postural induit. Des échelles standardisées telles que la Modified Ashworth Scale ou la Tardieu Scale permettent de quantifier la sévérité, mais leur interprétation doit être replacée dans un contexte d'objectif fonctionnel, à l'aide d'outils comme le Goal Attinrent Scaling (GAS). L'évaluation instrumentale, intégrant l'analyse quantifiée de la marche et l'électromyographie de surface couplée à la cinématique précédée idéalement de la réalisation de blocs moteurs, contribue à distinguer ce qui relève d'une spasticité dynamique de ce qui correspond à une rétraction fixée. Enfin, l'approche MPR intègre systématiquement une analyse fonctionnelle et contextuelle, en lien avec la Classification internationale du fonctionnement (CIF), afin de hiérarchiser les objectifs thérapeutiques : faciliter l'hygiène, améliorer la marche, soulager une douleur, ou bien encore optimiser l'usagé d'un membre supérieur.
Tableau 1 : Les principaux traitements médicamenteux et non médicamenteux les plus fréquents pour la prise en charge de la spasticité
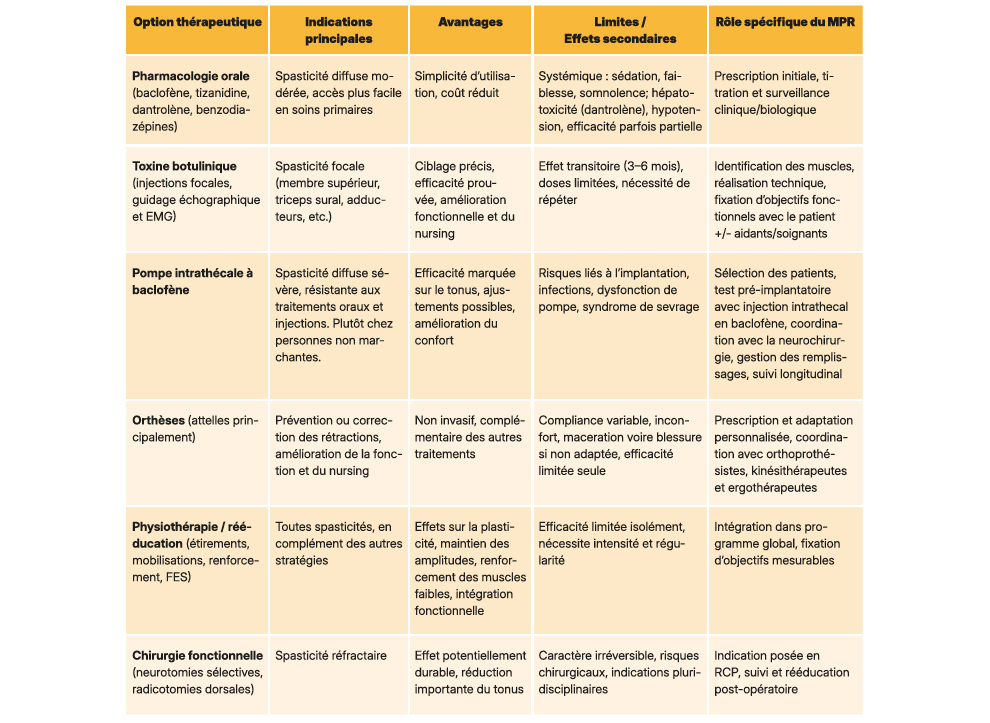
NB : Certains centres en France se forment de plus en plus à la cryoneurolyse, option thérapeutique ciblée pour les spasticités focales rebelles, offrant une alternative ou un complément aux injections de toxine botulinique. Cette technique consiste en - l'application contrôlée et sous échoguidage de froid sur les nerfs moteurs responsables de la spasticité, entraînant une réduction transitoire du tonus musculaire avec un minimum dʼinvasivité comparé à la chirurgie. La durée d'efficacité de la cryoneurolyse pour la spasticité focale est généralement transitoire, comprise entre 3 et 6 mois.
Les bénéfices attendus d'un tel programme dépassent largement la simple réduction du tonus musculaire. Il s'agit de prévenir la constitution de déformations irréversibles, d'améliorer la tolérance aux appareillages, de réduire la douleur, de faciliter le nursing et, in fine, d'améliorer l'autonomie et la qualité de vie du patient. Plusieurs études contrôlées et méta-analyses ont confirmé que la prise en charge de la spasticité, lorsqu'elle est conduite selon des protocoles standardisés et orientés par des objectifs fonctionnels, permet des gains significatifs en termes de participation sociale et de satisfaction des patients. Les recommandations européennes insistent d'ailleurs sur la nécessité de structurer des « spasticity clinics » coordonnées par les MPR, véritables pivots de l'organisation des soins.
Ainsi, la spasticité illustre parfaitement la plus-value de la Médecine Physique et de Réadaptation dans le champ neurologique : à la croisée du diagnostic, du traitement et de la réadaptation, le médecin MPR peut apporter une expertise technique et une vision globale centrée sur la fonction et la qualité de vie.
Prise en charge des troubles vésico-sphinctériens
Les dysfonctions neuro-urologiques et neuro-gastro-intestinales sont des complications fréquentes et potentiellement invalidantes chez les patients présentant des lésions du système nerveux central, périphérique, ainsi que dans grand nombre de maladies neurodégénératives. Ces troubles incluent par exemple l'incontinence urinaire ou fécale, la dysurie, la constipation neurogène, la dyssynergie sphinctérienne, ainsi que les dysfonctions génito-sexuelles, et sont souvent associées à une altération majeure de l'autonomie, des soins de nursing et de la qualité de vie.
L'évaluation initiale, conduite par le médecin MPR, repose sur une approche holistique et systématique. Elle comprend l'anamnèse détaillée, l'utilisation de scores validés (par exemple la Qualiveen qui est une échelle de qualité de vie spécifique à la vessie neurogène ou bien encore lʼUrinary Symptom Profile (USP)), l'examen neurologique et neuro-pelvien, et la réalisation dʼexplorations complémentaires ciblées : urodynamique complète avec profilométrie et cystomanométrie, échographie vésicale, manométrie anorectale, transit et imagerie pelvienne si indiqué. L'objectif est de caractériser précisément le profil de dysfonction (hyperactivité détrusorienne, hypotonie sphinctérienne, dyssynergie sphinctérienne, constipation neurogène, hypotrophie périnéale) et son retentissement fonctionnel.
Le MPR élabore ensuite un plan thérapeutique multimodal et individualisé, en coordination étroite avec urologues, gastro entérologues, sexologues et kinésithérapeutes.
Rééducation fonctionnelle et interventions comportementales : entraînement vésical programmé, techniques de vidange assistée (auto ou hétero sondage intermittents), rééducation périnéale adaptée à la force musculaire résiduelle, biofeedback anal et stimulation électrique fonctionnelle (FES) du nerf tibial postérieur ciblée pour restaurer la coordination sphinctérienne.
Traitements pharmacologiques ciblés comme par exemple des anticholinergiques pour l'hyperactivité vésicale, modulateurs du transit et laxatifs osmotiques pour la constipation neurogène, agents vasoactifs ou thérapeutiques hormonaux ou mécaniques pour la dysfonction génito-sexuelle, toujours ajustés aux comorbidités et aux capacités cognitivo-motrices du patient.
Interventions instrumentales ou chirurgicales : neuromodulation sacrée, injections intradétrusoriennes de toxine botulinique, cathétérisme intermittent, sphinctérotomies sélectives ou colostomie en cas de dysfonction réfractaire et selon les profils vésico-sphinctériens.
L'expertise du MPR est cruciale pour intégrer ces différentes stratégies en un programme individualisé centré sur la fonction, définir des priorités thérapeutiques (continence, prévention des infections urinaires ou fécales, qualité de vie sexuelle), anticiper les complications et coordonner le suivi longitudinal. Des études récentes démontrent que lʼintervention précoce et structurée du MPR réduit significativement la morbidité et mortalité infectieuse, améliore la continence et facilite la participation du patient à la rééducation globale.
Appareillage orthopédique en MPR neurologique
La prescription et le suivi de l'appareillage orthopédique constituent un axe fondamental de la prise en charge MPR des patients neurologiques de diverses causes. L'approche ne se limite pas à compenser un déficit moteur, mais vise à optimiser la posture, la marche, la sécurité et l'autonomie, tout en limitant les complications secondaires (rétractions musculaires, désalignements articulaires, instabilité, douleurs). L'expertise MPR repose sur une évaluation globale et segmentaire, intégrant la force musculaire, le contrôle postural, la spasticité, la coordination et la cinématique de la marche, afin de définir un appareillage parfaitement individualisé.
Quelques exemples d'appareillage sur mesure les plus fréquentes du membre inférieur :
Chaussures orthopédiques lorsque nécessité de compenser des troubles podologiques majeurs impactant la fonction de déambulation
Orthèse suropédieuse : utilisée lorsque le déficit inclut le contrôle de la cheville et du pied, avec instabilité modérée à sévère. Par exemple dans le cadre de pied tombant sévère, avec nécessité d'adaptation podologique. La coque talo-crurale rigidifie le segment cheville-pied et peut inclure une articulation semi-rigide pour faciliter la flexion dorsale.

Orthèse cruro-pédieuse : réservée aux déficits proximaux importants (quadricipitaux ++). Elle offre un verrouillage fonctionnel complet, sécurisant la marche et la station debout, et limitant le collapsus articulaire. Il existe par ailleurs des orthèses de ce type de plus en plus technologique, dite mécatronique, intégrant des microprocesseurs permettant de détecter qui réagit en temps réel à la marche du patient dans sa vie quotidienne.
Corsets thoraco-lombaires et tronc-pelvis : stabilisation tronculaire, correction posturale et prévention des déformations secondaires (scoliose, cyphose).
Le médecin MPR joue un rôle central et multidimensionnel dans la prescription et le suivi des orthèses :
Analyse fonctionnelle et biomécanique fine : identification des déficits segmentaires, spasticité, rétractions articulaires, etc.
Choix personnalisé de l'orthèse : sélection de la catégorie la plus adaptée (pédieuse, suropédieuse, cruro-pédieuse, articulée) selon les besoins fonctionnels du patient et son environnement, en association avec d'autres professionnels de la réadaptation selon le type d'appareillage (podo-orthésistes dans le cadre de chaussures orthopédiques, orthoprothésistes dans le cadre d'orthèses du membre inférieur et supérieur, corset, etc., ergothérapeutes pour des orthèses du membre supérieur et fauteuil roulant).
Ajustement dynamique et suivi longitudinal : paramétrage des articulations, rigidité, alignement segmentaire et adaptation progressive en fonction de l'évolution neurologique, de la récupération motrice et des fluctuations de spasticité.
Intégration dans un programme global de rééducation : combinaison avec kinésithérapie, renforcement musculaire, rééducation de la marche par exemple et optimisation posturale.
Évaluation de l'efficacité fonctionnelle : mesure de la stabilité, du pattern de marche dans le cadre d'orthèses dédiée à la déambulation par exemple, de la sécurité, de la tolérance et de la participation aux activités quotidiennes. L'objectif est de transformer l'orthèse en outil actif de réadaptation, et non en simple compensation.

Fauteuils roulants électriques
Les fauteuils roulants électriques constituent un outil complémentaire essentiel pour les patients présentant une mobilité réduite sévère ou une fatigabilité extrême, notamment dans les pathologies neuromusculaires ou les lésions médullaires hautes. Leur prescription relève du médecin MPR, qui évalue la capacité résiduelle, les besoins fonctionnels et l'environnement. Lʼobjectif est de maintenir l'autonomie dans les déplacements quotidiens et professionnels, prévenir les complications secondaires liées à l'immobilisation (contractures, escarres, ostéoporose) et optimiser l'intégration sociale et la participation aux activités.
Les consultations de validation et de mise en place d'un fauteuil roulant électrique sont effectuées en association avec une ergothérapeute. L'ajustement comprend au minimum le type de complexité et de robustesse du fauteuil roulant électrique, le choix du châssis, des roues, de l'assise et des accessoires, ainsi que la formation du patient à l'usagé sécurisé. Le suivi longitudinal permet d'adapter le fauteuil à l'évolution de la force, de la spasticité et de la tolérance à l'effort.
NB : tous les appareillages décrits ci-dessus sont prescriptibles sur des ordonnances grand appareillage hormis le fauteuil roulant électrique (prescription exclusivement par un médecin MPR (ou spécialiste formé), sur ordonnance ALD + certificat de validation d'essai, après évaluation spécialisée.
Conclusion
La MPR occupe une place essentielle dans la prise en charge des pathologies neurologiques, en articulant une expertise médicale, technologique et fonctionnelle. Les trois champs présentés – spasticité, dysfonctions vésico-sphinctériennes et appareillage – illustrent l'apport spécifique de cette spécialité, complémentaire et indispensable à la Neurologie. Le développement des innovations technologiques robotique, neuromodulation, interfaces cerveau machine) positionne la MPR comme une spécialité d'avenir, au cœur du parcours des patients neurologiques. Une collaboration renforcée entre neurologues et MPR est essentielle pour répondre aux enjeux croissants liés au vieillissement, aux pathologies chroniques et à l'amélioration de la survie des patients atteints de lésions neurologiques sévères.
Pour aller plus loin
• Wade D. Rehabilitation - a new approach. Part two: the underlying theories. Clin Rehabil. 2015 Dec;29(12):1145-54. doi: 10.1177/0269215515601175. PMID: 26581670.
• Stucki G, Bickenbach J. Functioning: the third health indicator in the health system and the key indicator for rehabilitation. Eur J Phys Rehabil Med. 2017 Feb;53(1):134-138. doi: 10.23736/S1973 9087.17.04565-8. Epub 2017 Jan 24. PMID: 28118696.
• Lance JW. «The control of muscle tone, reflexes, and movement: Robert Wartenberg Lecture, 1980.» Neurology. 1980;30(12):1303-13. PMID: 7192812
• Sommerfeld DK, Eek EU, Svensson AK, Holmqvist LW, von Arbin MH. Spasticity after stroke: its occurrence and association with motor impairments and activity limitations. Stroke. 2004 Jan;35(1):134-9. doi: 10.1161/01.STR.0000105386.05173.5E. Epub 2003 Dec 18. PMID: 14684785.
• Wissel J, Ward AB, Erztgaard P, et al. « European consensus table on the use of botulinum toxin type A in adult spasticity. » J Rehabil Med. 2009;41(1):13-25. PMID: 19197565
• Ben Smaïl D, Kiefer C, Bussel B. Evaluation clinique de la spasticité [Clinical evaluation of spasticity]. Neurochirurgie. 2003 May;49(2-3 Pt 2):190-8. French. PMID: 12746693.
• Panicker JN, Fowler CJ, Kessler TM. Lower urinary tract dysfunction in the neurological patient: clinical assessment and management. Lancet Neurol. 2015 Jul;14(7):720-32. doi: 10.1016/S1474-4422(15)00070-8. PMID: 26067125.
• Groen J, Pannek J, Castro Diaz D, Del Popolo G, Gross T, Hamid R, Karsenty G, Kessler TM, Schneider M, ‘t Hoen L, Blok B. Summary of European Association of Urology (EAU) Guidelines on Neuro-Urology. Eur Urol. 2016 Feb;69(2):324-33. doi: 10.1016/j.eururo. 2015.07.071. Epub 2015 Aug 22. PMID: 26304502.
• Bonniaud V, Bryant D, Parratte B, Guyatt G. Qualiveen, a urinary disorder specific instrument: 0.5 corresponds to the minimal important difference. J Clin Epidemiol. 2008 May;61(5):505-10. doi: 10.1016/j.jclinepi.2007.06.008. Epub 2008 Jan 7. PMID: 18394545.
• Morris C, Bowers R, Ross K, Stevens P, Phillips D. Orthotic management of cerebral palsy: recommendations from a consensus conference. NeuroRehabilitation. 2011;28(1):37-46. doi: 10.3233/NRE-2011-0630. PMID: 21335676.
• Cui Y, Cheng S, Chen X, Xu G, Ma N, Li H, Zhang H, Li Z. Advances in the clinical application of orthotic devices for stroke and spinal cord injury since 2013. Front Neurol. 2023 Feb 17;14:1108320. doi: 10.3389/fneur.2023.1108320. PMID: 36873455; PMCID: PMC9981677.
• Ashley Mullen et al., Orthotic prescription. Atlas of Orthoses and Assistive Devices (Sixth Edition), Elsevier, 2026, Pages 2-7.e1, ISBN 9780443121081.

Dre Nawale HADOUIRI-PIROCCA
Praticienne Hospitalo-Universitaire en Médecine Physique et de Réadaptation au CHU de
Dijon et actuellement en mobilité post-doctorale aux Hôpitaux Universitaires de Genève

