L'innovation organisationnelle est aussi une innovation thérapeutique
Quand on parle d'efficacité thérapeutique dans la prise en charge de l'obésité, il faut appeler un chat un chat : à ce jour, l'échec d'atteinte des objectifs est une règle, pas une exception. Si les recommandations HAS font 238 pages et leur synth.se 38 pages, cela traduit bien la complexité de la situation.
A titre d'exemple, rien que son statut de maladie et son diagnostic font encore débat… alors que dire de sa prise en charge et de son traitement ?
Du fait de l'enrichissement de l'arsenal thérapeutique, avec les techniques bariatriques et les agonistes GLP-1, de nets progrès ont été faits. De même, la démonstration scientifique de l'inefficacité des régimes, du rôle de l'activité physique à condition qu'elle soit adaptée, des travaux sur la restriction cognitive et l'approche biopsychosensorielle ont montré, si ce n'est une meilleure efficacité, une moindre innocuité.
Mais malgré ce, la communauté médicale doit prendre acte d'un fait : sans ces outils, cela ne marche pas et même avec ces outils, il n'est pas acquis que cela marche à long terme.

Plutôt que de chercher de nouveaux outils, nous avons déjà considéré les outils validés par la HAS et qui nous semblaient efficaces et avons décidé de revoir l'agencement de ces outils dans le parcours pour en augmenter l'efficience, ce qui définit pour nous l'innovation organisationnelle.
Faute de place, nous ne décrirons pas ici l'ensemble du raisonnement mais nous en citerons les points essentiels et une fois l'évaluation réalisée, nous ne manquerons pas de communiquer sur nos résultats pour en faire profiter la communauté des soignants de l'obésité et y apporter notre petite pierre.
Cela commence dès l'étape diagnostique : le phénotypage proposé par la HAS est complet et logique mais piégeant si on l'applique en « check-list ».
En effet, les facteurs évalués (complications, comportement alimentaire, état psychologique, activité physique, sommeil) ne sont pas indépendants les uns des autres et sont intriqués en des cercles vicieux qui les entretiennent et qui entretiennent l'excès pondéral.
Or, la réalité des ressources humaines dans les équipes pluridisciplinaires, en particulier hors établissement de soins, implique surtout que le patient ait pu voir tous les professionnels sur leurs créneaux disponibles. Du coup, on case les consultations et évaluations « quand on peut ».
À titre d'exemple : que penser de la logique d'envoyer pour évaluation et prise en charge ?
- En APA : quelqu'un qui a des douleurs, une limitation de la capacité respiratoire (et un et deux et trois et quatre et on étire et on y va !!!).
- En séance d'ETP un SAHOS non traité (le monsieur qui dort… répétez ce que je viens de dire !!).
- A un professionnel de santé mentale : quelqu'un qui a des troubles du sommeil, qui a mal, qui est essoufflé (et à part ça… vous vous sentez bien dans votre peau ?).
- A un professionnel du comportement alimentaire : quelqu'un qui ne peut pas bouger, qui a des troubles du sommeil, qui est anxieux, essoufflé et en dépression (surtout… mangez en pleine conscience).
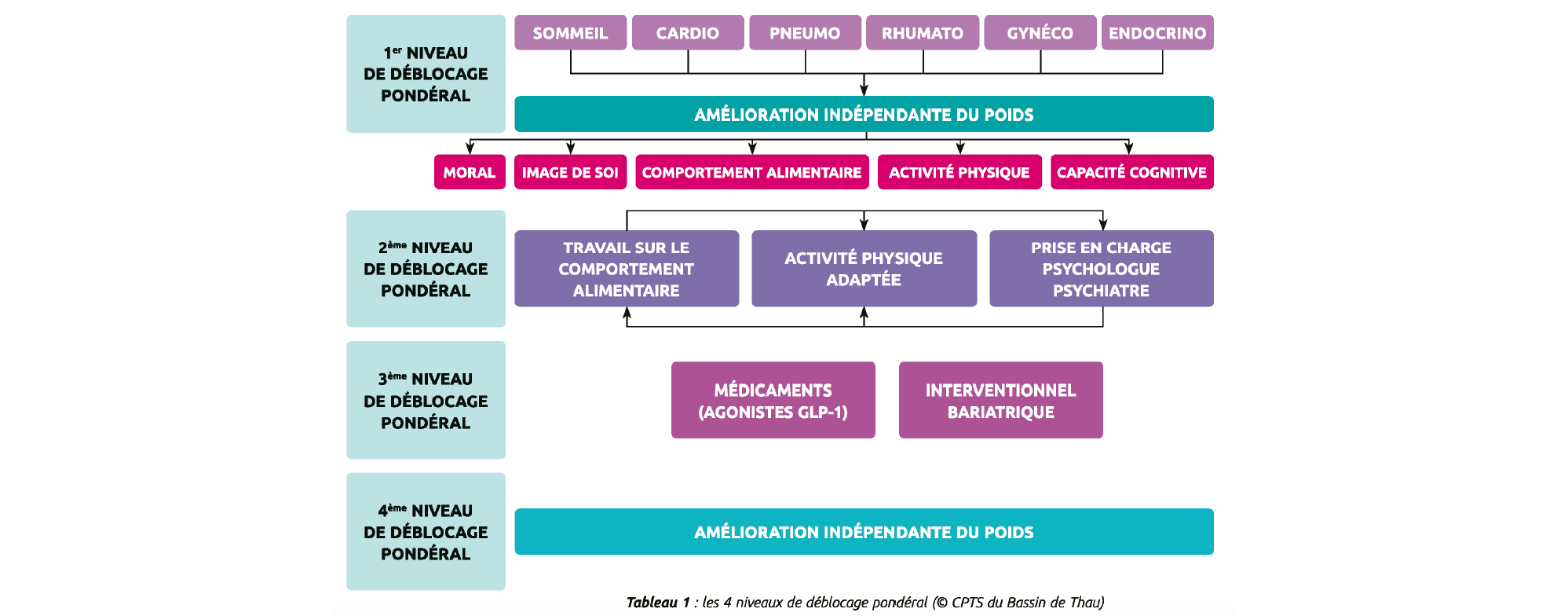
Partant du constat qu'il existe donc des étapes limitantes, nous avons ainsi défini 4 niveaux dits « de déblocage pondéral » avec des spécificités d'agencement :
Le 1er niveau de déblocage pondéral a pour spécificité de s'axer initialement sur les complications somatiques en se décentrant totalement du poids (ce qui peut mettre à l'épreuve la légitime impatience des patients et cette légitime impatience est abordée dès le début du parcours et en séance d'ETP en partant du constat que, s'ils sont l., c'est que le reste a échoué). On peut donc ainsi soulager immédiatement et au moins partiellement plusieurs points de souffrance et de handicap du patient. De plus, ce niveau repose sur des évaluations et des prises en charge (cardio, pneumo, gynéco, rhumato) qui, elles, peuvent être agencées indifféremment. Il en résulte déjà des effets positifs dont peut, d'ailleurs, résulter une perte de poids qui n'était pas directement recherchée, provoquant un renforcement positif, d'où le nom de « 1er déblocage pondéral ».
Dans ce 1er niveau, une autre spécificité est la prise en charge explicite des troubles du sommeil au-delà du SAHOS. Il s'agit, pour nous, d'une étape limitante et incontournable de la prise en charge. M.me si des études d'intervention récente sur l'hygiène du sommeil ne donnent pas de résultats majeurs en termes de perte de poids (mais ces études ont étudié ces interventions sur le sommeil isolément, indépendamment de la synergie des autres mesures), nous sommes convaincus qu'ils constituent un point de blocage étant donné leur impact démontré sur le comportement alimentaire et l'état psychologique et émotionnel. Ne pas s'occuper du sommeil en amont de toute prise en charge du comportement alimentaire ou psychologique, c'est la quasi-certitude d'un échec. Et ceci doit être aussi expliqué aux patients et constituer un pan important de l'ETP et de la formation des soignants.
Le 2ème niveau de déblocage pondéral, auquel nous passons lorsque nous estimons que les critères du 1er niveau sont optimisés au mieux, comprend la prise en charge explicite du comportement alimentaire et l'activité physique adaptée (APA). Notre spécificité est d'aborder l'APA avant le comportement alimentaire. En effet, une APA pratiquée au point d'oxydation maximale des lipides a un effet satiétogène et diminue les grignotages. On peut donc avoir un effet sur le comportement alimentaire avant même de l'aborder explicitement et d'ajouter de nouvelles consignes… pourquoi en priver le patient et les professionnels du comportement alimentaire ?
Le 3ème niveau de déblocage pondéral est celui des agonistes GLP-1 et de la chirurgie bariatrique. En les Situant à ce niveau, notre parcours répond aux recommandations établies depuis 2009 et aux bonnes pratiques et permet d'optimiser l'efficacité de ces merveilleux outils.
Quant au 4ème niveau, il correspond à celui du maintien du poids perdu.
Pour mettre en musique ce parcours, nous avons également repensé le modèle « classique » d'un coordinateur central (médecin traitant ou médecin spécialiste de l'obésité) avec des allers-retours du patient chez les différents soignants sans qu'il existe une véritable synergie entre tous. Ce modèle n'a pas franchement fait la preuve de son efficacité et devient de moins en moins applicable dans le contexte démographique actuel. Par ailleurs, le manque de communication simple entre tous les membres de l'équipe méne à une perte d'information et de synergie préjudiciable, sans compter les messages contradictoires issus d'idées reçues dont on sait qu'elles sont pléthores dans le domaine de l'obésité et peuvent même contribuer à la stigmatisation.
Nous avons donc travaillé sur l'essence de ce que signifie appartenir à une équipe pluridisciplinaire et, pour résumer, en avons déduit 3 principes et 3 outils.
Nos 3 principes
1. Chaque membre de l'équipe accepte d'être le maillon d'une chaîne
Il priorise son rôle propre, son intervention experte dédiée (que personne d'autre ne peut faire à sa place : la cardiologue peut avoir envie de donner des conseils nutritionnels mais personne d'autre ne pourra faire l'échocoeur à sa place…).
Il participe à l'intégration holistique, au liant du parcours (répète les messages, valorise les autres professionnels de santé et leurs interventions, il fait sentir au patient le lien qui existe entre tous les intervenants).
2. Tous les membres partagent un corpus de connaissances commun afin de délivrer les mêmes messages et de fonctionner en synergie.
3. Les adressages efficients
Chaque membre de l'équipe peut et tâche d'adresser au juste soignant, au juste moment sans passer par le coordinateur selon un algorithme bien établi en amont (mais non sans en avoir informé l'ensemble de l'équipe). Ainsi, l'APA qui constate une douleur limitante des genoux non explicitement prise en charge peut adresser directement à un spécialiste des TMS. Cela a constitué une révolution parfois difficile pour certains soignants qui se savent libres de ne pas adresser le patient dans le parcours mais qui, à partir du moment où ils nous font confiance, acceptent notre charte de fonctionnement.
Nos 3 outils
1. L'algorithme de base, incluant les 4 niveaux et leurs spécificités vues en amont, incluant les séances d'ETP et les consultations individuelles, plac.es au bon endroit et tenant compte des étapes limitantes. Cet algorithme peut bien sûr être modulé selon la singularité du patient. Il n'est pas rigide mais rigoureux et offre un socle de référence.
2. L'outil informatique de coordination qui complète les outils classiques (logiciels métier) et s'interface avec en permettant à toute l'équipe de voir les commentaires essentiels de chacun en 2-3 lignes, autorisant une vision globale en « un coup d'oeil ».
3. Les formations en amont : destinées à tous les professionnels, comprenant 4 volets de base et 1 volet optionnel : l'esprit du parcours (notre charte, notre philosophie, notre « énoncé de mission »), le rôle propre de chacun, le corpus de connaissances commun, le fonctionnement du parcours. S'y ajoute, pour ceux qui le souhaitent, les formations dédiées sommeil, APA ou comportement alimentaire (tel que la formation du GROS ou certains DU).

Dr Edouard GHANASSIA
Endocrino-diabétologue,
Échographiste
Responsable des parcours de soins
maladies métaboliques à la CPTS
du Bassin de Thau

