
Impact of Migraine and Pregnancy-Induced hypertension on Long-term
Risk of premature myocardial infarction and stroke.
Cecilia Hvitfeldt Fuglsang, MD, PhD, Neurology, janvier 2024
Mots-clés :
Migraine, pregnancy induced hypertension, combined impact, premature cardiovascular risk.
La migraine est une affection très fréquente qui concerne 19 % des femmes avec un pic de prévalence chez celles en âge de procréer (1). Une méta analyse récente retrouve chez les patientes migraineuses une augmentation du risque d'infarctus du myocarde (IDM) de 36 %, d'accident vasculaire cérébraux (AVC) ischémique de 35 % et d'AVC hémorragique de 43 % (2). De plus, la migraine est associée à un risque majoré d'hypertension induite par la grossesse (HIG) incluant l'hypertension artérielle gravidique, la pré-éclampsie et l'éclampsie qui sont elles-mêmes des facteurs de risque d'IDM et d'AVC. Une ancienne étude cas contrôle (3) a analysé les facteurs de risque de survenue d'AVC chez des femmes âgées de 20 à 44 ans. La coexistence de migraine et d'hypertension artérielle pendant la grossesse représentait dans cette étude un risque plus élevé d'AVC ischémique que chacune de ces affections prise séparément. Aucune autre étude n'avait jusqu'à présent étudié l'impact combiné des migraines et de l'HIG sur la majoration du risque d'IDM et d'AVC.
Matériels et méthodes
Les données utilisées pour cette étude sont issues de plusieurs registres nationaux Danois de 1996 à 2018 dans lesquels sont enregistrées l'ensemble des naissances (vivantes ou non), les hospitalisations et les prescriptions médicales. Les patientes incluses dans cette étude étaient les femmes de plus de quinze ans, enceintes d'un seul foetus dont la grossesse résultait de la naissance d'un enfant vivant ou mort. À noter que chaque femme pouvait être incluse à plusieurs reprises en cas de multiparité pendant la période d'étude. Étaient exclues de l'analyse les patientes ayant déjà eu un IDM ou un AVC avant leur accouchement ainsi que celles ayant une hypertension artérielle chronique. L'objectif principal de l'étude était de mesurer le risque d'événements vasculaires artériels cardiaques ou cérébraux avant l'âge de 60 ans. Il s'agissait d'un critère de jugement composite comprenant la survenue d'IDM et/ou d'AVC ischémique et/ou d'AVC hémorragique et/ou un décès lié à un de ces événements. Chaque femme était suivie de la date index correspondant à son accouchement jusqu'à la survenue du premier événement ou jusqu'à leur 61ème anniversaire, leur éventuelle émigration, leur décès toute cause à l'exception de la survenue d'un IDM ou d'un AVC ou la fin du suivi de l'étude en décembre 2020.
Résultats
Les patientes étaient réparties en quatre groupes : le groupe de référence (contrôle) représenté par les femmes n'ayant ni migraine ni HIG (n = 1,288,541), le groupe des patientes migraineuses (n = 54,827) dont environ 9 % de migraine avec auras, le groupe des patientes atteintes d'une HIG (n= 49,008) et le groupe des patientes ayant à la fois des migraines et une HIG (n = 3,140). Le risque absolu d'IDM ou d'AVC avant 60 ans était de 1,3 % pour les patientes ne présentant aucun des deux facteurs de risque, 2,2 % pour les patientes migraineuses, 2,8 % pour les patientes atteintes d'HIG et enfin 3,1 % pour celles atteintes des deux. Les HR étaient ajustés sur l'âge, l'âge au moment de l'accouchement, la parité, le statut tabagique, les ATCD personnels de dyslipidémie, maladie thromboembolique veineuse, obésité, diabète gestationnel, diabète, maladie rénale et maladie liée à la consommation d'alcool. Le risque était de 1,66 (95 % CI 1,50-1,84) pour les patientes migraineuses, 2,76 (95 % CI 2,52-3,03) pour celles ayant une HIG et 2,41 (95 % CI 1,61-3,61) pour celles atteintes des deux affections. Les résultats étaient similaires concernant les risques distincts d'IDM, d'AVC ischémiques ou hémorragiques.
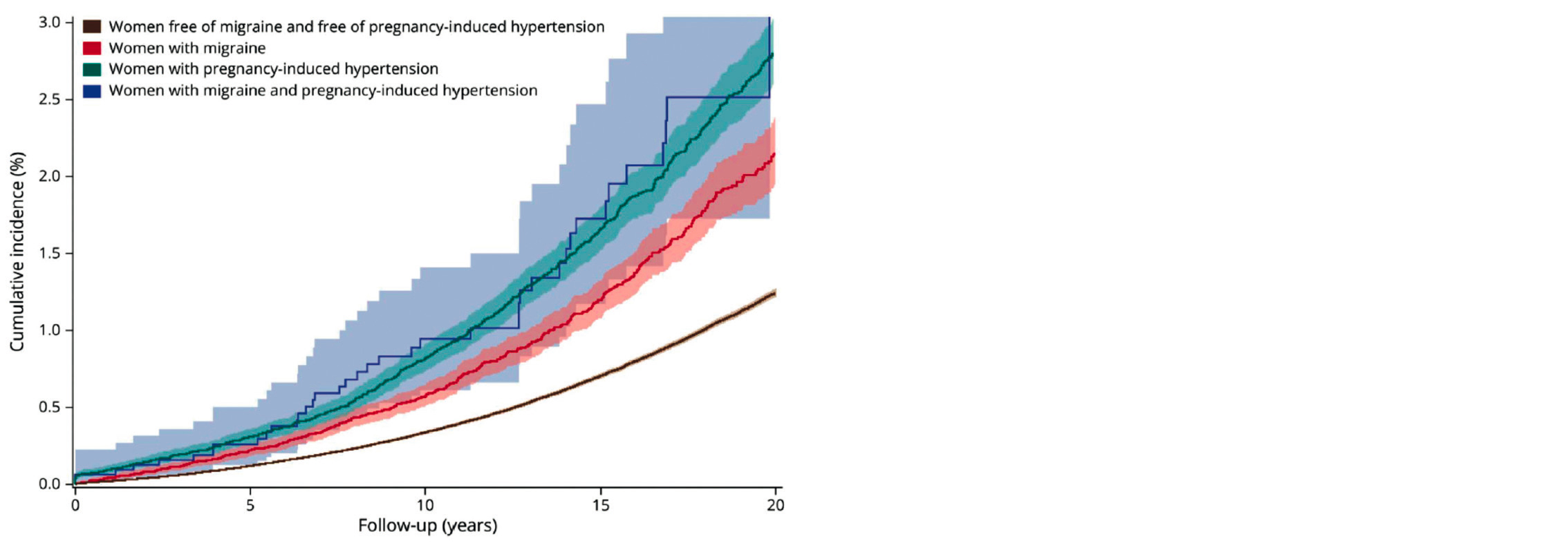
Discussion / Conclusion
Les auteurs ont mis en évidence une augmentation du risque d'IDM ou d'AVC avant 60 ans chez les patientes migraineuses et chez celles ayant une HIG, les risques relatifs restant cependant faibles. L'étude de Chang et al. (3) n'a pas retrouvé l'effet synergique de ces deux expositions. La physiopathologie de l'association entre migraine et HIG en lien avec la survenue d'IDM et d'AVC demeure largement méconnue. La dysfonction endothéliale présente à la fois dans les migraines et dans l'HIG, pourrait causer la survenue d'un IDM ou d'un AVC (4). De plus, cette dysfonction endothéliale, connue comme pouvant être responsable du développement d'une HIG, pourrait expliquer que les migraines sont à risque d'HIG. Le risque lié à la présence de migraine pourrait alors être en partie expliqué par la survenue d'HIG, expliquant l'absence d'effet cumulatif de ces deux expositions. Les forces de cette étude sont une large population issue d'un registre national, le diagnostic d'IDM et d'AVC reposant sur des codages ayant une bonne valeur prédictive positive et la spécificité de celui d'HIG était proche de 100 %. Cette étude présente également certaines limites. En effet, les patientes migraineuses traitées avec antalgiques moins forts n'étaient pas prises en compte dans l'analyse. L'utilisation d'un critère de jugement composite rend difficile l'estimation de chacun des risques pris séparément. Enfin, il s'agit d'une étude menée dans un seul pays dont les patientes avaient une incidence plutôt basse d'HIG entraînant de ce fait une validité externe limitée.
Take Home Messages
• Prévalence importante de la migraine et de l'hypertension induite par la grossesse.
• Augmentation du risque prématuré d'IDM et d'AVC chez les femmes migraineuses et chez celles atteintes d'hypertension gravidique induite par la grossesse.
• Pas d'effet synergique de ces deux expositions retrouvées dans cette étude.

Juliette CALVEZ
Interne en Gynécologie
Médicale, 6ème semestre
Paris

Dre Lorraine MAITROT-MANTELET
Praticienne hospitalière en Gynécologie
Médicale à l'Hôpital Port-Royal
Paris
Références
1. Ashina M, Katsarava Z, Do TP, et al. Migraine : epidemiology and systems of care. Lancet. 2021 ; 397 (10283) :1485- 1495. doi :10.1016/s0140-6736(20)32160-7
2. Ng CYH, Tan BYQ, Teo YN, et al. Myocardial infarction, stroke and cardiovascular mortality among migraine patients : à systematic review and meta-analysis. J Neurol. 2022 ;269(5) :2346-2358. doi :10.1007/s00415-021-10930-x.
3. Chang CL, Donaghy M, Poulter N. Migraine and stroke in young women: casecontrol study. The World health Organisation Collaborative study of cardiovascular disease and steroid Hormone contraception. BMJ. 1999 ;318(7175) :13-18. doi: 10.1136/bmj.318.7175.13.
4. Bigal ME, Kurth T, Hu H, Santanello N, Lipton RB. Migraine and cardiovascular disease: possible mechanisms of interaction. Neurology. 2009 ;72(21) :1864-1871. doi: 10.1212/WNL.0b013e3181a71220.

