La réadaptation respiratoire est une composante du traitement non médicamenteux des patients atteints de maladie respiratoire chronique (BPCO emphysémateuse, Asthme, Dilatation des bronches, Mucovicidose, Fibroses, COVID long, Attente de transplantation…) prescrite par un pneumologue ou médecin physique et de réadaptation (MPR). Cependant, devant une offre de soin hétérogène sur l
Cependant, devant une offre de soin hétérogène sur le territoire, l'ensemble des patients qui la nécessitent n'y ont pas forcément accès. (cf. : carte de la réadaptation respiratoire en France sur site de la SPLF [Société de Pneumologie de Langue Française] (1)).
Qu'est-ce que la RR ?
Recommandation HAS 2014 (2)
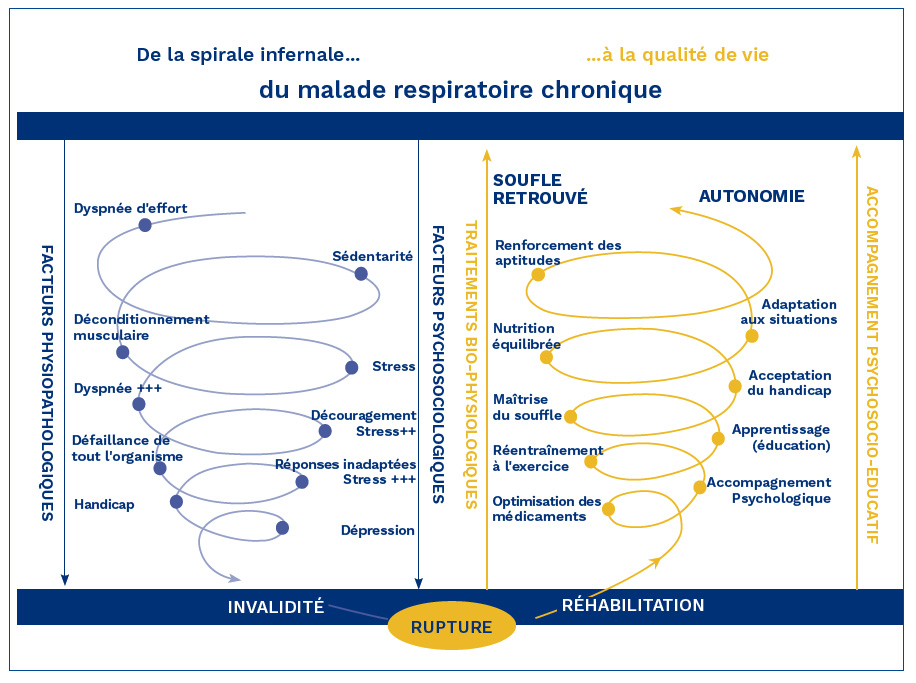
Le cercle vicieux du déconditionnement
L'insuffisance de l'activité physique entraîne le malade chronique à l'inactivité. Ceci a des répercussions physiques, psychiques et sociales.
https://www.institut-numerique.org/ii12d-autres-atteintes-4ff2efad6d033
Définition et objectifs
La Réadaptation Respiratoire est un programme transdisciplinaire et personnalisé où le patient est acteur de sa santé. Il a pour but d'optimiser au quotidien les capacités fonctionnelles et la qualité de vie des patients qui présentent un handicap respiratoire chronique, afin d'obtenir un niveau optimal d'indépendance et d'insertion dans la société.
La réadaptation se compose d'un algorithme de prise en charge autour de la maladie respiratoire chronique :
• Éducation thérapeutique (sevrage du tabac, vaccination, suivi nutritionnel, observance et compliance aux traitements, soutien psycho-social).
• Réentraînement personnalisé à l'exercice pour améliorer à court et moyen terme :
- la dyspnée ;
- la tolérance à l'effort ;
- la qualité de vie.
• Exercices ventilatoires et musculaires.
Pour quels patients ?
Les patients sont adressés en Réadaptation Respiratoire et évalués par un Pneumologue ou un MPR.
Ils peuvent être adressés de :
• MCO (médecine, chirurgie, obstétrique).
• Domicile : par des pneumologues libéraux/ médecins libéraux (dans ce cas est organisée une consultation de pré-admission par le pneumologue ou MPR).
• Patients chirurgicaux : patients nécessitant une prise en charge chirurgicale (greffes, mais aussi toutes chirurgies chez un patient malade respiratoire chronique) où les conditions d'opérabilité ne sont pas réunies. À noter tout patient réhabilité avant chirurgie diminue le risque de mortalité de 30 % et diminue le risque d'hospitalisation post-chirurgical de 2 jours.
• Réanimation/ USC.
Cependant il existe quelques contre-indications au programme :
• Angor instable. Infarctus récent. Rétrécissement aortique serré.
• Insuffisance cardiaque instable. Maladie thromboembolique évolutive.
• Thrombus intra-ventriculaire. Troubles du rythme non contrôlés.
• Affection intercurrente fébrile.
• Manque de motivation et de compliance.
• Acidose respiratoire non compensée.
• Maladie neuromusculaire ou osseuse rendant le réentrainement impossible.
Lieux de Réadaptation
Les lieux de Réadaptation respiratoire sont variés et adaptés dans la plupart des cas au souhait et commodités du patient :
• Les établissements de santé :
- En hospitalisation complète avec permissions thérapeutiques autorisées les week-ends. (Généralement pour les patients avec atteinte sévère de la maladie respiratoire, polypathologie sévère ou problème psycho-sociaux).
- Ambulatoire avec Hôpital de jour à raison de 3x/ semaine.
• Les structures de proximité : cabinet de kinésithérapeutes…
• Le domicile du patient.
Le Programme de RR
Le bilan initial
Le programme de RR débute par un bilan initial. Il évalue tout d'abord la motivation du patient en lui exposant les bénéfices attendus, définissant avec lui ses attentes et ses objectifs. Ainsi, le patient est intégré dans son programme de soin, avec les objectifs qu'il a décidés, afin de le rendre acteur de sa santé.
Ce bilan initial effectué avec les différents professionnels de santé (Kinésithérapeute, Ergothérapeute, Diététicien, Psychologue, Tabacologue, APA…) coordonnés par le pneumologue ou MPR se compose de :
• Biologie ;
• Gaz du sang ;
• ECG à l'effort ;
• Spirométrie : courbe débit volume pour évaluer la fonction respiratoire ;
• Test de marche de 6 min sur minimum 30 mètres (évalue le nombre de mètre parcouru, la saturation, le seuil de dyspnée, endurance, fréquence cardiaque, la fatigue des membres inférieurs…) ;
• Les questionnaire qualité de vie : Score EPICE (score de précarité, impact social), HAD (Hospital anxiety depression), VECU 11 (tolérance à l'exercice), CAT (control assessment test pour les BPCO) ACT (asthma control test), Score spécifique du COVID, Score NIJMEGEN (test d'hyperventilation - syndrome hyperventilation dysfonctionnement entre commande ventilatoire et organe effecteur).
Les Séances de RR
Le Réentraînement à l'effort est la pierre angulaire de la RR, avec une activité physique adaptée, un renforcement musculaire et les drainages bronchiques. En moyenne il est recommandé de réaliser 12 à 15 séances (réentraînement, ventilation) afin de :
• Améliorer les capacités oxydatives musculaires périphériques ;
• Diminuer la ventilation pour un effort donné ;
• Améliorer l'endurance à effort ;
• Diminuer l'effet de panique de la dyspnée.
Le réentraînement à l'effort s'effectue sur machine à l'aide de cycloergomètre, cycloergomètre à bras, tapis de marche, ergo siège.
La réévaluation
En cours et fin de programme, le patient est systématiquement réévalué sur les mêmes items qu'au bilan initial. Ainsi, les compétences acquises, en cours d'acquisition ou non acquises sont continuellement évaluées.
Au cours de son programme, plusieurs séances de synthèse pluridisciplinaire sont organisées autour du patient, permettant de recueillir par son verbatim, l'observance du programme, stimuler sa motivation et redéfinir les objectifs, ainsi que poursuivre l'éducation thérapeutique et planifier son suivi. À terme l'objectif de ce programme sera de rendre pérenne le changement de comportement acquis durant la réadaptation respiratoire.

Et chez le sujet âgé ?
La RR chez nos sujets âgés s'adresse surtout aux patients BPCO. La complexité de ces patients est la prise en charge non seulement de la maladie respiratoire chronique, mais aussi de la polypathologie fréquemment associée, ainsi que les différents syndromes gériatriques (3).
Cependant, plusieurs études ont montré l'efficacité de la RR sur les patients BPCO âgés en termes d'amélioration de la tolérance à l'effort, de capacité fonctionnelle et de qualité de vie (4)(5)(6)(7)(8).
L'étude Bennett COPD 2016 montre d'ailleurs que les bénéfices de la RR ne dépendent pas de l'âge (+/- 70 ans) (9).
En conclusion, la réhabilitation respiratoire est efficace quel que soit le lieu et tend à se diffuser.
Il est prouvé qu'elle est efficace indépendamment de l'âge. Elle améliore la capacité fonctionnelle et la qualité de vie.
Pour l'Association des Jeunes Gériatres,
Dr Sandra BRISSART Gériatre,
Centre Hospitalier de Douai
Dr Said BENKHARRAZ
Pneumologue, Groupe Hospitalier Loos Haubourdin
1. https://splf.fr/la-carte-de-la-readaptation-respiratoire/.
2. Haute Autorité de Santé. Comment mettre en œuvre la réhabilitation respiratoire pour les patients ayant une bronchopneumopathie chronique obstructive?. Saint-Denis La Plaine: HAS.
3. Sbg J. La réhabilitation respiratoire chez le sujet âgé.
4. Grosbois JM, Debeaumont D. Efficacité de la réhabilitation : quels résultats espérer chez le sujet âgé ? Rev Mal Respir Actual. 1 sept 2012;4(4):239-42.
5. Pulmonary rehabilitation response in elderly and younger patients with chronic obstructive pulmonary disease. | Turkish Journal of Geriatrics / Türk Geriatri Dergisi | EBSCOhost [Internet]. Disponible sur: https://openurl.ebsco.com/ EPDB%3Agcd%3A9%3A3669353/detailv2?sid=ebsco%3Aplink%3Ascholar&id=ebsco%3Agcd%3A94889073&crl=c
6. Pulmonary Rehabilitation Improves Exercise Capacity in Older Elderly Patients with COPD - ScienceDirect [Internet]. [cité 25 juin 2024]. Disponible sur: https://www.sciencedirect.com/science/article/abs/pii/S0012369215445313
7. Journal of Cardiopulmonary Rehabilitation and Prevention [Internet]. [cité 25 juin 2024]. Disponible sur : https://journals.lww.com/jcrjournal/abstract/2010/03000/effectiveness_of_outpatient_pulmonary.9.aspx
8. Guilleminault L, Rolland Y, Didier A. Particularités de la prise en charge non médicamenteuse de la BPCO chez les sujets âgés. Réhabilitation, sevrage tabagique, nutrition et éducation thérapeutique. Rev Mal Respir. 1 juin 2018;35(6):626-41.
9. Bennett D, Bowen B, McCarthy P, Subramaniam A, O'Connor M, Henry MT. Outcomes of Pulmonary Rehabilitation for COPD in Older Patients: A Comparative Study. COPD. avr 2017;14(2):170-5.

