
Un parcours de formation entravé par de nombreux obstacles
Et si le sujet du handicap chez les internes devenait un VRAI sujet ? C'est ce que souhaite l'ISNI qui vient d'éditer un guide complet sur la question. Le manque de données en France, une forme d'omerta sociétale et institutionnelle sont autant de barrières que l'ISNI a décidé de franchir. Quel état des lieux des internes en situation de handicap ? Quelle reconnaissance et comment leur faciliter leur parcours ?
Environ 2,7 % des étudiants en médecine aux États-Unis auraient un handicap (1), ce chiffre étant fortement sous-estimé du fait d'une importante sous-déclaration. Quand on parle de handicap, on se réfère à toutes les familles de handicap identifiées par l'OMS : handicaps physiques, sensoriels, mentaux, cognitifs ou psychiques sans oublier les handicaps découlant d'une maladie invalidante (cf. encadré page 16). La situation des étudiants et des internes Français n'est pas très différente des chiffres outre-Atlantique. Pourtant, en France, l'absence de littérature sur le sujet rend impossible la connaissance de la prévalence du handicap chez les internes en médecine. L'ISNI souhaite évaluer cette prévalence mais aussi les freins et les leviers à la bonne intégration des personnes ayant un handicap dans les études de santé ainsi que leur accès aux études de médecine au nom du respect de l'égalité des chances inhérent à notre système universitaire.
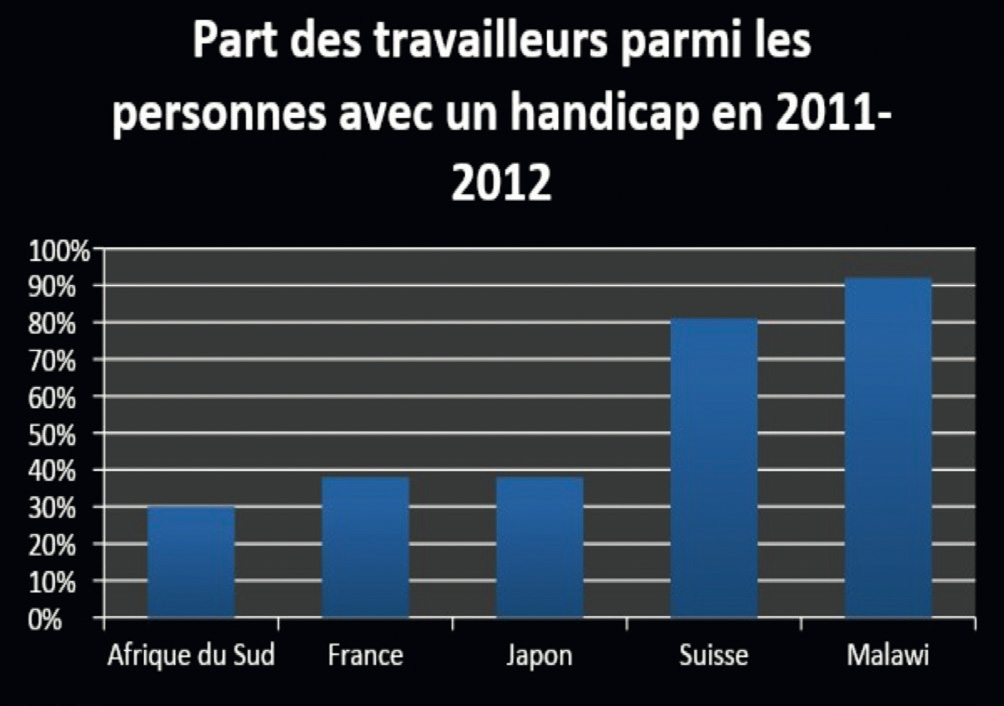
Trop de préjugés autour du handicap
Beaucoup de croyances sociétales ont amené à ralentir la prise de conscience du problème du handicap parmi les travailleurs. Ces préjugés se résument autour de la notion de « capacitisme » : la dévalorisation et le mésestime du potentiel des personnes handicapées.
Ainsi certains pays, dont la France, font moins travailler les personnes handicapées par rapport à la population générale (2). Cette dévalorisation du potentiel des personnes ayant un handicap nous amène, inconsciemment, à minimiser leur nombre parmi les études supérieures et, notamment, en médecine.
Sans compter qu'une meilleure connaissance de ce sujet parmi les étudiants en médecine permettrait, selon une étude, d'augmenter leur sensibilité et d'assurer une meilleure prise en charge des patients handicapés (3). L'ISNI incite les responsables universitaires et les chefs de service à mieux se former au sujet du handicap et questionne les établissements de santé sur les moyens mis en œuvre pour mieux intégrer les personnes ayant un handicap dans l'activité de chaque service.
Le vide réglementaire dans la prise en charge des internes
C'est le vide réglementaire dans les protocoles de prise en charge des internes ayant un handicap au sein des institutions facultaires comme hospitalières. Cela expose les internes à la sensibilité et l'interprétation législative de chaque institution sans que celle-ci n'ait aucune obligation légale envers eux. L'absence de parcours de prise en charge clair amène souvent l'interne, déjà en difficulté, à une errance pouvant nuire à son travail (et donc ses patients) mais également à sa propre santé.
Il est tout autant nécessaire d'expliquer leurs droits aux internes ayant un handicap afin d'augmenter les déclarations et demandes d'aides financières pour accéder à du matériel et adapter les postes de travail.
L'ISNI propose de créer un parcours de soins et de suivi clair, en partenariat avec les institutions hospitalières et facultaires, afin de permettre un accompagnement des internes ayant un handicap ou qui en développe un au cours de leur internat. Ce parcours devra être en lien étroit avec la médecine du travail pour que l'interne bénéficie d'un suivi par un médecin du travail référent au cours de son parcours professionnel.
Exprimer son handicap quand on est interne… ou senior
Mais la première limite à la reconnaissance des handicaps est la notion même de « savoir » que l'on en est atteint. Ainsi, les internes eux-mêmes, peinent à reconnaître leur propre handicap (4). Car il existe, encore, au sein des études médicales le mythe du « médecin surpuissant ». Cette idée de médecin exempt de faiblesse, présent dans l'imaginaire collectif, peut empêcher les internes de reconnaître leur besoin d'aide mais également d'admettre avoir un handicap. Les handicaps liés à des pathologies mentales sont particulièrement touchés par cette problématique, leur sous-déclaration étant très importante. Une étude américaine a montré que les handicaps prépondérants chez les étudiants en médecine sont les troubles anxieux et les TDAH (5).
Une autre cause de sous-déclaration, décrite dans la littérature, est la peur des soignants d'exprimer leur handicap. Selon un rapport anglais de 2020, seulement 1/3 des médecins se sentent libres de parler de leur handicap (6). Les principales craintes sont l'impact sur leur carrière ainsi que la peur de discrimination et de violence. Selon le même rapport, plus des trois quarts des médecins interrogés craignent d'être traités de manière défavorable s'ils révélaient leur handicap.
Par ailleurs, les travailleurs handicapés sont deux fois plus exposés aux violences que les personnes sans handicap, ce qui est aussi le cas dans le monde médical selon le rapport anglais (6). Outre les violences personnelles subies par les internes handicapés, il est important de rappeler que les difficultés d'intégration, l'absence de prise en compte du handicap et d'aménagement adaptés sont considérées comme des violences sociétales à l'égard des personnes ayant un handicap.
L'ISNI appelle à appliquer une politique de tolérance zéro en sanctionnant par un retrait d'agrément et en engageant des procédures judiciaires contre les stages et médecins à l'origine de discriminations.
Quels aménagements à l'hôpital et en ambulatoire ?
Les aménagements les plus fréquemment demandés par les médecins selon le rapport anglais de 2020 (6) sont :
• Des modifications des heures de travail, de formation ou d'études (57 %).
• Des équipements spécialisés (34 %).
• Des modifications des bâtiments ou de locaux facilitant l'accès (10 %).
Ce rapport montre également que seules 55 % des demandes d'ajustement, de la part des médecins et étudiants en médecine, ont abouti. Comme exprimé précédemment, ces chiffres n'ont pas d'équivalent en France du fait de l'absence de littérature. Au sein de l'hôpital, l'adaptation hospitalière des handicaps passe par l'adaptation du matériel, des horaires de travail, du lieu de stage et de leur accessibilité, de la dispensation des gardes et astreinte. Malgré l'appui de la médecine du travail, ces adaptations restent encore trop fréquemment à la discrétion des chefs de services qui opposent les droits des internes aux obligations de service. Les dispenses d'astreintes et de gardes ou encore les surnombres ne sont ainsi bien souvent pas respectés afin de pallier les manques d'effectifs.
En ambulatoire, la principale problématique est l'accès au lieu de travail. L'accessibilité (existence de transport en commun par exemple) et la distance sont donc à prendre en compte dans le choix du stage de l'interne. Tout comme pour les stages hospitaliers, il est important de prendre en compte l'environnement du lieu de stage en lui-même en fonction du type de handicap (ne pas exposer l'interne à un environnement bruyant par exemple). Enfin, il est primordial de prendre en considération qu'un handicap nécessite, bien souvent, un accès à des praticiens spécialistes pour la prise en charge médicale et sociale de celui-ci. La distance entre le lieu de stage et les praticiens accompagnateurs de l'interne doit donc être prise en compte également.

Quels aménagements à la fac ?
Il n'existe toujours pas, à ce jour, de personnes ressources au sein des facultés de médecine capables de suivre les étudiants durant l'ensemble de leur parcours de médecine, et encore moins d'un parcours clair permettant de recourir aux aides facultaires existantes. Sans compter que les obligations facultaires, inhérentes et nécessaires à la formation des internes, peuvent également être un poids en cas de handicap. Une indulgence de la part des facultés est donc indispensable pour éviter toute discrimination. Enfin, l'aide de la faculté lors des choix de stage semble indispensable pour adapter aux mieux les terrains de stage des internes quel que soit leur handicap en faisant du cas par cas.
La longueur et la spécificité des études de médecine comprennent des changements de phases : externat/internat, phase d'approfondissement/docteur Junior. Ces changements étant déjà difficiles à appréhender pour tout interne, le sont d'autant plus chez les internes ayant un handicap. L'absence d'accompagnement clair et de personne ressource, notamment via le biais de la médecine du travail et ce, dans des délais convenables, compliquent d'autant plus l'adaptation à ces nouveaux postes et responsabilités. À ces périodes d'adaptation, auxquelles fait face chaque interne, il arrive que certains choisissent de changer de spécialité pour des raisons personnelles ou professionnelles, impliquant une nouvelle transition. Ces « droits au remords » encadrés par la législation ne prévoient cependant pas les cas où la survenue d'un handicap entraîne le besoin de changement de spécialité pour des raisons de santé.
Donner les moyens à la médecine du travail
L'accès aux différents aménagements dépend en grande partie de la médecine du travail. Une « consultation d'embauche » avant de débuter l'internat, ainsi qu'un suivi lors du passage entre les différentes phases de l'internat (phase socle, d'approfondissement, de consolidation) a été rendue obligatoire, en théorie du moins… Car dans les faits, les consultations sont encore très peu réalisées, voire exceptionnelles pour les consultations de suivi.
Il paraît primordial de replacer la médecine du travail et ces consultations au cœur du suivi des internes. Cela permettrait d'identifier les internes ayant un handicap, de leur proposer un accompagnement adapté mais également d'instaurer une relation de confiance entre eux et les institutions. La clarification et l'identification au sein de la médecine du travail de personnes ressources permettraient de faciliter l'accessibilité aux systèmes d'aides et la mise en place de parcours dédiés et adaptés pour chaque situation. En effet, l'aide doit être adaptée à chaque handicap et à chaque individu pour être efficace et pour ne pas entraîner plus de discrimination (7).
De plus, les handicaps peuvent évoluer, et ce, parfois rapidement (rechute ou réactivation aiguë d'une pathologie, nécessité d'hospitalisation, etc.). Lorsque ceci se produit il est nécessaire de fournir une prise en charge rapide et efficace afin de limiter l'impact sur le plan professionnel et personnel. Le circuit existant actuellement ne permet pas cette efficience d'action et rend les aides existantes obsolètes.
D'ailleurs, le double statut de l'internat (salarié et étudiant) rend inaccessible certains dispositifs d'aide et entraînent un manque de sécurité notamment financière. C'est le cas de la mise en inaptitude, prononcée par la médecine du travail, où les indemnités de licenciement et d'accès au chômage ne sont pas prévues pour les internes. La reconversion professionnelle sans obtention de diplôme final n'est également jamais envisagée dans les textes de lois, mettant en difficulté l'avenir de l'interne.
Quand les internes sont aidants
La question des « aidants » a pris une place importante au sein de notre société dernièrement. Un interne, au même titre que n'importe quelle personne de la population générale, peut être amené à devenir « l'aidant » d'un proche. Il est à noter que les aidants principaux des internes ayant un nouveau handicap sont souvent également des internes. Dans cette situation, l'adaptation de son stage et de ses conditions de travail semble primordiale pour lui permettre de concilier sa formation et ses obligations « d'aidant ».
Pourtant cette adaptation est encore trop souvent difficile à mettre en place, voire non réalisée. L'absence de législation claire sur le sujet rend les demandes de congés, surnombres ou disponibilités encore trop dépendante du seul jugement de la personne responsable de l'interne. Les obligations de service prennent encore une fois le dessus sur les besoins de l'interne. Pourtant, les impératifs personnels entourant des fins de vie, des décès, etc. ne devraient pas subir le jugement d'une hiérarchie hospitalière ou facultaire.
L'ISNI défend le droit de tous les internes et suivra, sur le terrain, le respect des obligations légales comme la mise en place des aménagements nécessaires à un meilleur parcours pour ceux en situation de handicap.
Les différents handicaps
Le handicap moteur / déficience motrice
Ensemble des troubles pouvant entraîner une atteinte partielle ou totale de la motricité avec des difficultés pour se déplacer, conserver ou changer une position, prendre et manipuler, effectuer certains gestes. En France, plus de 8 millions de personnes sont touchées par une déficience motrice, de la plus légère (rhumatisme, arthrose) à la plus lourde (hémiplégie, paraplégie, tétraplégie). Moins de 5 % des personnes touchées par une déficience motrice se déplacent en fauteuil roulant.
Les handicaps sensoriels
• Le handicap visuel / la déficience visuelle : personnes malvoyantes et aveugles. Dans certains métiers, une personne daltonienne peut être reconnue comme en situation de handicap. En France parmi le 1,5 million de personnes déficientes visuelles, 14 % sont aveugles.
• Le handicap auditif / la déficience auditive : de la malentendance à la surdité, la perte auditive totale étant plutôt rare. Selon les cas, ce handicap s'accompagne ou non, d'une difficulté à oraliser. Sur 6 millions de personnes sourdes et malentendantes, seulement 100 000 utilisent le langage gestuel.
Le handicap psychique / les troubles psychiques
Le handicap psychique est la conséquence d'une maladie psychique (phobie, anxiété généralisée, phobie sociale, peur panique, agora-phobie, trouble obsessionnel compulsif (TOC), schizophrénie… ). Il peut être durable ou épisodique et peut apparaitre à tout âge.
On distingue trois familles de troubles psychiques : névroses, psychoses et autres troubles (séquelles de maladies liées à certaines conduites addictives, troubles psychosomatiques, etc.). À la différence du handicap mental, le handicap psychique n'affecte pas la capacité intellectuelle de la personne.
Le handicap cognitif / les troubles cognitifs / les troubles du neurodéveloppement
Le handicap cognitif est la conséquence d'une déficience des grandes fonctions cérébrales supérieures que sont l'attention, la mémoire, les fonctions exécutives et perceptives, le raisonnement, le jugement, le langage. Les altérations cognitives se manifestent par des difficultés dans le langage (écrit, oral), la mémorisation, la motricité fi ne (en cas d'apraxie) comme sur des fonctions plus larges telles que les interactions sociales ou l'attention (dans certains cas d'autisme). Il s'agit, par exemple, de TDAH, de troubles DYS ou de traumatismes crâniens.
Le handicap mental ou déficience intellectuelle
La déficience mentale est une réduction des facultés intellectuelles qui prend des formes très variables. Elle se caractérise par une difficulté à comprendre, un faible contrôle de l'affectivité, un développement psychologique plus ou moins perturbé associé à des difficultés d'ordre spatio-temporel.
Les maladies chroniques ou invalidantes / les troubles de santé invalidant
Toutes les maladies respiratoires, digestives, parasitaires, infectieuses (diabète, hémophilie, sida, cancer, hyperthyroïdie, etc.) peuvent entraîner une restriction d'activité (motrice, quantité de travail à accomplir, durée de l'intensité pour le réaliser) ou des contraintes plus ou moins importantes. Elles peuvent être momentanées, permanentes ou évolutives : hypertension artérielle, insuffisance cardiaque, diabète, eczéma, cancer, épilepsie, VIH, asthme sévère, insuffisance rénale chronique, maladie de Crohn, polyarthrite rhumatoïde, allergies sévères, hépatites, fibromyalgie, arthrite, sclérose en plaques, dépranocytose…
Source : https://handicap.agriculture.gouv.fr/les-grandes-familles-ou-typologies-de-handicap-a231.html
Les 12 propositions de l'ISNI en bref
1. Tolérance zéro contre la discrimination subies par les internes ayant un handicap.
2. Évaluer à travers des enquêtes nationales la prévalence du handicap chez les internes.
3. Former des responsables universitaires et chefs de service au sujet du handicap.
4. Créer un parcours de soins pour les internes ayant un handicap.
5. Informer, documenter et diffuser les droits et dispositifs existant autour du handicap.
6. Aménagements hospitaliers en élargissant l'accès aux surnombres pour les internes ayant un handicap et en ajustant les heures de travail.
7. Aménagements matériels en adaptant l'accès des bâtiments (y compris les internats) aux normes handicapées.
8. Aménagements ambulatoires en créant un surnombre ambulatoire.
9. Aménagements du temps facultaire pour tous les types de handicap.
10. Médecine du travail en garantissant le respect de la loi (1ère consultation obligatoire à l'embauche par la médecine du travail au début de l'internat).
11. Survenue d'un handicap durant l'internat en mettant en place un parcours coordonné.
12. Les internes aidants en expliquant les dispositifs existants pour les aidants.
Bibliographie
1. Meeks LM, Herzer KR. Prevalence of Self-disclosedDisabilityAmongMedicalStudents in US AllopathicMedicalSchools. JAMA [Internet]. 6 déc 2016 [cité 30 déc 2023];316(21):2271-2. Disponible sur : https://doi.org/10.1001/jama.2016.10544
2. Bureau International du Travail. Réunion d'experts sur la violence contre les femmes et les hommes dans le monde du travail. 3 oct 2016.
3. Bosques G, Philip K, Francisco GE. Integration of Chronic Disability Management in a Medical Student Curriculum. Am J Phys Med Rehabil. 1 févr2021;100(2S Suppl 1):S30-3.
4. Neilson S. Disclosing disabilities in medicine. Can Fam Physician [Internet]. oct 2023;69(10):712-4. Disponible sur : htt ps://www.ncbi.nlm.nih.gov/pmc/articles/PMC10575649/
5. De Cesarei A. PSYCHOLOGICAL FACTORS THAT FOSTER OR DETER THE DISCLOSURE OF DISABILITY BY UNIVERSITY STUDENTS. Psychol Rep. juin 2015;116(3):665-73.
6. Meeks LM, Moreland C. How Should We Build Disability-Inclusive Medical School Admissions AMA J Ethics [Internet]. 1 déc 2021 ;23(12):987 94. Disponible sur : https://journalofethics.ama-assn.org/article/how-should-we-build-disability-inclusivemedical-school-admissions/2021-12
7. Teherani A, Papadakis MA. Clinical Performance of Medical Students With Protected Disabilities. JAMA. 4 déc 2013 ;310(21):2309-11. Disponible sur : https://doi.org/10.1001/jama.2013.283198

