
Épisode 1
Madame B., 99 ans, est adressée aux urgences le 16 octobre 2023 pour un traumatisme de hanche droite suite à une chute alors qu'elle changeait de chaussures.
C'est une patiente peu comorbide, dont les antécédents se résument à une hypertension artérielle sous bithérapie, une dyslipidémie, un accident ischémique transitoire en 2012 et une annexectomie bilatérale sur une masse nécrotique de l'ovaire gauche en 2015. Son traitement habituel comprend : Resitune, Amlodipine, Irbesartan et Bromazépam au coucher.
Elle vit seule dans une maison, avec sa chambre à l'étage et la cuisine au rez-de-chaussée. Elle est autonome pour les activités de la vie quotidienne, elle prépare elle-même ses repas. Elle sort seule à l'aide d'une canne pour aller acheter son pain. Ses enfants font les courses, et elle bénéficie du passage d'une aide-ménagère une fois par semaine pour l'entretien de son logement.
Le bilan radio-clinique réalisé aux urgences fait état d'une fracture per-trochantérienne droite, qui est ostéosynthèse par clou gamma court.
La période péri-opératoire est marquée par un passage en bloc atrio-ventriculaire complet révélé par une bradycardie extrême peu symptomatique, ayant conduit à l'implantation d'un stimulateur cardiaque le 24 octobre 2023.
Concernant l'ostéoporose, le bilan biologique n'a pas trouvé d'argument pour une origine secondaire à la fracture. Il n'a pas été retenu d'indication à une ostéodensitométrie.
On met en place une supplémentation vitamino-calcique mais il est décidé de ne pas débuter de traitement anti-résorbeur compte tenu du très grand âge et donc de l'espérance de vie de fait limitée.
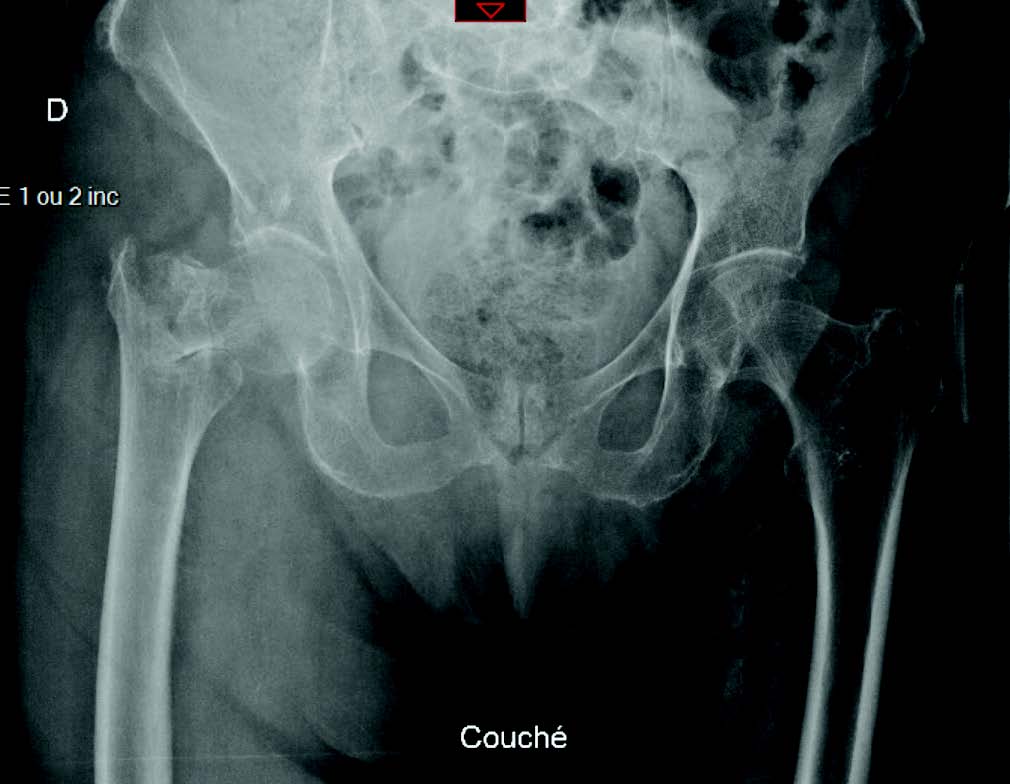
Radiographie diagnostique.
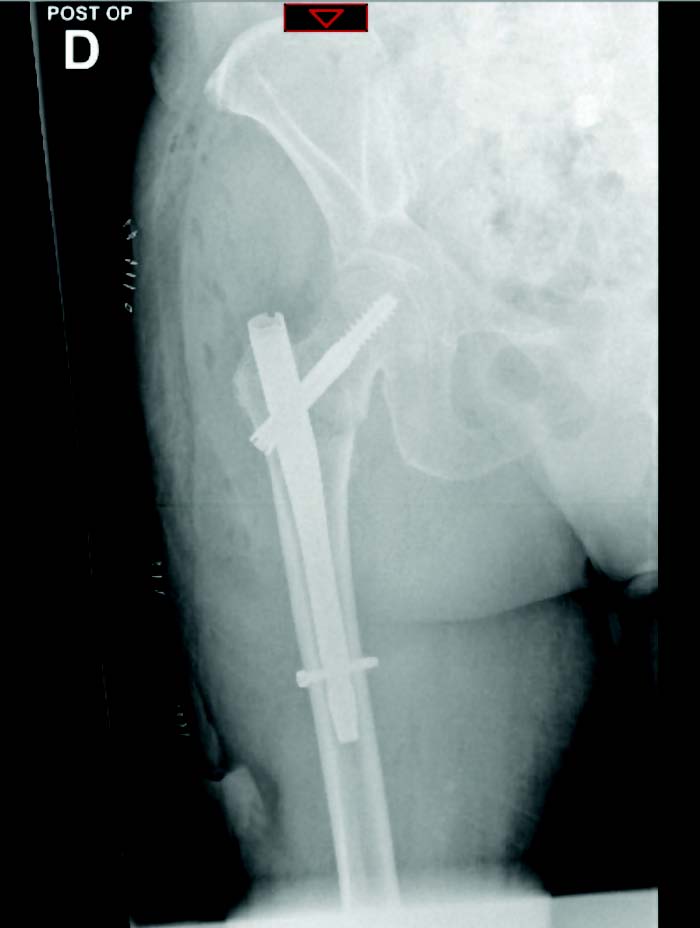
Contrôle radiologique après ostéosynthèse
Épisode 2
Malheureusement pour Madame B., elle est réadmise aux urgences le 15 mars 2024 pour un traumatisme de hanche gauche à la suite à une chute alors qu'elle s'était accroupie pour ranger un sac.
Son mode de vie s'est un peu modifié suite à la première chute, elle vit toujours dans sa maison avec la chambre à l'étage, mais elle utilise désormais un monte-escaliers.
Elle garde une autonomie dans les activités de la vie quotidienne, prépare elle-même ses repas, mais ne sort que peu seule de chez elle. Elle va juste chercher son courrier, utilise alors une canne simple, elle utilise un déambulateur dans son domicile. Ses enfants font toujours les courses, et l'aide-ménagère assure toujours l'entretien du logement. À noter toutefois le passage quotidien d'une infirmière.
Le traitement habituel a aussi été modifié : elle ne prend plus de Bromazepam, ni d'Amlodipine. Elle prend désormais également 20mg/j de Furosémide, du Calcidose et de la vitamine D. Le traitement par Irbesartan et Resitune restent inchangés.
Le bilan radio-clinique réalisé aux urgences fait état d'une fracture per-trochantérienne gauche, qui est ostéosynthésée par clou gamma court.
Devant la survenue d'une deuxième fracture sévère en 6 mois, il est décidé de mettre en place un traitement anti-ostéoporotique par Acide zolédronique (Aclasta) 5mg IV une fois par an. On ne retient pas l'indication à une ostéodensitométrie compte tenu du très grand âge laissant présager une espérance de vie inférieure au délai habituel de l'ostéodensitométrie de suivi (3 - 5 ans après le premier examen).
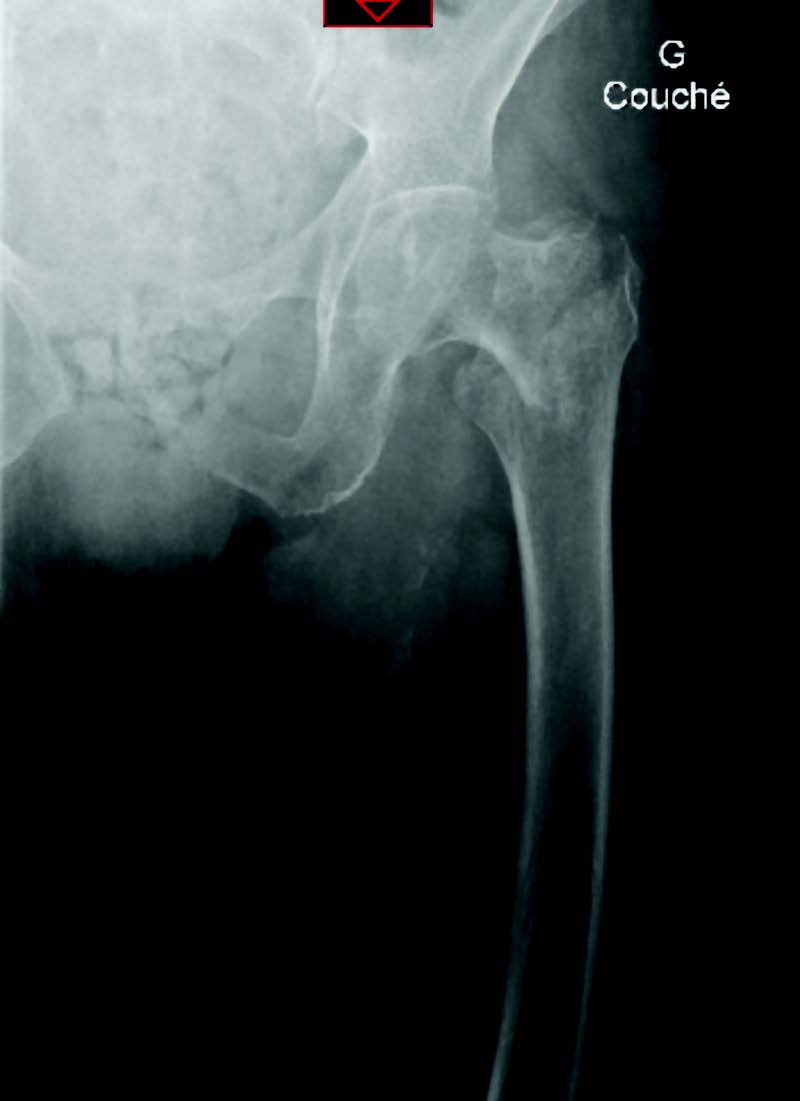
Radiographie diagnostique.
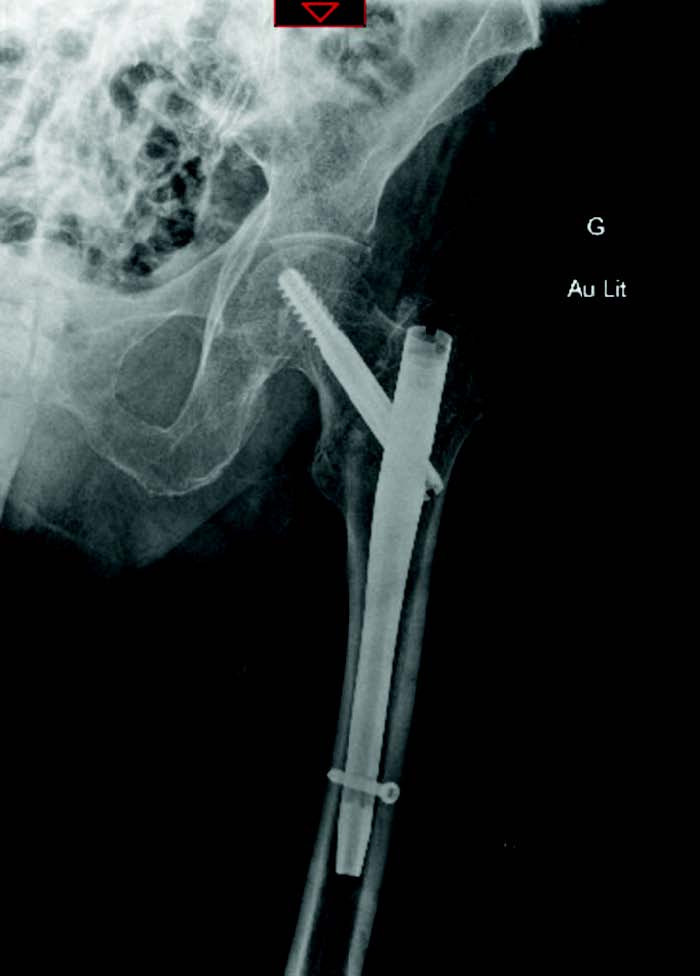
Contrôle radiologique après ostéosynthèse
Commentaire
Ce cas clinique nous invite à nous poser la question suivante : faut-il traiter l'ostéoporose du centenaire_?
La littérature s'intéressant à la question des traitements anti-ostéoporotiques des sujets très âgés est très pauvre, voire inexistante. L'analyse ci-dessous s'appuie donc sur des populations d'études plus jeunes. Nous avons focalisé notre attention sur les bisphosphonates, qui représentent la classe thérapeutique de première intention dans l'ostéoporose post-ménopausique (1).
Tout d'abord, l'efficacité des bisphosphonates sur la densité minérale osseuse (DMO) est clairement établie.
Ainsi, dans un travail étudiant l'efficacité et la sécurité d'une perfusion annuelle de Zoledronate dans une population de femmes ménopausées âgées en moyenne de 79 ans (2), on retrouvait une augmentation significative de la DMO après un an de traitement (+ 2,3 % au col fémoral, + 3,0 % à la hanche totale), et qui augmentait encore après 3 ans de traitement (+ 5,0 % au col fémoral, + 6,3 % à la hanche totale).
Au-delà de la densité minérale osseuse, les bisphosphonates ont aussi montré une efficacité dans la prévention du risque fracturaire.
Ainsi, dans l'étude de Boonen (2), le taux de nouvelles fractures (toutes fractures confondues) à 1 an était de 4,7 % dans le groupe Zoledronate, versus 5,7 % dans le groupe placebo (p=0,026). À 3 ans, ce taux s'élevait à 10,8 % dans le groupe Zoledronate, versus 16,6 % dans le groupe placebo (pinférieure 0,001).
Cette différence entre les deux groupes est particulièrement marquée lorsqu'on s'intéresse spécifiquement aux fractures vertébrales. En effet, le taux de fracture vertébrale à 1 an était de 0,5 % dans le groupe Zoledronate, versus 1,3 % dans le groupe placebo (p=0,009).
À 3 ans, le taux de fracture vertébrale était de 1,1 % dans le groupe Zoledronate, versus 3,7 % dans le groupe placebo (pinférieure 0,001).
Concernant le risque de fracture de l'extrémité supérieure du fémur (FESF), les résultats étaient non significatifs statistiquement dans cette même étude, avec une incidence à 1 an de 1,1 % dans le groupe Zoledronate versus 1,5 % dans le groupe placebo (p=0,301), et une incidence à 3 ans de 2,8 % dans le groupe Zoledronate versus 3,6 % dans le groupe placebo (p=0,297).
Dans l'étude de Greenspan (3), 18 sujets (20 %) avaient fait une nouvelle fracture dans le groupe Zoledronate, versus 15 sujets (16 %) dans le groupe placebo (OR, 1.30; 95 % CI, 0.61-2.78). Cependant, les deux groupes n'étaient pas strictement comparables, il y avait en effet plus de chuteurs dans le groupe Zoledronate (78 %) que dans le groupe placebo (59 %).
L'étude de Mc Clung (4) étudiait le Risedronate versus placebo dans la prévention du risque fracturaire de hanche, avec une analyse en sous-groupe d'âge.
Dans la sous-population de 70-79 ans, l'incidence de la fracture de hanche à 3 ans était de 1,9 % dans le groupe Risedronate, versus 3,2 % dans le groupe placebo (p=0,009). Dans la sous-population des plus de 80 ans, la différence entre les deux groupes était moins marquée : 4,2 % de fractures de hanche à 3 ans dans le groupe Risedronate, versus 5,1 % dans le groupe placebo (p=0,35).
Ces résultats peuvent être expliqués par plusieurs éléments. Tout d'abord, on l'a vu, certaines études concernent des populations non comparables, entraînantes une forte hétérogénéité en termes de validité externe. De plus, certaines d'entre elles manquent aussi de puissance. Enfin, certains auteurs avancent l'idée d'une infl uence croissante des facteurs non squelettiques (comprendre le risque de chute) dans le risque fracturaire non vertébral avec l'avancée en âge.
Ainsi, il nous faut bien garder en tête que la fracture (et en particulier la FESF) est la résultante d'une fragilité osseuse d'une part, et d'une chute d'autre part.
La prévention du risque fracturaire repose donc sur deux composantes essentielles, l'une n'allant pas sans l'autre : le dépistage et le traitement de l'ostéoporose mais aussi la prévention du risque de chute.
En conclusion, la question de la prise en charge de l'ostéoporose du centenaire ne peut se traiter que par extrapolation des études s'étant intéressées à des populations plus jeunes. L'intérêt des traitements anti-résorbeurs type bisphosphonates est démontré avec une balance bénéfice-risque favorable dans l'ostéoporose post-ménopausique, en association avec la supplémentation vitamino-calcique. Bien que le délai d'efficacité des bisphosphonates soit long, dans une population où l'espérance de vie est difficilement estimable, le grand âge en lui-même ne semble pas devoir constituer une limite à leur prescription.
Pour l'Association des Jeunes Gériatres
Dr Coralie BÉTAILLE, Docteur Junior de DES de Gériatrie, Service d'orthogériatrie - CHU Nantes
Avec la relecture attentive du Dr Thibault SOISSONS, Praticien Hospitalier en gériatrie,
Service d'orthogériatrie - CHU Nantes
Bibliographie
1. Bouvard, B., Annweiler, C., & Legrand, E. (2021). L'Ostéoporose des personnes âgées. Revue du Rhumatisme, 88(4), 273278.
2. Boonen, S., Black, D. M., Colón-Emeric, C. S., Eastell, R., Magaziner, J. S., Eriksen, E. F., Mesenbrink, P., Haentjens, P., & Lyles, K. W. (2010). Efficacy and Safety of a Once-Yearly Intravenous Zoledronic Acid 5 mg for Fracture Prevention in Elderly Postmenopausal Women with Osteoporosis Aged 75 and Older. Journal Of The American Geriatrics Society, 58(2), 292299.
3. Greenspan, S. L., Perera, S., Ferchak, M. A., Nace, D. A., & Resnick, N. M. (2015). Efficacy and Safety of Single-Dose Zoledronic Acid for Osteoporosis in Frail Elderly Women. JAMA Internal Medicine, 175(6), 913.
4. McClung, M. R., Geusens, P., Miller, P. D., Zippel, H., Bensen, W. G., Roux, C., Adami, S., Fogelman, I., Diamond, T., Eastell, R., Meunier, P. J., Wasnich, R. D., Greenwald, M., Kaufman, J., Chesnut, C. H., & Reginster, J. (2001). Effect of Risedronate on the Risk of Hip Fracture in Elderly Women. New England Journal Of Medicine, 344(5), 333340.

