Histiocytofibrome cellulaire agressif et récidivant
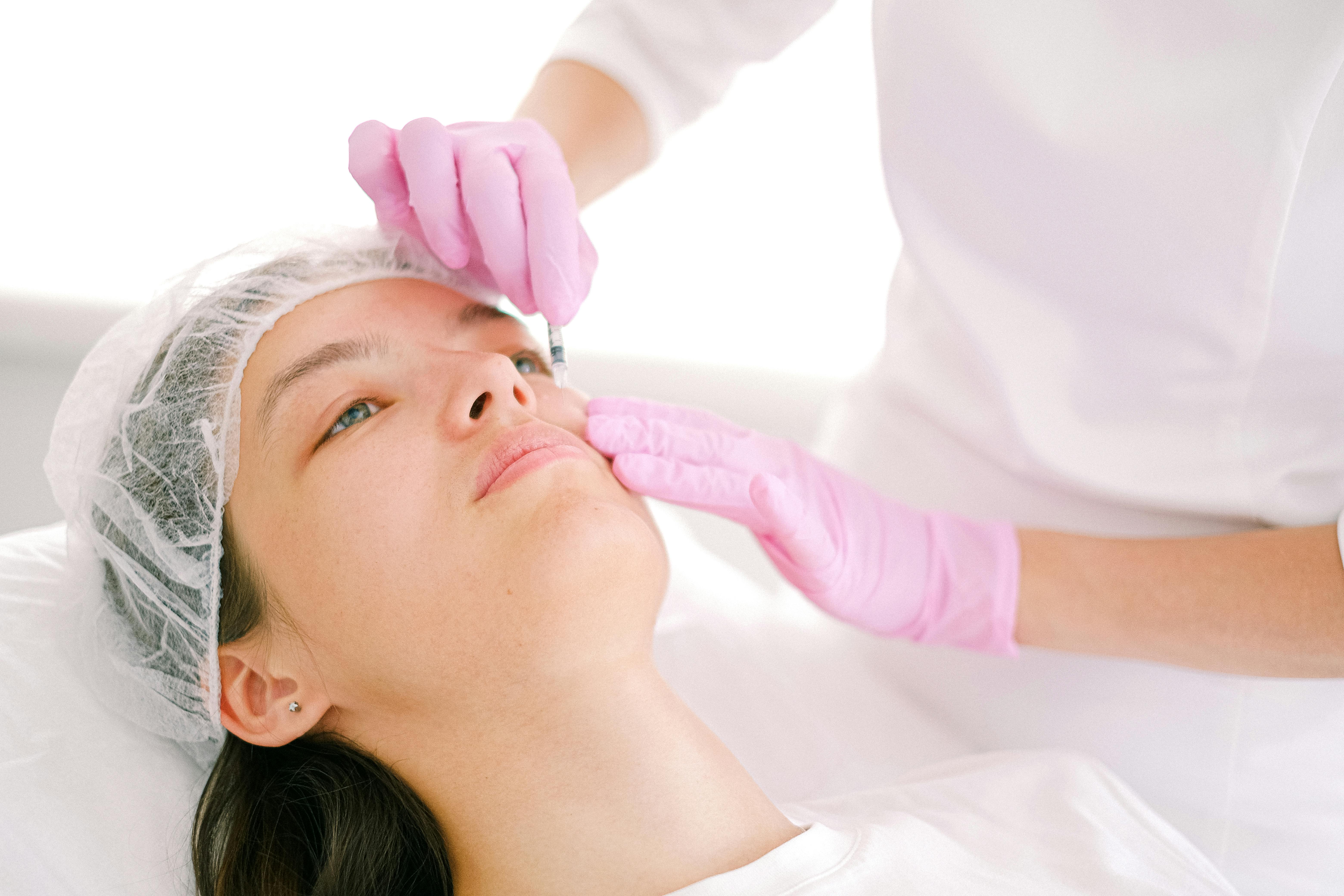
Un enfant de 8 ans, sans antécédent, consultait pour un nodule tumoral pigmenté centimétrique de l'épaule, évolutif depuis 6 mois, induré et sensible à la palpation (Fig. 1A). L'exérèse confirmait le diagnostic suspecté d'histiocytofibrome (Fig. 1B). L'enfant était revu un an après devant une récidive de la lésion sur la cicatrice initiale et l'apparition de 2 nodules en regard de la tête humérale. L'exérèse large de la cicatrice et des 2 lésions périphériques était en limite non saine obligeant un geste complémentaire délabrant avec reconstruction par greffe de peau (Fig. 1C et 1D). Le suivi clinique et radiographique par IRM avec un recul d'1 an était rassurant.

Fig. 1A : aspect clinique initial
L'histiocytofibrome est une tumeur cutanée conjonctive banale et fréquente. Nous rapportons un cas pédiatrique avec une agressivité locale exceptionnelle. Le diagnostic d'histiocytofi brome est clinique. Il touche généralement l'adulte jeune avec une atteinte préférentielle pour les extrémités (inférieures ++) mais aussi le tronc. La présentation clinique est variée mais il s'agit classiquement d'une papule ou d'une plaque, unique, rosée ou pigmentée, infracentimétrique et indolore. Des formes éruptives et multiples sont décrites mais sont rares. L'apport de la dermoscopie peut être utile (réseau pigmenté avec cicatrice blanche centrale). Sur le plan pronostique, la majorité des histiocytofi bromes sont des lésions bénignes (récidive inférieure à 1 % si exérèse complète). La taille supérieure à 1 cm et l'exérèse incomplète sont des facteurs de risque de récidive. Notre lésion mesurait 6 mm après rétraction et l'exérèse était au ras.

Fig. 1D : Rançon cicatricielle à 18 mois du geste opératoire
En cas de doute diagnostique, l'exérèse avec examen anatomopathologique confirme facilement le diagnostic. C'est une tumeur conjonctive à cellules fusiformes de siège dermique, de densité cellulaire décroissante du centre vers la périphérie. Des modifications épidermiques (hyperplasie) s'y associent, avec hyperpigmentation basale (Fig. 2A). L'infiltration périphérique dissociant les trousseaux collagènes qui deviennent hyalins (teinte du collagène plus orangée voire éosinophile par rapport au derme adjacent) est la clef diagnostique (mais non spécifique) (Fig. 2B). Aucun examen immunohistochimique n'est nécessaire dès lors que l'aspect est typique. Néanmoins, en cas de besoin, il faut savoir que le marquage HMGA2 est positif dans supérieure à 70 % des cas et CD34 est négatif au centre avec rehaussement périphérique, ce qui permet de faire la distinction avec un dermatofibrosarcome qui présente une forte expression de CD34.

La biologie moléculaire n'est requise qu'en cas de diagnostic difficile, comme dans notre cas. La mise en évidence de gène de fusion du gène PRKCG (PDPN::PRKCG, CD63::PRKCG et LAMTOR1::PRKCG) confirme le caractère clonal de ces lésions attribuées historiquement à un processus réactionnel (folliculite, piqûre d'insecte…).
Trois formes histopathologiques rares doivent être connues car associées à un risque plus élevé de récidive (10-20 %) : les histiocytofibromes cellulaires, anévrismaux et pléomorphes. La relecture de notre cas concluait à un histiocytofibrome anévrismal et cellulaire cutané. De rares formes malignes sont également décrites avec récidive locale et métastatique pouvant engager le pronostic vital. L'évolution métastatique a été exceptionnellement rapportée pour un dermatofibrome de morphologie classique, sans association à aucun critère histologique péjoratif, ce qui souligne les limites de l'examen histopathologique.
Réalisées dans certains centres experts, des signatures transcriptomiques peuvent être utilisées pour apprécier le risque évolutif de lésion conjonctive rare, à l'instar du score CINSARC et de la signature transcriptomique G2/M du cycle cellulaire, qui étaient tous deux faibles dans le cas présenté.
Les trois formes d'histiocytofibromes à risque sont à connaître et à prendre en charge comme des lésions pouvant récidiver localement : il reste à définir les critères cliniques qui pourraient faire évoquer une lésion davantage à risque de récidive. Ceci fait actuellement office d'une étude multicentrique, coordonnée par notre équipe marseillaise.

