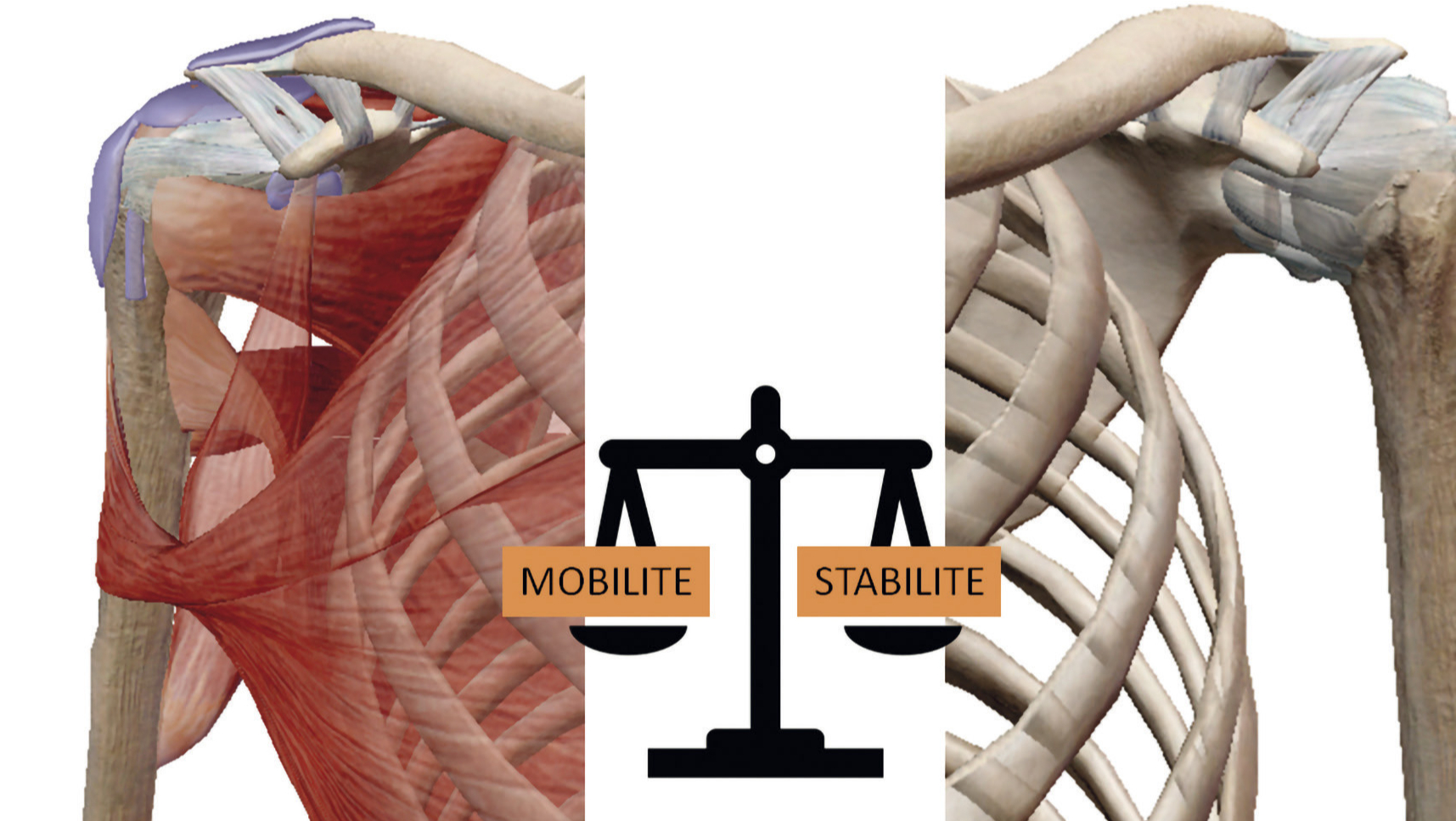
Anatomie de l’épaule
L'épaule est un complexe articulaire constitué de trois vraies articulations (gléno-humérale, sterno-costo-claviculaire et acromio-claviculaire) et d’espaces de glissement scapulo-thoracique et sous-acromial. Les articulations sterno-costo-claviculaire et acromio-claviculaire n’autorisent que de petits mouvements, pour mieux orienter les surfaces articulaires. La scapulo-thoracique fait glisser la scapula sur la cage thoracique et l’espace sous deltoïdien est une bourse séreuse de glissement entre le deltoïde et le supra épineux.
L’épaule possède 3 degrés de liberté, c’est l’articulation la plus mobile du corps humain. Elle peut réaliser des mouvements en flexion/extension, abduction/adduction, et des rotations. En combinant ces mouvements élémentaires, le bras peut réaliser des mouvements de circumduction.
Autour de la capsule articulaire, les muscles péri-articulaires forment une coiffe, stabilisant l’articulation. La rupture de l’équilibre entre la mobilité et la stabilité de l’épaule peut entraîner des conflits mécaniques, une inflammation, des douleurs, et une perte de fonction.
L’imagerie d’une épaule micro-traumatique réside en l’IRM (après un bilan radiographique standard) pour une bonne analyse de tous les compartiments, avec cependant un manque de spécificité pour les petites lésions de la coiffe. L'arthro-TDM ou l’arthroscopie permettront une analyse plus fine.
Fonction de l’épaule chez le blessé médullaire
Au-delà des activités de manutention et manipulation d'objets de la vie quotidienne, les épaules du patient blessé médullaire utilisant un fauteuil roulant sont sollicitées pour la propulsion du fauteuil et pour les transferts. Les transferts nécessitent un mouvement de push-up avec des contraintes en compression axiale et en rotation, sollicitant les abaisseurs huméraux. La locomotion est une nouvelle fonction demandée au complexe articulaire. Gellis et al rappellent cette année, dans Pratiques en MPR, le concept d’« épaule locomotrice » apparu au début des années 1980, comprenant les pathologies dégénératives de l’épaule chez le patient utilisant ses membres supérieurs pour la locomotion avec cannes, déambulateur, fauteuil roulant.
Au-delà du déplacement lui-même, du fait de la hauteur de l’assise et du bassin sur un fauteuil, le patient aura plus fréquemment les bras en position haute pour les moments de manutention et de préhension au quotidien.
Incidence des douleurs d’épaule chez le patient blessé médullaire
La douleur à l'épaule est une conséquence fréquente après une lésion de la moelle épinière, avec jusqu'à 72 % des individus développant une douleur 20 ans après la lésion2. Les causes les plus courantes de la douleur à l'épaule dans ce contexte sont le conflit sous-acromial et la tendinopathie de la coiffe des rotateurs3. Ces pathologies sont favorisées par les appuis excessifs en force exercés par le membre supérieur lors du soulagement de l’assise, des transferts et de la propulsion du fauteuil roulant. La physiopathologie de l’atteinte micro-traumatique chronique de l’épaule est détaillée dans le schéma ci-dessous.
Les douleurs ont un retentissement important chez ces patients utilisateurs de fauteuils roulants car elles compromettent considérablement l’autonomie de mobilité5, 6 et sont associées à une réduction de la qualité de vie et de l'activité physique7.
Les douleurs d’épaule locomotrice sont un motif de consultations fréquent, par les contraintes inhabituelles exercées. L'équipe de Kentar et al quantifient l'augmentation du risque de douleurs d'épaule de +2,4 % par année d'utilisation d'un fauteuil roulant manuel8.
Le muscle supraépineux est le muscle atteint en premier, et l’atteinte peut s'étendre vers d’autres muscles tels que l'infraépineux ou le subscapulaire. Le pourcentage de patients opérés d'une reconstruction de la coiffe des rotateurs étant blessés médullaires augmente avec la durée d'utilisation du fauteuil roulant manuel et la poursuite des sollicitations.
Bilan clinique de l’épaule
Les données de l’interrogatoire doivent préciser le caractère de la douleur et son retentissement fonctionnel, sur la vie quotidienne, les transferts, les déplacements.
- Douleur évaluée par une échelle.
- Mode d’apparition – ancienneté – horaire – rythme – intensité – localisation - évolution.
- Gêne fonctionnelle : bilan 400 points, score de Constant, …
- Douleur soulagée par / aggravée par.
- Facteurs favorisants : présence d’un foyer chronique d’infection buccale ou ORL, apport hydrique insuffisant, alimentation déséquilibrée.
- Technopathie dans le geste quotidien ou le geste sportif.
1) Inspection posture, trophique, cutané : cicatrices, amyotrophie, signe de Popeye, morphotype, asymétrie, ecchymose, déformation…
2) Articulaire : actif avec observation du rythme scapulo-huméral, puis passif + examen rachis cervical, coude.
3) Force musculaire et testing tendineux.
4) Recherche d’un conflit sous-acromial.
5) Recherche d’une instabilité, et d’une laxité.
6) Palpation.
7) Neuro : sensibilité, ROT, tonus, recherche d’un syndrome pyramidal, …
Place de la rééducation et de la réadaptation
En prévention primaire ou secondaire, un bilan fonctionnel pour apprécier la qualité du geste pour les transferts, et les actes de la vie quotidienne, le geste sportif et les déplacements, est important à réaliser. Il peut s’agir du bilan 400 points (regroupant 4 sous parties avec le bilan de la force, de la motricité, de la prise mono manuelle et de la coordination), du score de Constant, de l’IFU (index fonctionnel uniformisé), ou plus spécifiquement chez le patient tétraplégique, du bilan Capabilities of Upper Extremity (CUE). Il va permettre d’orienter la rééducation préventive, et de prévenir les technopathies.
La place de la rééducation dans le traitement comprend l'amélioration de l’efficience gestuelle en ergothérapie, et la rééducation pour équilibrer la force musculaire en kinésithérapie.
La kinésithérapie est un traitement essentiel selon les recommandations HAS concernant les tendinopathies dégénératives de l’épaule4. Le renforcement des muscles faibles ou l’assouplissement des muscles raides décelés lors du bilan est indispensable, tout comme le travail de recentrage glénohuméral dynamique, et l’apprentissage d’auto-exercices. L’objectif principal consiste à renforcer les rotateurs externes pour garder un équilibre de force musculaire entre les rotateurs externes et internes. Haubert et al ont montré que les douleurs d’épaule étaient significativement moindres après rééducation. L'apparition de douleurs d’épaule était identique dans les groupes rééducation encadrée ou auto-exercice mais était significativement plus faible à 18 et 36 mois dans les deux groupes (11 % et 24 %) par rapport aux témoins sans rééducation (27 % et 40 %, p < 0,05)5.
En ergothérapie, certains réglages du fauteuil seront à prendre en compte pour réduire la survenue des douleurs d’épaule, ou en limiter l’aggravation :
- Un premier axe va consister à augmenter au maximum la maniabilité du fauteuil roulant manuel (FRM) :
▷ Les réglages de l’entraxe des roues arrières (en vertical pour permettre un angle d’ouverture du coude d’environ 100°, et en antéro-postérieur).
▷ La diminution de la taille des roues avant (de taille moyenne ou petite), car le FRM aura une meilleure maniabilité plus la roue est petite. Il s’agit d’un compromis en fonction de l’utilisation et des capacités en 2 roues du patient, car il y a aura en revanche un moins bon franchissement d'obstacle avec des petites roues.
- Un second point non négligeable est la légèreté du FRM si le patient fait ses transferts en voiture ! À noter cependant que les FRM pliants sont souvent plus lourds.
- Pour finir, faciliter la propulsion peut permettre pour une même distance une plus faible sollicitation des épaules :
▷ Le gain d’énergie en propulsion peut être permis par l’usage d’un châssis de fauteuil rigide, car il y a beaucoup moins de perte d'énergie par torsion du châssis lors de la propulsion. De même, un choix de matériaux plus rigides dans le choix du châssis et des roues diminue la perte d'énergie à la propulsion.
▷ De la même manière, prévoir une légère pente d'assise permet également de faciliter la propulsion avec une hauteur d'assise avant plus haute que la hauteur d'assise arrière.
▷ Le carrossage des roues arrière est également un levier pour faciliter légèrement la propulsion. Par contre cela augmente la largeur du fauteuil ce qui peut entrer en conflit avec des particularités de l'environnement (passages étroits, ...).
L’adaptation des différents transferts et l’organisation pour en diminuer le nombre sera aussi à travailler en ergothérapie.
⇒ Pour plus d’information sur le choix d’un fauteuil roulant, un article de cette revue y est dédié page 32.
Traitement infiltratif
Les infiltrations de corticoïdes écho-guidées sont efficaces pour une antalgie à court terme. Leur tolérance est bonne à condition de respecter les contre-indications que sont le diabète déséquilibré, un surdosage en AVK ou une infection en cours. Les infiltrations de plasma riche en plaquettes ou les injections de toxine botulique n’ont pas fait la preuve de leur supériorité dans cette indication.
Traitement chirurgical
Le traitement chirurgical comprend l'acromioplastie avec régularisation de la morphologie de l'acromion. La ténotomie du long biceps sera au maximum associée à une ténodèse quand la structure du tendon le permet. Les solutions chirurgicales englobent les structures des tendons de la coiffe des rotateurs, la pose (si arthrose) d’une prothèse inversée, ou chez le sujet jeune d’une hémiarthroplastie. Cette dernière est à discuter pour préserver la glène.
Il faudra bien informer le patient des suites opératoires avec notamment la perte d'autonomie, à anticiper.
Pour aller plus loin
Anthony Gellis et al, revue bi-annuelle Pratiques en Médecine Physique et de Réadaptation
Octobre 2023 – Février 2024, Dossier L’épaule, vue par le MPR, de la SOFMER.
Sources
- Kental et al, Spinal Cord, 2018
- Sie IH, Waters RL, Adkins RH, Gellman H. Upper extremity pain in the postrehabilitation spinal cord injured patient. Arch Phys Med Rehabil. 1992.
- Escobedo EM, Hunter JC, Hollister MC, Patten RM, Goldstein B. MR imaging of rotator cuff tears in individuals with papaplegia. Am J Roentgenol. 1997 April.
- Reco HAS 2005 : Management of chronic painful shoulder without instability in adults.
- Haubert, Lisa Lighthall et al. “Shoulder Pain Prevention Program for Manual Wheelchair Users With Paraplegia: A Randomized Clinical Trial.” Topics in spinal cord injury rehabilitation vol. 27,4 (2021).
- Ballinger DA, Rintala DH, Hart KA. The relation of shoulder pain and range-of-motion problems to functional limitations, disability, and perceived health of men with spinal cord injury: A multifaceted longitudinal study. Arch Phys Med Rehabil. 2000.
- Dalyan M, Cardenas DD, Gerard B. Upper extremity pain after spinal cord injury. Spinal Cord. 1999;37(3):191– 195. doi: 10.1038/sj.sc.3100802.
- Gutierrez DD, Thompson L, Kemp B, Mulroy SJ. The relationship of shoulder pain intensity to quality of life, physical activity, and community participation in persons with paraplegia. J Spinal Cord Med. 2007;30(3):251–255.
Julie COTTEL

