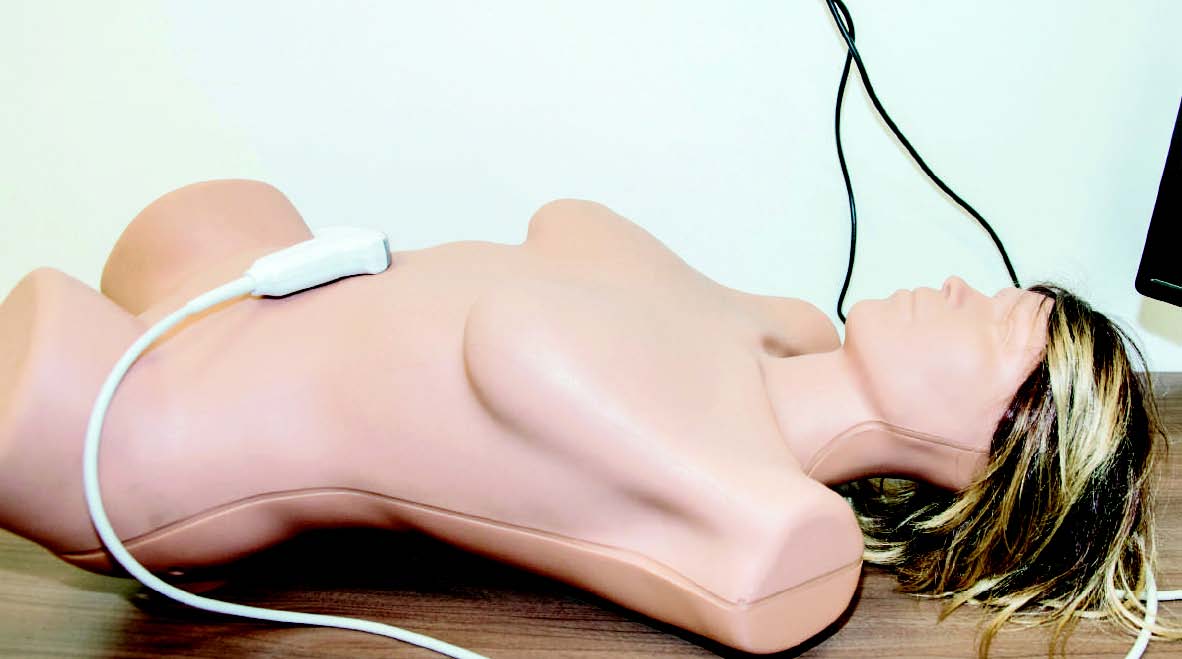
A L’INSTITUT ILUMENS, ON S’ENTRAÎNE SUR DES MANNEQUINS
POUR « H », CAMILLE HAMET ET MICHELA CUCCAGNA SONT ALLÉES SE BALADER DANS LE LABORATOIRE DE PÉDAGOGIE MÉDICALE PAR LA SIMULATION ET LE NUMÉRIQUE ILUMENS.
Au 5e étage de la faculté de médecine Paris- Descartes, rue des Saints-Pères, se niche le laboratoire de simulation iLumens, fondé par les professeurs Antoine Tesniere et Alexandre Mignon en 2011. « Désolée pour l’odeur, nous sommes voisins du centre du don du corps », glisse la directrice adjointe, Valérie Le Mouël, en nous guidant dans les couloirs. Ici, les étudiants et les praticiens, qu’ils soient médecins ou infirmiers, ne s’entraînent pas sur des cadavres, ils s’entraînent sur des mannequins. Des mannequins dits de tâche, qui permettent d’apprendre à palper et à ausculter, mais aussi des « mannequins haute-fidélité », capables de parler, de convulser, de faire un arrêt cardiaque, de réagir aux médicaments, etc.
« LA SIMULATION PERMET AUSSI D’AMÉLIORER SES COMPÉTENCES NONTECHNIQUES, NOTAMMENT COMMUNICATIONNELLES »
“SIM BABY” – Parmi eux, « Sim Baby », reproduction stupéfiante d’un enfant de 8 mois. Quand il se met à pleurer, on a du mal à retenir une main consolante. Quand sa respiration devient difficile, on s’inquiète un peu. Et quand ses lèvres bleuissent, c’est la panique. « Bien sûr, les élèves savent que ce n’est qu’une simulation, mais ils se prennent facilement au jeu, ils éprouvent de l’empathie pour le mannequin, affirme Valérie Le Mouël. Si à la fin d’une séance celui-ci a été laissé dans une situation qui serait humiliante pour un patient, dénudé par exemple, le dernier élève à quitter la salle le recouvre souvent, comme s’il s’agissait d’un véritable être humain. »
Grâce à « Sim Baby », David Drummond, pédiatre à l’hôpital Necker-Enfants malades à Paris, peut apprendre aux étudiants à gérer une crise d’asthme, ou encore à la différencier d’une pneumopathie. « Sim Baby » est en effet capable de simuler différents bruits respiratoires, comme le sifflement et le crépitement. Tandis que les élèves l’auscultent, un formateur contrôle le mannequin depuis une autre pièce. Le second formateur joue un rôle dit facilitateur. « Moi, j’aime bien jouer le papa du bébé, confie David Drummond. Le papa sympa si je vois que les élèves paniquent, le papa stressant si je les trouve un peu trop décontractés. » D’ailleurs, le pédiatre utilise aussi « Sim Baby » pour apprendre aux parents à bien réagir à une crise d’asthme, selon la gravité des symptômes : « Parfois, une simple dose de ventoline suffit, d’autres fois il faut immédiatement appeler le Samu. »
DEBRIEF –Lors d’une séance de formation, les élèves sont divisés en quatre groupes de trois. Pendant que le premier groupe s’entraîne sur le simulateur, les autres groupes les observent, installés dans une salle munie d’écrans où sont projetées les images vidéo de la simu- lation. Aussi peuvent-ils la débriefer tous ensemble à la fin de la séance. « Le débrief est essentiel, il nous permet de récupérer les élèves qui se sont sentis mauvais, assure Valérie Le Mouël. Les formateurs sont bienveillants, il ne s’agit pas de mettre un élève en situation d’échec, mais au contraire de l’aider à améliorer ses compétences, et de vérifier que les connaissances théoriques ont été correctement dispensées. » De fait, les scénarios n’incluent jamais la mort du patient.
La captation vdéo des simulations peut également servir de base de discussion lors d’autres séances de formation. Ce jeudi-là, un film d’une quinzaine de minutes montrant une équipe médicale face à un mannequin simulant une embolie a été projeté devant un groupe hétéroclite, composé de médecins, d’infirmiers et de cadres. C’est Carine Gauffriaud, infirmière et formatrice, qui mène la discussion. « Est-ce que vous pouvez me dire si quelque chose vous a heurté dans le comportement de l’équipe médicale ? » demande-t-elle. « L’externe était dépassée par le stress », remarque un élève. « L’infirmier recevait trop d’ordres à la fois », lance un autre. « Il n’avait pas le temps d’anticiper », souffle un troisième. « Les rôles n’étaient pas clairement définis », conclut un quatrième.
« La simulation ne permet pas seulement d’améliorer ses compétences techniques, elle permet aussi d’améliorer ses compétences non-techniques, notamment communicationnelles, souligne Valérie Le Mouël. Un bon praticien doit savoir travailler en équipe. Or, bien souvent, celui qui émet l’information ne s’assure pas qu’elle a été bien reçue, et le récepteur n’ose pas lui demander de reformuler. » Pour aider les élèves à améliorer leurs compétences communicationnelles, les formateurs d’iLumens font également appel à des acteurs professionnels. « Avec eux, nous travaillons beaucoup sur l’annonce de la mauvaise nouvelle au patient et à ses proches, qui est un moment très difficile pour le praticien. »
Quant aux simulateurs avancés, ils permettent de s’entraîner à la radiologie et à la micro-chirurgie interventionnelle, comme l’injection de liquides pour déboucher des artères. Ces simulateurs sont plus particulièrement réservés aux internes en chirurgie, qui peuvent ainsi répéter une opération avant de la pratiquer sur un patient. Mais d’autres actes peuvent être répétés. L’endoscopie, ou encore la fibroscopie, grâce à « Ray Man », qui reproduit alors un homme de 58 ans, un ex-fumeur de 98 kilos se plaignant d’une toux persistante.
SERIOUS GAMES – « Mannequins de tâche », « mannequins haute-fidélité », acteurs professionnels, simulateurs avancés… iLumens développe aussi des jeux vidéo dits sérieux, des serious games. L’un simule la prise en charge de personnes polytraumatisées après un accident. L’autre, « Staying Alive », mis au point pour l’Armée de terre, simule un sauvetage au combat. Tous les deux proposent une évaluation finale. Pour le cofondateur du laboratoire, Antoine Tesniere, c’est l’immersion virtuelle qui constitue l’avenir de la simulation, même si la technologie ne permet pas encore aux jeux vidéo d’égaler les prouesses de certains mannequins. « Les serious games ne nécessitent ni salles de formation, ni formateurs », fait-il remarquer. « Mais il faut articuler toutes les stratégies de simulation pour avoir une chaîne d’apprentissage complète, ajoutet- il en reposant la manette. Quand je pense que le premier simulateur dans le domaine de la santé, au 18e siècle, était un simple sac en toile de jute utilisé par la sage-femme Angélique du Coudray pour entraîner ses étudiantes... »
« L’IMMERSION VIRTUELLE, C’EST L’AVENIR DE LA SIMULATION ! »
LES MANNEQUINS SONT CAPABLES DE PARLER, DE CONVULSER, DE FAIRE UN ARRÊT CARDIAQUE OU DE RÉAGIR AUX MÉDICAMENTS
« LA SIMULATION RÉVOLUTIONNE L’APPRENTISSAGE DE LA CHIRURGIE »
SIDARTH RADJOU, COFONDATEUR ET DIRECTEUR DE BIOMODEX, DÉVELOPPEUR DE SIMULATEURS CHIRURGICAUX EN 3D..
« H » : À QUOI RESSEMBLENT VOS SIMULATEURS ?
Sidarth Radjou : À des patients. Grâce à l’impression 3D, nous sommes capables de reproduire l’anatomie exacte d’un être humain, à un niveau de précision supérieure à celui de l’imagerie médicale. Nous sommes également capables de reproduire les différentes textures : nerf, muscle, muqueuse, etc. Et les organes répliqués réagissent biomécaniquement, comme ceux du corps.
À QUI LES DESTINEZ-VOUS ?
Nous travaillons essentiellement avec des entreprises de dispositifs médicaux. Les simulateurs permettent notamment de remplacer les cadavres lors de la formation des chirurgiens. Une aubaine pour les centres de formation chirurgicale, comme l’Ircad à Strasbourg, que nous avons équipé de poignets présentant une fracture du radius. Auparavant, ils devaient commander des poignets de cadavres à une entreprise américaine, les stocker et les casser avec des marteaux, quitte à rater leur coup et jeter le poignet endommagé... Aujourd’hui, ils peuvent compter sur une fracture parfaitement réaliste. Ce type de dispositif est d’ailleurs particulièrement utile pour la chirurgie pédiatrique car, bien heureusement, il est légalement impossible de s’entraîner sur des cadavres d’enfants. Aussi avons-nous développé un simulateur de l’hydronéphrose pour l’hôpital Robert-Debré à Paris. Cette pathologie liée à une malformation congénitale empêche l’urine de s’écouler normalement, et elle nécessite un geste chirurgical extrêmement complexe. Notre objectif est que chaque chirurgien urologue s’entraînent plusieurs fois sur notre simulateur avant de pouvoir réaliser la chirurgie sur le patient.
UN TEL ENTRAÎNEMENT EST-IL INDISPENSABLE ?
L’erreur médicale est la troisième cause de mortalité aux États-Unis, après les maladies cardiovasculaires et le cancer. Et une partie non négligeable de ces erreurs sont liées à des actes chirurgicaux. L’apprentissage de la chirurgie nécessite ce qu’on appelle dans le métier une courbe d’apprentissage : il s’agit du nombre d’opérations qu’un chirurgien doit réaliser avant de la maîtriser correctement. Autant d’opérations qui peuvent se révéler dangereuses pour le patient. Ce n’est la première fois sur un patient.” Mais il n’existait aucun moyen d’entraînement à la hauteur de l’enjeu. Il n’y a pas assez de cadavres disponibles en France pour tous les jeunes chirurgiens, et les simulateurs virtuels ne permettent pas encore une simulation réaliste. L’impression 3D, si. Nos simulateurs préparent les jeunes chirurgiens en les autorisant à commettre des erreurs, dans la mesure où ces erreurs n’ont pas de conséquences sur les patients. C’est une révolution pour l’apprentissage du métier. Pour l’apprentissage, et pour la formation continue. En effet, notre objectif est aussi de permettre aux chirurgiens confirmés de répéter chaque opération. De s’entraîner sur la reproduction de l’anatomie de leur patient avant d’opérer. Cette répétition permettrait de réduire de 30% les risques d’erreur et le temps passé au bloc, ce qui entraînerait une baisse des coûts non négligeables pour les hôpitaux. C’est du moins ce que nous voulons prouver. pas pour rien que la Haute Autorité de Santé a déclaré en 2012 : “Plus jamais la première fois sur un patient.” Mais il n’existait aucun moyen d’entraînement à la hauteur de l’enjeu. Il n’y a pas assez de cadavres disponibles en France pour tous les jeunes chirurgiens, et les simulateurs virtuels ne permettent pas encore une simulation réaliste. L’impression 3D, si. Nos simulateurs préparent les jeunes chirurgiens en les autorisant à commettre des erreurs, dans la mesure où ces erreurs n’ont pas de conséquences sur les patients. C’est une révolution pour l’apprentissage du métier. Pour l’apprentissage, et pour la formation continue. En effet, notre objectif est aussi de permettre aux chirurgiens confirmés de répéter chaque opération. De s’entraîner sur la reproduction de l’anatomie de leur patient avant d’opérer. Cette répétition permettrait de réduire de 30% les risques d’erreur et le temps passé au bloc, ce qui entraînerait une baisse des coûts non négligeables pour les hôpitaux. C’est du moins ce que nous voulons prouver.
« LES SIMULATEURS PERMETTENT NOTAMMENT DE REMPLACER LES CADAVRES LORS DE LA FORMATION DES CHIRURGIENS »
CHOISISSEZ LA MÉDECINE DE DEMAIN
1er Groupe d’hôpitaux et de cliniques privés en France, Ramsay Générale de Santé investit chaque année dans du matériel de haute technologie pour accompagner la médecine de demain.
Pour plus d’informations :
www.praticien.ramsaygds.fr
www.ramsaygds.fr
Retrouvez-nous sur Twitter
@Ramsay_GDS
« A QUOI RESSEMBLERA L’HÔPITAL DE DEMAIN ? »
FRÉDÉRIC PIERRU, SOCIOLOGUE AU CNRS ET SPÉCIALISTE DES QUESTIONS DE SANTÉ, FAIT PARTIE DES INVITÉS DE L’UNIVERSITÉ DE RENTRÉE DE L’ISNI. AVANT DE LE VOIR IRL, LISEZ CETTE TRIBUNE DANS LAQUELLE IL NOUS LIVRE SA VISION DE L'HÔPITAL DE DEMAIN, QUI NE DOIT PAS ÊTRE « UNE ENTREPRISE COMME UNE AUTRE ».
L’hôpital doit répondre à une double attente du corps social. D’une part, il est sommé d’être toujours plus appareillé, plus équipé, plus performant. D’autre part, on exige de lui une médecine de l’écoute, une médecine humaine, à la fois démocratique et pédagogue. Et, de fait, il est de plus en plus confronté à la souffrance sociale. Comme en témoigne l’engorgement des services d’urgence, tous ceux qui n’ont pas les moyens de se faire soigner “en ville” vont à l’hôpital.
« NOUS POUVONS ENCORE BÂTIR UN HÔPITAL VÉRITABLEMENT HUMAIN, ET PAS SEULEMENT UN PLATEAU TECHNIQUE DE POINTE »
L’hôpital se trouve ainsi au coeur d’un match haletant entre deux épistémologies antagonistes : celle de Claude Bernard, qui a une vision technique et biologique de la médecine, et celle de Georges Canguilhem, qui rend son individualité au patient.
« SI LA LOGIQUE INDUSTRIELLE FINIT PAR S’IMPOSER, LES DISCIPLINES TELLES QUE LA DIABÉTOLOGIE OU LA PSYCHIATRIE SERONT SOIT MARGINALISÉES, SOIT PROFONDÉMENT BOULEVERSÉES »
C’est Claude Bernard qui est en train de gagner la partie. Pour la simple et bonne raison que vous pouvez facilement faire du profit avec une médecine technique et biologique, moins avec une médecine de l’écoute. L’industrie a tout intérêt à ce que Claude Bernard gagne la partie, et les gouvernements successifs sont dans leur équipe. Les récentes réformes, comme la loi Bachelot en 2009, le prouvent. Ils peuvent aussi compter sur le soutien de certaines disciplines médicales, à commencer par la chirurgie, soluble dans cette vision technique et biologique du soin. A contrario, les disciplines qui placent la singularité du patient au centre de leurs préoccupations, comme la diabétologie et la psychiatrie, souffrent de cette évolution. Car la logique industrielle ne s’embarrasse pas des spécificités. Si elle finit par s’imposer, comme je le crains, ces disciplines seront soit marginalisées, soit profondément bouleversées. Et on a vu ce que cela pouvait donner avec l'avènement de la psychiatrie biologique et les inepties du DSM... Si Claude Bernard gagne, l’hôpital deviendra une entreprise comme une autre, une industrie de soins techniques spécialisés produits à flux tendu, le haut lieu d’une médecine standardisée, rationalisée. Ce serait regrettable, non seulement pour les patients, mais aussi pour les soignants, qui deviendraient interchangeables et seraient réduits à appliquer des protocoles et des procédures mécaniques au lieu de bien faire leur travail, au sens hippocratique du terme. Peut-être que la rentabilité et la productivité augmenteraient, mais il y a fort à parier que les erreurs médicales aussi.
Cette déshumanisation de la pratique hospitalière est déjà à l’oeuvre. Et ses effets se font déjà sentir. La souffrance des soignants est palpable : le taux d’absentéisme augmente, le turn over aussi. C’est une souffrance à la fois morale et physique, car le travail s’intensifie : alors que que l’activité hospitalière augmente de 2,6 % par an en moyenne, le personnel, lui, augmente seulement de 1,5 % par an. Or les soignants sont les piliers de notre système de santé. L’innovation technologique est souhaitable et nécessaire, dans le domaine de la santé plus encore qu’ailleurs, mais ni l’imagerie, ni la robotique, ni la génomique ne peuvent se substituer au jugement et à la bienveillance des praticiens.
Il n’y a pas de fatalité. Les réformateurs peuvent encore renouer avec l’esprit qui doit être celui de la médecine, qui n’est pas une, mais plurielle. Il faut qu’ils comprennent qu’on ne peut pas appliquer les mêmes concepts à l’orthopédie et à la psychiatrie. Tout comme l’on ne peut pas imposer à l’hôpital des recettes de gestionnaire mises au point par des ingénieurs à l’extérieur de l’hôpital. Au contraire : c’est en observant les pratiques hospitalières que nous pouvons élaborer des solutions, comme j’essaye de le faire avec le groupe Concordance des temps pour l’Assistance publique - Hôpitaux de Paris.
« LA SOUFFRANCE DES SOIGNANTS EST PALPABLE : LE TAUX D’ABSENTÉISME AUGMENTE, LE TURN OVER AUSSI »
Nous pouvons encore bâtir un hôpital véritablement humain, et pas seulement un plateau technique de pointe - un hôpital tel que l’avait rêvé Robert Debré en 1973. Pour lui, l’hôpital de l’avenir était un hôpital de service public, en symbiose avec son environnement, centré sur l’éducation thérapeutique et la prévention, axé sur la santé plutôt que sur le soin, et préoccupé par la globalité du patient, son identité sociale, psychique, culturelle, etc. Des hôpitaux de la sorte existent aux États-Unis, et leur “magnétisme”, pour les patients comme pour les soignants est éloquent. Alors, de grâce, inspirons nous-en.
Frédéric Pierru fait partie des invités de l'Université de rentrée de l'ISNI, venez l'écouter parler !
PHILIPPE LEDUC
« L’INNOVATION TECHNOLOGIQUE PEUT CREUSER LES INÉGALITÉS »
INTELLIGENCE ARTIFICIELLE, ROBOTIQUE, « BIG DATA », GÉNOMIQUE... LES AVANCÉES TECHNOLOGIQUES SONT EN PASSE DE BOULEVERSER LA MÉDECINE, QUI VA DEVOIR REPENSER SA PHILOSOPHIE, SES MODALITÉS, ET SON SYSTÈME DE FINANCEMENT. ÉCLAIRAGE DE PHILIPPE LEDUC, DIRECTEUR DU THINK TANK ÉCONOMIE SANTÉ.
« H » : COMMENT S’ANNONCE LE FUTUR POUR LES MÉDECINS ?
Philippe Leduc : Les praticiens vont devoir répondre à plusieurs évolutions. Démographique, tout d’abord : nous sommes de plus en plus vieux. Épidémiologique : il y a de plus en plus de pathologies chroniques, comme le diabète. Technologique : l’intelligence artificielle, le “big data”, la génomique vont révolutionner les soins. Médicamenteuse : les médicaments sont de plus en plus efficaces, mais aussi de plus en plus chers. Comportementale : les patients sont de plus en plus informés, et de plus en plus exigeants. Et enfin, sociale : les inégalités en santé ont tendance à se creuser.
C’EST-À-DIRE ?
Globalement, le reste à charge, qui représente tout de même 16 milliards d’euros, diminue depuis 2012, mais il n’est pas réparti également entre les patients. Et cette inégalité s’aggrave avec l’augmentation des pathologies chroniques, qui, elles, sont couvertes à 100 % par l’Assurance maladie. Par ailleurs, la part prise en charge par les complémentaires santé ne cesse d’augmenter depuis 15 ans. La France est le deuxième pays d’Europe avec le plus fort taux d’assurance privée, juste derrière la Slovénie. Or, l’assurance privée est par essence inégalitaire : les individus payent plus chers que les collectifs, les vieux plus cher que les jeunes, etc.
EST-CE QUE LA TECHNOLOGIE PEUT EN PARTIE PALLIER CES INÉGALITÉS ?
Il le faudrait, mais j’ai plutôt tendance à croire que les innovations technologiques risquent de creuser ces inégalités. Car la technologie coûte cher. Certains hôpitaux, certains cabinets et certains patients peuvent s’appareiller, d’autres non. De plus, la technologie nécessite parfois une forte implication et un certain niveau d’éducation de la part des patients. On le voit bien avec la télémédecine, qui pose d’ailleurs la question de la rémunération des médecins qui travaillent, examinent, diagnostiquent et traitent à distance.
QUE PRÉCONISEZ-VOUS ?
Il faut accompagner l’innovation technologique par l’innovation organisationnelle, accompagner la mutation de la médecine par des réformes ambitieuses de notre système de santé, à commencer par une réforme de l’hôpital au bénéfice du soin ambulatoire et de la médecine de proximité. On pourrait par exemple donner davantage d’autonomie et de moyens aux institutions régionales, comme les Agences régionales de santé, pour contractualiser sur les territoires avec les professionnels. Il faut aussi, voire surtout, réformer nos modalités de financement, qui sont trop rigides et obsolètes. Aujourd’hui, l’Assurance maladie rembourse aussi bien l’homéopathie que la chimiothérapie. Peut-être ferait-elle mieux de se recentrer sur l’essentiel, en prenant en charge moins de soins et de traitements, mais à un taux plus i m p o r t a n t . Peut-être que l ’ a s s u r a n c e privée ne doit plus être envisagée sous l’angle de la complémentaire santé, mais sous l’angle de la supplémentaire santé. Le débat est ouvert, mais il devient urgent de l’avoir. Ces vingt dernières années, les intérêts de la dette sociale ont déjà représenté 50 milliards d’euros, dont 25 milliards, soit la moitié, pour l’Assurance maladie seule.
« LA FRANCE EST LE DEUXIÈME PAYS D’EUROPE AVEC LE PLUS FORT TAUX D’ASSURANCE PRIVÉE. OR, L’ASSURANCE PRIVÉE EST PAR ESSENCE INÉGALITAIRE »
Philippe Leduc fait partie des invités de l’Université de rentrée de l’ISNI, venez l’écouter !
ZOOM SUR LE GOOGLE 3.0 DU CANCER 3 QUESTIONS AU DOCTEUR ALAIN LIVARTOWSKI
ALAIN LIVARTOWSKI, RESPONSABLE DE LA E-SANTÉ À L’INSTITUT CURIE, FAIT PARTIE DE L’ÉQUIPE QUI ÉLABORE UN LOGICIEL D’ANALYSE DES DONNÉES DES HÔPITAUX SUR LE CANCER ET UNE INTERFACE QUI DOIT LES AIDER À MIEUX COMBATTRE CETTE MALADIE. UN VÉRITABLE « GOOGLE 3.0 DU CANCER ».
« H » : EN QUOI CONSISTE LE « GOOGLE 3.0 DU CANCER » ?
Alain Livartowski : Nous faisons référence à Google parce qu’il s’agit de développer un outil à la fois simple et puissant. Cela fait des années que les hôpitaux stockent des données de type texte et image pour la prise en charge individuelle des patients. L’idée est donc de pouvoir croiser ces données et les interroger, pour en extraire de nouvelles connaissances, grâce aux techniques du web sémantique. La version 1 du projet est actuellement en test dans trois établissements – le nôtre, Montpellier, et Lyon – et nous prévoyons de le déployer courant 2017.
QUELLES RETOMBÉES ESPÉREZ VOUS ?
Un « Google 3.0 du cancer » devrait nous permettre de mieux connaître les cancers les plus rares. Certains le sont tellement que l’on peut parler de maladies orphelines. Il devrait aussi permettre de revoir la classification des cancers, en mettant au jour des cas identiques présentant néanmoins des mutations génétiques différentes. Enfin, il devrait nous permettre de mieux prédire l’évolution des maladies et l’efficacité des traitements. De savoir, par exemple, si une patiente opérée d’un cancer du sein a réellement besoin d’une chimiothérapie préventive.
IMAGINEZ-VOUS POUVOIR IMPLIQUER LES PATIENTS DANS VOTRE ENTREPRISE ?
L’interface sera réservée aux chercheurs, mais on peut en effet imaginer que les patients qui recueillent des données sur leur propre maladie via leur smartphone, ou tout autre objet connecté, puissent être mis à contribution.
CYBERTHÉRAPIE : LA RÉALITÉ VIRTUELLE POUR GUÉRIR DES PHOBIES
Vous vous verriez proposer un casque de réalité virtuelle (RV) à un patient lors d’une consultation ? Plusieurs psys ont recours à cette technologie pour soigner leurs patients de leur phobie. Peur du vide, des souris, de conduire ou même des clowns, tout y passe.
La réalité virtuelle permet de mettre le phobique face de ses angoisses, tout en sachant que la peur n'est pas réelle. Une bonne façon de travailler sur soi, dans un espace sécurisé, loin du regard d'autrui (auquel sont vite confrontés ces malades). Les médecins peuvent même modeler le monde virtuel et construire des paliers pour vaincre la phobie level après level, comme dans les jeux vidéo. En France, ils sont quelques uns à avoir recours à cette technologie dans leur cabinet, dont Rodolphe Oppenheimer. Rencontre avec un psychanalyste tourné vers le futur.
« H » : Dans quel cas considérez-vous la réalité virtuelle efficace pour participer à la guérison du patient ? Rodolphe Oppenheimer : Quand une phobie est très envahissante et handicapante, la personne a un trouble anxieux généralisé. Un patient qui a très peur de l’avion, même s’il ne voyage pas, par extension, ne se sentira pas bien dans un aéroport. La réalité virtuelle permet de décortiquer la phobie et de la vaincre progressivement. J’ai demandé à construire plusieurs environnements. Avec mon casque, le patient commence tout doucement à passer les portes d’Orly. Cela nous permet de progresser étape par étape. Soigner une phobie est comme une rééducation du corps. Il faut réapprendre à vivre.
Dans le cas où je décide d’utiliser l’outil, je ne fais jamais que de la réalité virtuelle. Pour moi, guérir un symptôme n’est pas guérir la cause. Je ne veux pas soigner une phobie pour en voir apparaître trois autres. Je demande alors au patient de mettre tous ces sens en éveil et de me dire tout ce qu’il lui passe par l’esprit. Je récolte tous ces éléments pour en faire des objets de travaux. Je les adapte ensuite afin de personnaliser les situations diffusées par le casque.
EN HAUTEUR !
Si l’utilisation de la réalité virtuelle a fait ses preuves dans le traitement de des phobies, peut-elle aussi guérir sa peur des hauteurs ? Pour le savoir, l’Assistance Publique – Hôpitaux de Marseille a lancé une étude à grande échelle, une première en Europe ! Interrogé par le site Réseau CHU, le doc Eric Malbos, qui dirige la partie médicale de cette étude clinique, explique : « Équipé de lunettes 3D et de capteurs, dans une pièce spéciale entourée de murs d’images très réalistes de 4 mètres de haut, le patient est plongé en totale immersion dans l’univers qu’il redoute (balcon, montagne, canyon…) ». De quoi permettre au patient d’affronter ses peurs progressivement, et en temps réel grâce aux environnements virtuels. Et grâce à l’imagerie cérébrale, “nous allons évaluer les effets de la réalité virtuelle sur l’activité cérébrale dans le traitement de la peur des hauteurs, en complément des thérapies comportementales et cognitives déjà utilisées pour traiter les phobies».
Quels types efforts nécessitent le recours au casque virtuel pour vos patients ?
Lorsqu'il s’agit d’une phobie, d’une occurrence, d’une chose circonstanciée, je compte entre 7 et 12 séances de réalité virtuelle. Une séance avec la machine dure environ 1 heure, alors qu’une consultation normale 40 minutes. Le patient doit rester exposé au minimum 20 à 30 minutes, sinon le cerveau n’enregistre pas le gain. Ce n’est pas de la magie, il ne suffit pas d’enfiler le casque sur les yeux pour être guéri. La réalité virtuelle nécessite beaucoup d’efforts de la part du patient.
Quels sont leurs premières impressions ?
Les gens sont curieux. Je reçois 25 patients par semaine. Certains perçoivent la réalité virtuelle comme une dernière chance, là où toutes les autres méthodes pour vaincre que leurs phobies ont échoué.
Nous sommes aux prémices du progrès technologique. Quelles avancées avec la virtualité sommes-nous en droit d’attendre dans le futur ?
Le progrès technologique que l’on peut espérer dans le domaine des thérapies comportementales et cognitives serait de passer carrément à la réalité augmentée. On abandonnerait alors l’image de synthèse pour se plonger dans une image filmée. L’exercice en deviendrait encore plus réaliste.
Dans les prochaines années, le progrès devra t-il s’opérer aussi dans les mentalités ?
Le docteur Eric Malbos, médecin praticien en service de psychiatrie à Marseille, a été le premier à parier sur cette nouvelle technique. Aujourd’hui, nous ne sommes pas plus d’une dizaine de thérapeutes en France à utiliser cette méthode pour soigner les phobies. D’abord, parce que les machines et les environnements que l’on commande ont un coût élevé. Mais aussi parce que certains confrères ne veulent pas y croire.
Article paru dans la revue “Le magazine de l’InterSyndicale Nationale des Internes” / ISNI N°15
L'accès à cet article est GRATUIT, mais il est restreint aux membres RESEAU PRO SANTE
Déjà abonné ? Se connecter
