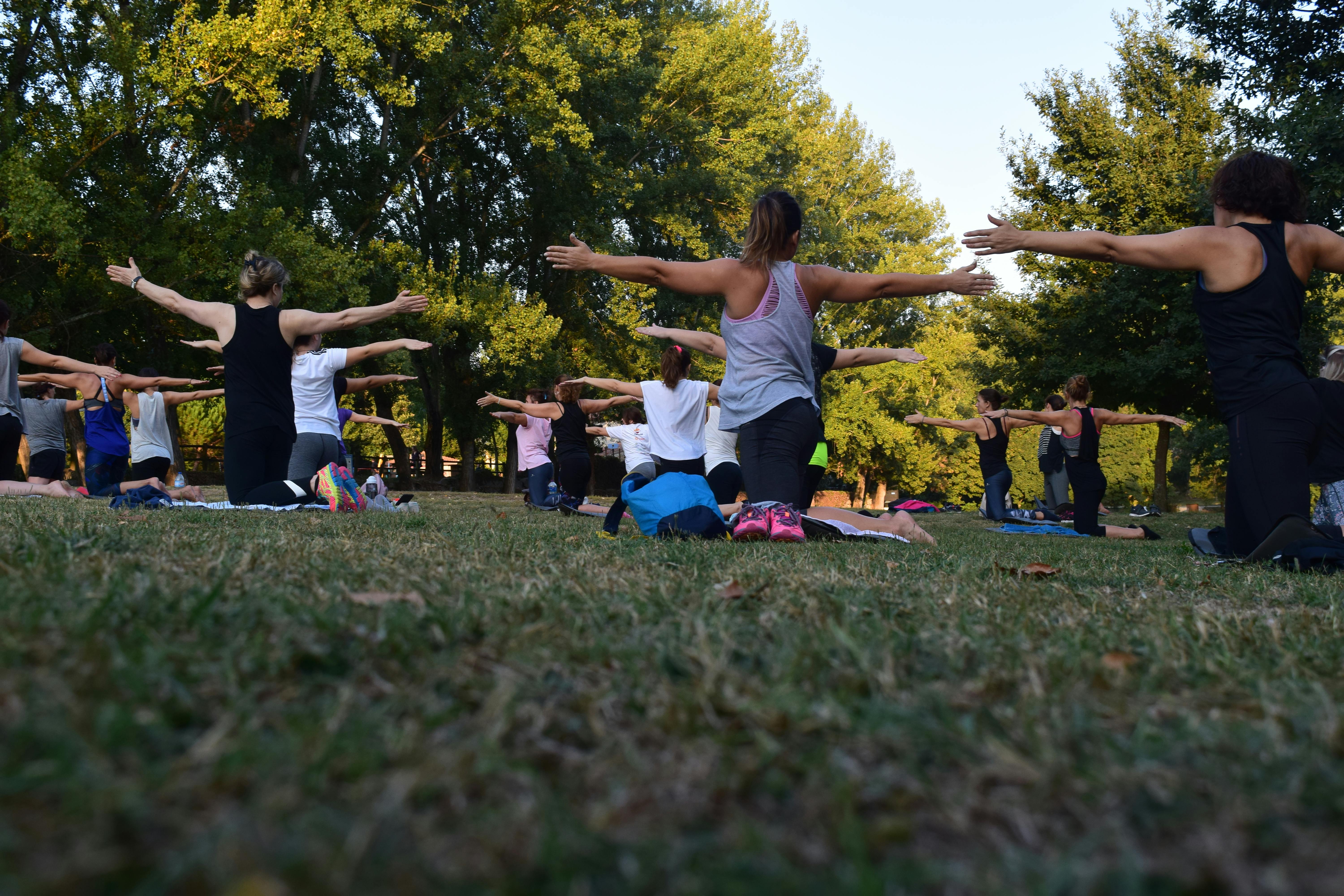
La maladie de Parkinson se traduit par des troubles moteurs typiques :
L'akinésie
Il s'agit d'une difficulté d'initiation du mouvement. On peut retrouver la bradykinésie (lenteur du mouvement) et l'hypokinésie (pauvreté du mouvement). Elle est présente chez 77 à 98 % des personnes parkinsoniennes.
Le tremblement de repos
Qui peut se situer sur différentes parties du corps, disparaît lors des mouvements volontaires.
L'instabilité posturale
Se manifeste tardivement ou sur des sujets parkinsoniens âgés, et est plurifactorielle (rigidité axiale, déformations posturales, troubles de la coordination, etc.).
L'hypertonie extrapyramidale
Il s'agit d'une rigidité, une augmentation de la résistance sur toute l'amplitude articulaire du membre. Elle est retrouvée chez 89 à 99 % des personnes parkinsoniennes.
Deux autres sortes de troubles moteurs sont moins fréquents:
Les dystonies (trouble du tonus musculaire pouvant affecter la posture) et les dyskinésies (mouvements involontaires, choréiques, agités et rapides).
Selon le guide parcours de soin de la HAS1, l'évolution des troubles moteurs peut être évaluée par plusieurs échelles : la MDS-UPDRS (Movement Disorder Society's revision of the Unified Parkinson Disease Rating Scale : composée de 4 grandes parties qui sont les expériences non motrices de la vie quotidienne, les expériences motrices de la vie quotidienne, l'examen moteur et les complications motrices), la Berg Balance Scale (évaluation de l'équilibre qui repose sur l'observation de la performance de 14 mouvements habituels de la vie quotidienne), le Timed up and go test, le Test de marche des 6 minutes, le Test des 10 mètres de marche.
Principes généraux de la kinésithérapie dans la maladie de Parkinson
Si la maladie de Parkinson est une maladie chronique qui évolue différemment d'une personne à une autre et que les symptômes présentés sont individuels, la kinésithérapie est recommandée par la Haute Autorité de Santé dès le diagnostic initial et la rééducation doit être débutée le plus tôt possible en complément du traitement médical. Son rôle est multiple selon la phase de la maladie de Parkinson, et ses modalités sont disponibles dans le Guide parcours de soin de la HAS sorti en 20161 :
• Début : La rééducation est non systématique car les symptômes sont peu invalidants. Il peut s'agir d'une évaluation tous les 2 mois pour identifier les symptômes persistants à traiter malgré l'instauration du traitement médical, ou pour donner des conseils dans la vie de tous les jours tels que ne pas exclure le membre tremblant. L'éducation à la pratique de l'exercice physique est importante également
• État : La rééducation doit être d'autant plus précoce que le sujet est âgé. Le patient doit apprendre des exercices gymniques adaptés, stimuler les paramètres du mouvement défaillants (amplitude, vitesse, coordination…), le réapprentissage de séquences fonctionnelles (redressement, respiration, marche, changement de position, équilibre), et des exercices d'auto-rééducation. L'éducation thérapeutique doit s'axer sur la gestion de la fatigue, l'apprentissage de la suppléance par l'action volontaire, et la répétition des exercices.
• Avancée : Le travail doit s'adapter aux fluctuations motrices des patients. En phase ON, le travail doit être à dominante active et gymnique : poursuite des stimulations précédentes, adaptation aux performances motrices propres à chaque patient et à ses attentes. En phase OFF, travail à dominante passive et fonctionnelle : mobilisations, étirements, correction et entretien des gestes quotidiens.
De façon spécifique, il est important de prendre en charge les troubles axiaux et notamment posturaux, les troubles de la respiration, et les troubles orthopédiques.
L'éducation thérapeutique du patient doit se concentrer sur la reconnaissance des fluctuations motrices, l'apprentissage des aides à la marche, la prévention des chutes, et l'adaptation de l'environnement.
• Tardive : La rééducation se fait alors au domicile des patients, pour des soins de nursing, lutter contre les attitudes vicieuses, maintenir les capacités respiratoires, maintenir une activité optimale et verticaliser les patients si possible.
Focus sur la méthode LSVT BIG® (Lee Silverman Voice Treatment BIG)2 : il s'agit d'un programme d'exercices pour les personnes atteintes de la maladie de Parkinson, formulé à partir d'un programme existant pour aider la parole des personnes atteintes de la maladie de Parkinson qui s'appelle « Lee Silverman Voice Treatment (LSVT) » (voir l'article suivant portant sur la prise en charge orthophonique de cette pathologie). Cette méthode de rééducation a pour cible unique de développer l'amplitude des mouvements, et non d'augmenter la vitesse d'exécution comme proposé jusqu'alors. Si la vitesse améliore la lenteur des gestes, elle n'améliore pas pour autant leur précision et leur amplitude. En revanche, les mouvements de grandes amplitudes permettent non seulement d'augmenter l'amplitude des gestes, mais également d'obtenir des gestes plus précis grâce à un rétrocontrôle continu de la performance motrice. Le principe de base : « Think BIG ! ».
Les patients suivent des stages intensifs de 4 séances d'une heure par semaine durant 4 semaines, dirigés par un rééducateur formé à la méthode. Les séances comportent des exercices répétitifs qui augmentent progressivement en complexité : mouvements de grande amplitude de l'ensemble du corps en position assise sur un rythme soutenu, exercices multidirectionnels en position debout (fentes, atteintes de cibles), et exercices fonctionnels. Les séances sont complétées par la pratique de gestes de grandes amplitudes à intégrer dans la vie quotidienne. Une revue systématique de 20183 a retrouvé une amélioration significative de la fonction motrice évaluée par la partie III de l'UPDRS par rapport à la kinésithérapie classique ou à une version raccourcie de la LSVT BIG (mean difference = -3.20, 95% confidence interval = -5.18 to -1.23). Il y a une tendance à l'amélioration du Timed up and go test (mean difference = -0.47, 95% confidence interval = -0.99 to 0.06) et du test des 10 mètres (mean difference = -0.53, 95% confidence interval = -1.07 to 0.01).

Séance de kinésithérapie LSVT BIG : les patients réalisent des mouvements de grande amplitude inspirés du HAKA
Le rôle de l'activité physique dans la maladie de Parkinson
Il est important d'encourager nos patients à pratiquer une activité physique régulière, et ce dès le début de la maladie, car elle agit sur les symptômes peu sensibles au traitement pharmacologique : elle améliore la marche (vitesse de marche, longueur du pas, freezing), l'équilibre, le score moteur, la mobilité fonctionnelle et les activités de la vie quotidienne du patient. Elle réduit également le risque de chutes et améliore les symptômes dépressifs, les troubles cognitifs et globalement la qualité de vie. La pratique régulière d'une activité physique pourrait également ralentir l'évolution de la maladie.
• Un guide de prescription de l'activité physique dans la maladie de Parkinson a été publié par la HAS en 20224. À noter qu'il n'y a pas de contre-indication spécifique à la pratique d'une activité physique en lien avec la maladie de Parkinson, mais la prudence est de mise en lien avec l'âge souvent avancé des patients, la présence de manifestations dysautonomiques telles que l'hypotension orthostatique, les troubles cognitifs, et l'importance des troubles moteurs axiaux. Voici les principaux conseils à prodiguer aux patients :
• Diminuer la sédentarité : bouger au moins 1 minute toutes les heures, privilégier la marche pour les courts trajets, monter les escaliers…
• Recommander certaines activités physiques ou sportives de loisir. Par exemple, le tai chi, le yoga et la danse améliorent l'équilibre et la marche, et pour le yoga et certaines danses, le freezing. La marche nordique quant à elle améliore la vitesse et la distance de marche.
• Prescrire un programme d'activité physique adaptée en collectif ou en individuel, combinant différents types d'exercices d'endurance, de renforcement musculaire, de souplesse, d'équilibre et de marche. Pour l'endurance, il est recommandé au moins 150 minutes d'exercice d'intensité modérée ou 75 minutes d'exercice d'intensité élevée par semaine. Concernant le renforcement musculaire, sont recommandés des exercices de renforcement des différents groupes musculaires des membres inférieurs à raison de 2 à 3 fois par semaine sur 8 à 10 semaines ; des séances de renforcement spécifique des doigts et de la main ; un entraînement spécifique des muscles respiratoires à l'aide de dispositifs externes permettant des résistances de 75 % de la pression maximale inspiratoire et/ou expiratoire. L'utilisation d'un indiçage auditif ou visuel lors des entraînements peut être proposée en complément, notamment chez les patients présentant des troubles de la marche et un freezing, avec un tempo +/- 10 % de la cadence du patient à raison de 20 à 45 minutes par jour 2 à 5 fois par semaine.

Séance d'APA : les patients participent à une randonnée en fin de programme de rééducation
• Concernant les preuves scientifiques de l'efficacité de l'activité physique dans le traitement des troubles moteurs, une revue Cochrane de 20245 a étudié les types d'activité physique qui améliorent la qualité de vie et le mouvement. Elle recense 154 études avec 7837 patients, et retrouve un effet bénéfique de la plupart des activités physiques. Concernant l'amélioration des signes moteurs, la danse, les exercices de marche et d'équilibre ont un effet bénéfique modéré (dance: mean difference (MD) -10.18, 95% confidence interval (CI) -14.87 to -5.36; gait/balance/functional training: MD -7.50, 95% CI -11.39 to -3.48; moderate confidence). Les entrainements multi-sports, l'endurance, le sport en piscine, le renforcement musculaire et les entrainements type « mind body » ont un effet bénéfique faible (multi-domain training : MD -5.90, 95% CI -9.11 to -2.68; moderate confidence ; endurance training: MD -5.76, 95% CI -9.78 to -1.74; aqua-based training: MD -5.09, 95% CI -10.45 to 0.40; strength/resistance training: MD -4.96, 95% CI -9.51 to -0.40; mind-body training: MD -3.62, 95% CI -7.24 to 0.00; low confidence). Les bénéfices des rééducations "Lee Silverman Voice training BIG" (LSVT BIG) et d'étirements sont très incertains (LSVT BIG: MD -6.70, 95% CI -16.48 to 3.08; flexibility training: MD 4.20, 95% CI -1.61 to 9.92; very low confidence). Concernant la qualité de vie, les activités aquatiques ont un grand bénéfice (MD -15.15, 95% CI -23.43 to -6.87; moderate confidence). Les activités physiques type mind-body, marche/équilibre, danse et multi-sport ont un petit bénéfice (mind-body training: MD -7.22, 95% CI -13.57 to -0.70; gait/balance/functional training: MD -6.17, 95% CI -10.75 to -1.59; multi-domain trai ning: MD -5.29, 95% CI -9.51 to -1.06; dance: MD -3.88, 95% CI -10.92to 3.00; low confidence). Les preuves sont incertaines sur les effets des activités physiques par jeu vidéo, le renforcement musculaire, l'endurance, et les étirements (gaming: MD -8.99, 95% CI -23.43 to 5.46; strength/resistance training: MD -6.70, 95% CI -12.86 to -0.35; endurance training: MD -6.52,95% CI -13.74 to 0.88; flexibility training: MD 1.94, 95% CI -10.40 to 14.27; very low confidence).

Séance d'APA : les patients participent à une randonnée en fin de programme de rééducation
Dr Emma PETITJEANS
Références
1. Haute Autorité de Santé [Internet]. [cité 23 déc 2024]. Guide parcours de soins maladie de Parkinson. Disponible sur : https://www.has-sante.fr/jcms/c_1242645/fr/guide-parcours-de-soins-maladie-de-parkinson
2. Godmet E. Kinésithérapie LSVT BIG - Parkinson Vivre et Travailler [Internet]. 2020 [cité 23 déc 2024]. Disponible sur : https://parkinson-vivre-travailler.com/kinesitherapie-lsvt-big 3. McDonnell MN, Rischbieth B, Schammer TT, Seaforth C, Shaw AJ, Phillips AC. Lee Silverman Voice Treatment (LSVT)- BIG to improve motor function in people with Parkinson's disease: a systematic review and meta-analysis. Clin Rehabil. mai 2018;32(5):607-18.
4. Haute Autorité de santé. Maladie de Parkinson Prescription d'activité physique. 13 juill 2022; Disponible sur : https://www.has-sante.fr/upload/docs/application/pdf/2022-08/synthese_aps_parkinson_vf.pdf 5. Ernst M, Folkerts AK, Gollan R, Lieker E, Caro-Valenzuela J, Adams A, et al. Physical exercise for people with Parkinson's disease: a systematic review and network meta-analysis. Cochrane Database of Systematic Reviews [Internet]. 2024 [cité 23 déc 2024];2024(4). Disponible sur: https://www.readcube.com/articles/10.1002%2F14651858.cd013856.pub3

