Qu’est-ce qu’une Fistule Obstétricale ?
L’OMS définit la fistule obstétricale comme « une ouverture anormale entre le vagin et la vessie et/ou le rectum à travers laquelle il existe une fuite permanente d’urine ou de selles »1 . Elles sont les conséquences d’un travail prolongé ou dystocique, lorsque l’extraction fœtale n’est pas réalisée. Quand une dystocie du travail se prolonge, les tissus mous du vagin, de la vessie et du rectum de la patiente sont comprimés entre la tête fœtale et l’os pelvien par les contractions utérines répétées. Au fur et à mesure que la tête fœtale s’enclave dans le pelvis sans progression, la circulation sanguine des tissus est altérée pour être finalement complètement interrompue. Cette ischémie étendue produit des dégâts tissulaires à travers tout le pelvis maternel, mais aussi une mort fœtale par asphyxie. Un ou deux jours plus tard, le fœtus mort macère, se ramollit et modifie sa conformation pour être expulsé à travers le vagin. Ensuite, un amas de tissu nécrotique s’évacue en laissant la place à une fistule entre la vessie et le vagin (ou plus rarement entre le rectum et le vagin)2 .
Jadis et Naguère
Les premières références concernant les fistules ont été retrouvées sur le papyrus égyptiens d’Ebers datant de 1550 avant JC. Le premier qui réalisa la relation entre le travail dystocique et l’apparition de fistules vésicovaginales fut le renommé Avicenne (980-1037), philosophe et médecin médiéval persan dont l’influence perdurera jusqu’à la Renaissance. La plus vielle fistule découverte est celle la reine Henhenit (2250 avant JC) dont le Pr Derry analysa attentivement la momie en 1935 au Caire.
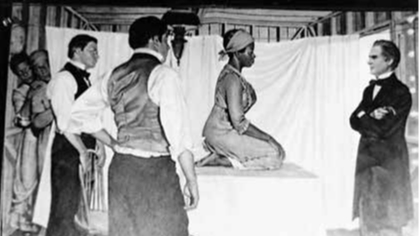
Les premières tentatives de correction s’efforçaient/essayaient tout simplement d’absorber l’urine de part des méthodes diverses et variées. C’est en 1663 que le Dr Van Roonhuyse d’Amsterdam publia le premier texte sur la chirurgie gynécologique de la fistule. Il proposait les innovations suivantes : 1) Bien exposer la fistule ; 2) Dénuder le mur vésical ; 3) Rapprochement des berges nues par des points de suture. La première fistule réparée avec succès en utilisant cette méthode date de 1675. Mais c’est dans les années 1850 que les principes et les règles fondatrices de la réparation chirurgicale de la fistule ont été édités par James Marion Sims, considéré comme le Père de la Gynécologie Américaine. Ces méthodes restent le standard avec peu d’addition ou de modifications. Il commença son travail en opérant 3 femmes esclaves Betsy, Lucy et Anarcha. En 1855, le premier hôpital consacré uniquement à la chirurgie de la fistule obstétricale ouvra ses portes à New York. Il était composé de 30 lits.
Une des avancées majeures fut le lambeau de Martius proposé par Dr Martius en 1928. Il s’agit d’une greffe provenant de la graisse sous cutanée de la grande lèvre, interposée entre la muqueuse vaginale et le mur vésical. Cette technique est encore utilisée notamment pour protéger la suture en cas de fistule complexe avec nécrose étendue des tissus environnants.
En 1975, un couple de gynécologue Reginald et Catherine Hamlin ont ouvert en Ethiopie, le deuxième hôpital dédié à la fistule. Ils ont traité plus de 700 patientes par an, avec un total de réparation dépassant les 15 000.
De nos jours
Bien que son incidence a progressivement diminué dans les sociétés occidentales avec l’amélioration des soins, la situation a peu changé dans les pays en développement.
Dans les pays à haut niveau économique, les fistules sont rares et de cause iatrogène, faisant suite à une radiothérapie ou à une intervention chirurgicale. Dans les pays à bas niveau économique ou l’accès aux soins est limité, les fistules génitales restent la conséquence de causes obstétricales. Même si certaines sont liées à des infections, des mutilations sexuelles traditionnelles, ou des traumatismes et plaies lors du coït (abus sexuel ou relation chez la jeune mariée mineure), la cause la plus fréquente dans le monde demeure le travail dystocique prolongé et négligé2. Certaines régions isolées n’ont pas d’accès à un plateau technique obstétrical ou alors après plusieurs heures voir jours de marche ; certaines femmes n’ont pas les moyens financiers de se payer une césarienne. Ces femmes qui devraient bénéficier d’une césarienne pour disproportion fœtoplevienne, se retrouve donc en travail pendant 4 à 5 jours sans qu’aucune aide ne leur soit proposée. En 2013, une revue systématique de la littérature estimait qu’une femme sur mille avait une fistule dans les pays à bas niveau socio-économique . Ces fistules étant associées à des fuites permanentes d’urines et/ou de selles sont responsables d’ostracisme social et de marginalisation voire même de violents rejets avec des femmes chassées de leur village.
L’objectif de la prise en charge chirurgicale est de restaurer la fonction urinaire et de réparer les structures pelviennes lésées. Cette réparation peut être beaucoup plus complexe que la fermeture simple de la fistule dont l’efficacité est élevée (80-95 %)
Leur prévention passe par le dépistage de toute progression fœtale anormale avant l’enclavement, notamment via le partogramme. Mais souvent ces soins obstétricaux de base restent inaccessibles dans certaines régions du monde. On peut donc imaginer que l’accès à la césarienne y est encore plus difficile. Sinon de nos jours, la cure d’une fistule peut s’effectuer sous anesthésie locorégionale et à un moindre coût. Une étude a démontré que la compétence chirurgicale nécessaire pour la réparation des fistules non compliquées peut être enseignée rapidement à des médecins ayant des notions de base de chirurgie afin qu’ils deviennent localement des experts dans la réparation de ces fistules6 . Mais la présence de chirurgiens compétents sur le terrain n’est pas suffisante. Cette population de femme souffrant de fistule est souvent jeune, analphabète et venant de régions rurales, sans ressources financières et sans soutien politique. La prise en charge des fistules obstétricales se doit donc d’être totalement gratuite, d’où la nécessité de créer des cliniques dédiées à cette activité
Alexane TOURNIER
Lille
Article paru dans la revue “Association des Gynécologues Obstétriciens en Formation” / AGOF n°17

