Histoire clinique
Mehraj un 5ème enfant issu d’un couple pakistanais non consanguin. Il est né au terme de 36 semaines d’aménorrhée et 6 jours dans un contexte de fièvre maternelle et de tachycardie foetale.
A la naissance : PN=3290g, Apgar à 9/7/10/10, ventilation au NEOPUFF® en pression positive pendant 3 minutes puis bonne adaptation à la vie extra-utérine.
A J4 de vie : apparition d’une fièvre à 38°C avec CRP à 16mg/l puis 80 mg/l. Rapidement, apparaissent une détresse respiratoire et hémodynamique nécessitant plusieurs remplissages et une triple antibiothérapie. Transféré dans une maternité de type II, Mehraj présente toujours des troubles hémodynamiques et respiratoires associés à une thrombopénie à 42 000/mm3 et une lame d’ascite sur l’échographie hépatique. Néanmoins la CRP chute rapidement à 14 mg/l.
A J5 de vie : transfert dans votre service de réanimation néonatale devant l’aggravation clinique. L’examen clinique d’entrée montrait, hormis la détresse hémodynamique et respiratoire, une hépatomégalie et un syndrome hémorragique clinique. Biologiquement, il existait une coagulation intra-vasculaire disséminée (thrombopénie à 19000/mm3, facteurs de coagulation entre 10 et 15%, TP à 12% et TCA à 263/34), associée à une cytolyse débutante et une CRP < 10mg/l.
Les principales étiologies bactériennes, métaboliques et hématologiques ayant été éliminées : Quel grand cadre étiologique évoquez-vous en l’absence d’anamnèse en faveur d’une anoxie périnatale ?
Quels en sont les 2 principaux responsables ?
Introduction
Les insuffisances hépatocellulaires néonatales (IHCN) d’origine virales sont principalement liées à 2 virus : Herpès simplex virus et les Entérovirus. En l’absence de contexte herpétique maternel et devant la fréquence des infections néonatales à Entérovirus, une atteinte hépatique liée à ce dernier était le premier diagnostic à évoquer dans ce dossier.
Les infections néonatales à Entérovirus (INE) sont une cause fréquente de sepsis en période néonatale (3% des sepsis néonataux (1)). Le mode de transmission est à la fois anténatal, per-partum et post-natal. Ce dernier mode de transmission est responsable de fréquentes épidémies dans les maternités avec un taux d’attaque parfois important.
Manifestations cliniques
La présentation clinique des INE est très variée allant de l’infection asymptomatique à l’infection fulminante parfois fatale notamment en cas de myocardite ou d’hépatite. La sévérité des INE dépend des défenses de l’hôte et de la virulence du sérotype impliqué (Coxsackie A / B, Entérovirus 71, Echovirus…). Les signes cliniques les plus fréquemment retrouvés sont la fièvre, une asthénie et une irritabilité. Une éruption maculo-papuleuse aspécifique est observée dans environ 50 % des cas (2). Les autres manifestations cliniques comprennent une détresse respiratoire et des troubles digestifs (vomissements, diarrhée voire entérocolite ulcéro-nécrosante).
Environ 50 % des nouveau-nés atteints présentent une hépatite ou un ictère et une hépatomégalie est présente dans 20 % des cas (2, 3). L’hépatite peut évoluer en hépatite fulminante avec cytolyse hépatique, ictère et coagulation intra-vasculaire disséminée dont le pronostic est sombre (plus de 30 % de décès) (4).
Les autres localisations engageant le pronostic vital sont les atteintes neurologiques (méningoencéphalite) et cardiaques (myocardites).
Diagnostic microbiologique
• Culture : à partir d’échantillons de selles, d’aspirations pharyngo-trachéales ou de liquide céphalo-rachidien, identification possible du sérotype.
• Sérologie : peu sensible, aucun antigène universel présent sur tous les types d’Entérovirus.
• RT-PCR : à partir d’échantillons sanguins, de liquide céphalo-rachidien, de selles ou d’aspiration pharyngo-trachéales.
Insuffisance hépatocellulaire en période néonatale
L’IHCN est rare mais est grevée d’une lourde mortalité. Elle est définie (5) par la survenue pendant les 4 premières semaines de vie d’un tableau associant :
• Un INR ≥ 1,5 non corrigé après administration de vitamine K et en présence d’une encéphalopathie hépatique (rarement présente, d’apparition tardive et de diagnostic difficile en période néonatale)
OU
• INR ≥ 2 indépendamment de la présence ou de l’absence d’encéphalopathie hépatique.
• Des signes biologiques de défaillance hépatique.
• Le tout en l’absence d’hépatopathie chronique sous-jacente connue.
Les étiologies sont variées mais quelques éléments simples cliniques et paracliniques permettent d’orienter le diagnostic :
- Hémochromatose néonatale : cause la plus fréquente, atteinte auto-immune (autoanticorps maternel) sur terrain génétique, augmentation de la ferritine et du coefficient de saturation de la transferrine.
- Lymphohistiocytose hémophagocytaire primaire : déficit congénital des fonctions cytotoxiques des lymphocytes T et des cellules natural killer, transmission autosomique récessive.
- Infections virales : Herpès simplex virus, Entérovirus, Adénovirus, Parvovirus.
- Maladies métaboliques : galactosémie (diagnostiquée sur le dosage de la galactose- 1-phosphate uridyl-transférase (GALT), diminuée), tyrosinémie de type 1 (absence de fumaryl-acéto-acétate hydrolase), intolérance au fructose et certaines cytopathies mitochondriales.
- Autres causes : anoxie-ischémie (IHCN généralement réversible dans les 1ères semaines de vie), intoxication maternelle au Paracétamol.
La prise en charge initiale consiste, dans un premier temps, à traiter toutes les principales causes jusqu’à obtention des premiers résultats :
• Transfert vers un centre spécialisé.
• Transfusion plaquettaires, de PFC et de culot globulaire selon la clinique et la biologie.
• Alimentation sans lactose.
• Aciclovir IV.
• Antibioprophylaxie (Céfuroxime / Amoxicilline) et antifongique (Fluconazole / Amphotéricine) : en effet, l’insuffisance hépato-cellulaire est responsable d’un déficit immunitaire secondaire.
• Administration de vitamine K 1 fois par jour et de N-acétylcystéine jusqu’à obtention d’un INR normal.
• Maintien d’une glycémie > 4 μmol/l.
• Benzoate de Sodium en cas d’encéphalopathie hépatique.
• Prévention de l’ulcère gastroduodénal.
INE et insuffisance hépato-cellulaire
Les principaux Entérovirus impliqués dans les hépatites à Entérovirus sont l’Echovirus, Coxsackie A et B. En cas d’IHCN à Entérovirus, le taux de mortalité est de 25 à 40 % (4). Les facteurs prédictifs de mortalités en cas d’IHCN à Entérovirus sont la myocardite, l’encéphalite et l’hémorragie cérébrale.
Prise en charge spécifique : 2 traitements sont actuellement utilisés (6) dans les IHCN à Entérovirus :
- Immunoglobulines IV : Leur utilisation dans le traitement des infections sévères à Entérovirus a débuté lors des larges épidémies asiatiques et chez les patients présentant des déficits immunitaires. Le seul essai randomisé (7) évaluant l’impact des IgIV dans ces infections n’a montré qu’un bénéfice modéré (diminution de la virémie et de la virurie).
- Antipicornavirus : le Pleconaril est utilisée depuis plusieurs années aux Etats-Unis dans les infections sévères à Entérovirus mais il est indisponible en France pour le moment. Néanmoins, la plupart des études menées sur son efficacité ne montre pas de bénéfice majeur sur la morbi-mortalité.
Evolution
A J6 de vie : PCR entérovirus positive dans le sang et la trachée (identification d’un Echovirus 11), et augmentation de l’interféron sanguin.
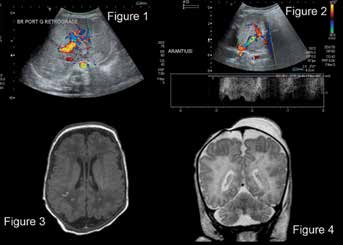
Au cours de l’évolution, les divers examens d’imagerie réalisés chez Mehraj ont montré des signes d’hypertension portale, reverse flow de la branche portale gauche et reperméabilisation du canal d’Arantius, (fig.1), des hémorragies cérébrales punctiformes diffuses (fig.1), et un céphallématome en regard du trajet de cathéter central (fig.3).
Devant la sévérité et la persistance du tableau clinico- biologique, d’autres causes potentiellement associées à l’entérovirus ont été recherchées. Un myélogramme, un dosage de la GALT et des immunoglobulines, une étude des sous-populations lymphocytaires, un spot test pour la galactosémie, un profil des Acylcarnitines, des chromatographies des acides aminés sanguins et urinaires et une chromatographie des acides organiques urinaires ont été réalisés et sont tous revenus normaux.
Malgré une prise en charge intensive comprenant de multiples transfusions de plasma frais congelés et de culots plaquettaires, l’insuffisance hépatocellulaire a persisté. Mehraj est décédé à 1 mois et ½ de vie dans un tableau d’hémorragie digestive et pulmonaire (fig. 3).
Figure 5 - Hémorragie pulmonaire
La biopsie hépatique pré-mortem a montré une destruction sub-massive des hépatocytes remplacée par une réaction ductulaire de régénération, une stéatose micro-vacuolaire minime. Comme dans la littérature le confirme, il n’a pas été retrouvé d’inclusion virale intrahépatocytaire.
Conclusion
Les infections néonatales à Entérovirus recouvrent un grand nombre de manifestations allant de l’infection asymptomatique à l’insuffisance hépatocellulaire fatale dans 1/3 des cas. En cas de suspicion ou de confirmation d’une infection néonatale à Entérovirus, il est indispensable de craindre et de rechercher des signes cliniques et biologiques (bilan hépatique et d’hémostase, surveillance de l’ECG, échographie cardiaque) en faveur d’une complication pouvant être fatale.
Matthieu Bendavid
Dr Frédéric Dugelay
Bibliographie
Vous souhaitez nous faire partager votre expérience clinique ? Vous souhaitez une mise au point sur un domaine particulier ? Ecrivez-nous ! [email protected]
Rejoignez nous aussi sur la page facebook de l’AJP : www.facebook.com/AjPediatrie ou sur notre site internet www.ajpediatrie.org
Article paru dans la revue “Association des Juniors en Pédiatrie” / AJP n°07
