Foramen Ovale Perméable et AVC cryptogénique :
du diagnostic au traitement
Introduction
La prévalence de l’Accident Vasculaire Cérébral (AVC) est en constante augmentation avec une importante morbi-mortalité, ce qui classe cette pathologie comme deuxième cause de mortalité et troisième cause de handicap dans le monde. Le bilan étiologique de l’AVC chez le sujet jeune est exhaustif et comprend notamment la recherche d’une cause cardio-embolique et d’un foramen ovale perméable (FOP). Mais déterminer la pathogénie de ce dernier n’est pas si simple…
Le Foramen Ovale (FO) qu’est-ce que c’est ?
Le FO est un reliquat embryonnaire situé au niveau du septum interatrial se fermant spontanément à la naissance. Au cours de la vie intra-utérine, la circulation in utero se fait en dérivation, avec l’existence de trois shunts ayant pour objectif d’assurer une distribution équilibrée du sang oxygéné vers l’ensemble des organes fonctionnels. Le shunt intra-cardiaque au niveau du FO est favorisé par des résistances pulmonaires hautes. À la naissance, le poumon devient fonctionnel et la pression intrathoracique augmente entraînant une chute des résistances pulmonaires. Ce phénomène permet au sang des cavités droites de se diriger vers la circulation pulmonaire et d’augmenter le retour veineux dans l’oreillette gauche. Cette augmentation massive du retour veineux est à l’origine d’une inversion du régime de pression : la pression dans l’oreillette gauche devient supérieure à celle dans l’oreillette droite entraînant la fusion du septum primum avec le septum secundum, rendant ainsi imperméable le FO. Néanmoins, dans 15 à 35 % de la population générale, la fusion n’a pas lieu et est à l’origine d’un FOP.
FOP et embolie paradoxale
Les étiologies des AVC sont multiples et leurs déterminations sont primordiales pour le pronostic, les résultats et la prise en charge du patient. L’étude TOAST (1) a classé les différents AVC en 5 sous-catégories :
- Athérosclérose des grandes artères : Cause principale d’AVC, liée aux facteurs de risques cardiovasculaires.
- Cardio-emboliques : Troubles du rythme supra-ventriculaires (Fibrillation Atriale (FA), flutter), thrombus intra-VG.
- Occlusion des petits vaisseaux.
- AVC d’une autre étiologie déterminée.
- AVC cryptogéniques.
Le bilan étiologique se réalise en partenariat avec le neurologue. Le FOP est en général recherché chez les patients de moins de 65 ans, présentant peu de facteurs de risques cardiovasculaires.
Lors de la mise en évidence d’un FOP, le principal défi du binôme neurologue/cardiologue est d’éliminer les autres causes d’AVC. Ainsi, le dépistage de la FA, notamment en cas de FA paroxystique, est un défi qui incombe au cardiologue. La Société Européenne de Cardiologie (ESC) a établi un algorithme de dépistage de la FA par mise en place d’un holter implantable. Il comprend 3 groupes basés sur l’âge (<55 ans, 55-64 ans et >65 ans) et l’évaluation des facteurs de risques de FA. La mise en place d’un holter implantable est recommandée chez les patients à partir de 55 ans présentant des facteurs de risque de FA (HTA, diabète, cardiopathie sous-jacente, obésité, pathologie pulmonaire ou thyroïdienne).
Figure 1 : Algorithme de dépistage de la FA dans le cadre du bilan de pré-fermeture de FOP selon les recommandations de l’ESC 2019 issues de Pristipino et al (2).
Environ 40 % des AVC sont classés en AVC cryptogéniques et parmi ces AVC, la prévalence du FOP chez les patients <55 ans est évaluée entre 40 et 50 %. Ainsi, la question de l’imputabilité d’un FOP en cas d’AVC cryptogénique est primordiale. L’étude Risk of Paradoxical Embolism (RoPE Study) (3) a permis de créer un score en 2013 qui définit la probabilité prédictive d’association entre AVC cryptogénique et embolie paradoxale.
Ce score peut être compris entre 0 et 10. Plus le score est élevé et plus la probabilité que l’AVC cryptogénique soit secondaire au FOP est importante. Le seuil identifié comme cliniquement significatif est ≥7/10. Par ailleurs, le score RoPE permet également d’évaluer le risque de récidive à 2 ans. Cette étude a également montré que la présence d’un Anévrysme du Septum Inter Atrial (ASIA), d’une valve d’Eustachi ou d’un réseau de Chiari était associé à un sur-risque de récidive d’AVC.
Tableau 1 : Items permettant de calculer le
score RoPE selon Kent et al. (3).
Tableau 2 : Estimation de l’imputabilité d’un FOP
lors d’un AVC et récidive d’AVC en fonction du
score RopE (3).
Diagnostic du FOP
Le diagnostic de FOP repose sur la mise en évidence d’un shunt droit-gauche à travers le FO. Le gold standard pour le diagnostic de FOP reste l’échographie transoesophagienne (ETO) avec contraste. Du fait du caractère invasif de l’ETO, l’échographie Doppler Trans Crânien (EDTC) et l’échographie transthoracique (ETT) avec doppler couleur et épreuve de contraste ont également été étudiées. L’épreuve de contraste consiste à injecter des microbulles (obtenues par agitation de 5 à 10 mL d’une solution saline) par voie intraveineuse. Ces microbulles sont injectées dans le réseau veineux périphérique et cheminent jusqu’à l’oreillette droite. En présence d’un FOP, le contraste permettra la visualisation directe du flux sanguin traversant le FO en ETT et en ETO. L’EDTC n’a pas de valeur localisatrice et ne pourra pas distinguer le FOP d’une CIA, d’un shunt hépatopulmonaire ou d’une fistule artérioveineuse pulmonaire. Le diagnostic de shunt intracardiaque droite-gauche se fait par la mise en évidence d’au moins une microbulle dans les cavités gauches durant les trois premiers cycles cardiaques après arrivée des microbulles dans les cavités droites. C’est ce que l’on appelle un shunt spontané. La réalisation d’une manoeuvre de Valsalva, augmentant la pression intrathoracique, permet de sensibiliser la détection d’un shunt droite-gauche. La manoeuvre de Valsalva comporte 3 phases : l’inspiration profonde (phase 1), la phase de compression où il est demandé au patient de pousser à glotte fermée (phase 2), puis enfin la phase de relâchement avec expiration rapide (phase 3). L’injection de contraste doit être effectuée lors de la phase de compression (phase 2). Lors de l’expiration rapide (phase 3), la pression intrathoracique baisse brutalement ce qui est responsable d’une augmentation du retour veineux et par conséquent d’une augmentation de la pression dans l’oreillette droite. L’opacification de l’oreillette droite est alors immédiate et complète.
L’utilisation d’imagerie de type scanner ou d’IRM n’est pas utilisée en routine.
L’ESC a établi un algorithme (2) recommandant la réalisation soit d’une ETT avec contraste soit d’un DTC avec contraste en première intention. En cas de résultat positif, il est recommandé de poursuivre les explorations par une ETO avec contraste confirmant la présence d’un FOP et précisant les caractéristiques ainsi que les éventuelles anomalies associées (ASIA, valve d’Eustachi ou un réseau de Chiari).
Figure 2 : Stratégie diagnostique pour le diagnostic de FOP selon les recommandations de l’ESC 2019 issues de Pristipino et al. (2).
Quelle prise en charge des AVC cryptogéniques ? Fermeture de tous les FOP ou prise en charge plus ciblée…
Depuis 1992, date à laquelle a été fermé le premier FOP par voie percutanée, de nombreuses études ont essayé de déterminer la stratégie thérapeutique optimale. Ces études prospectives multicentriques randomisées de grands effectifs (4-10) ont été réalisées en comparant une prise en charge médicale à une fermeture de FOP par voie percutanée.
Les premières études ont inclus des patients indépendamment de la sévérité du shunt interatrial et n’ont pas permis de mettre en évidence de différences significatives. Elles ont ensuite été complétées par des études ciblant des patients porteurs d’un shunt interatrial important avec des résultats positifs : Les études Close, Reduce et Defense PFO.
L’étude REDUCE publiée en 2018 comparait la fermeture de FOP percutanée + mono anti-agrégation plaquettaire au traitement médical seul par mono anti-agrégation plaquettaire. Un shunt massif était défini par un passage inter atrial >25 bulles.
Les résultats ont montré une réduction significative de récidive d’AVC clinique. L’étude CLOSE, publiée dans le même temps a également montré une réduction significative de récidive d’AVC clinique après fermeture de FOP percutané chez les patients présentant un FOP à haut risque comparé au traitement médical seul par anti-agrégation plaquettaire.
Une méta-analyse de ces essais (11) (3560 patients, 6 essais) confirme l’intérêt d’une fermeture de FOP par voie percutanée avec une réduction de 64 % du risque de récidive d’AVC comparativement au traitement anti-thrombotique seul.
Tableau 3 : Synthèse des études prospectives randomisées évaluant les récidives d’AVC après fermeture de FOP en prévention secondaire.
Indication de la fermeture de FOP en prévention secondaire dans l’AVC cryptogénique
Ces études ont permis l’élaboration de nouvelles recommandations de bonnes pratiques nationales et internationales. En effet, du fait de la présence d’études négatives en cas de shunt interatrial minime, il est nécessaire de réaliser une sélection rigoureuse des patients avant de leur proposer une fermeture de FOP. La Société Française de Cardiologie (SFC) recommande la fermeture des FOP à haut risque. Un FOP est considéré à haut risque s’il répond à l’ensemble de ces critères :
- Âge compris entre 18 et 60 ans ;
- Infarctus cérébral récent de moins de 6 mois ;
- Lien de causalité fort entre le FOP et l’AVC après bilan étiologique approprié ;
- Association à un ASIA (avec excursion dans oreillette droite ou oreillette gauche >10 mm) ou à un shunt important (>20 microbulles) ou à un FOP large (décollement ≥2 mm).
La Société Européenne de Cardiologie (ESC) recommande la fermeture des FOP en présence des critères suivants :
- Âge compris entre 18 et 65 ans ;
- Antécédents confirmés d’AVC cryptogénique, d’AIT ou d’embolie systémique ;
- Shunt massif ;
- Lien de causalité fort entre le FOP et l’AVC après un bilan étiologique approprié.
La Société d’Angiographie et d’Intervention Cardiovasculaire (SCAI) recommande la fermeture du FOP chez les patients âgés de 18 à 60 ans qui présentent un AVC imputé à un FOP à haut risque avec un score RopE ≥7. L’ensemble de ces recommandations rappelle que les patients doivent bénéficier d’un bilan étiologique approfondi de leur AVC, insistant particulièrement sur le dépistage de la FA. Dans les suites, la décision de fermeture percutanée du FOP doit être discutée en réunion de concertation pluridisciplinaire (RCP).
La fermeture du FOP
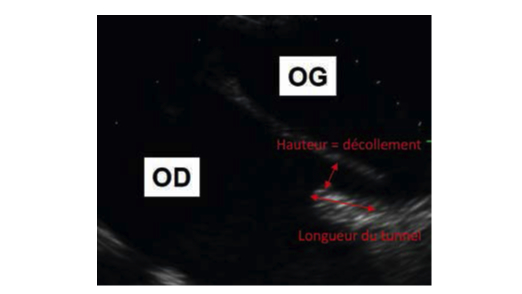
La procédure de fermeture du FOP se réalise sous anesthésie générale ou locale. Le choix de la prothèse se fait en fonction de la longueur du tunnel du FOP, de la hauteur de décollement, de la présence éventuelle d’un ASIA, de la longueur du septum interatrial et de la morphologie du septum secundum. La prothèse devra épouser au mieux les structures adjacentes tout en assurant une étanchéité parfaite.
Figure 3 : Caractéristiques et mesures du FOP.
La procédure est réalisée avec un souci de prévention de l’embolie gazeuse (purge soigneuse) et thrombotique (Héparine non fractionnée 70-100 UI/kg).
La première étape consiste en la cathéterisation de la veine fémorale droite, du passage à travers le FOP par un guide puis par la gaine dédiée. La prothèse est acheminée au travers du FOP grâce à cette gaine. Le premier disque gauche est déployé puis après traction contre le septum interatrial le disque droit est déployé. La bonne apposition et la stabilité de la prothèse sont confirmées par la manoeuvre de Minnesota (tractation de la prothèse) avant d’être délivrée du système. L’absence de shunt résiduel peut être évaluée en fin de procédure par une épreuve de contraste mais n’est pas nécessaire.
La procédure se déroule, pour le plus grand nombre d’équipes, sous guidage ETO. Ce guidage ETO semble être associé à un moindre taux de shunts résiduels post-procédure. L’utilisation d’une microsonde d’ETO (de taille 4x inférieure à la sonde classique) peut être une bonne alternative afin de réaliser les procédures sous anesthésie locale. Une échocardiographie intracardiaque (ICE) peut également être proposée. L’utilisation de l’ETT seule n’est pas optimale pour valider le franchissement du FOP, le bon choix de la prothèse, ainsi que son positionnement. Elle peut être utilisée dans des centres expérimentés sous réserve qu’une ETO ait été au préalable réalisée dans le même centre pour décider du choix de la prothèse.
Les complications à la suite de la fermeture du FOP par voie percutanée
La procédure de fermeture de FOP est classiquement peu risquée. On observe néanmoins de rares complications :
- Hémorragique : principalement au niveau du point de ponction avec nécessité d’une prise en charge chirurgicale dans environ 2 % des cas (12) ;
- Persistance du shunt : il n’existe pas de définition consensuelle et la quantification du shunt au cours des différentes études est hétérogène. La persistance du shunt peut varier entre 4.1 % et 24.4 %. On ne connaît pas à l’heure actuelle l’impact de la persistance d’un shunt sur la récidive des évènements au long cours ;
- Trouble du rythme : la prothèse pourrait être responsable d’une irritation et être à l’origine d’une réponse inflammatoire locale accrue ce qui favoriserait la FA. Il s’agit très fréquemment de FA paroxystique avec un sur-risque évalué de 5.3 % à récemment 20 % lors de la surveillance par holter implantable concentré au cours des 14-45 premiers jours suivant la procédure (13). Ce sur-risque rythmique, au cours de la phase précoce post-procédurale, tend à régresser progressivement pour rejoindre le risque de la population générale.
Quel traitement au long cours ?
- En ce qui concerne le traitement au long cours, il n’existe pas à l’heure actuelle d’études spécifiques. La SFC préconise une bi-antiagrégation plaquettaire pendant 3 mois, l’ESC pendant 1 à 6 mois. La SFC et l’ESC recommandent au décours de poursuivre une monothérapie antiagrégante pendant au minimum 5 ans à réévaluer conjointement avec les neurologues et les cardiologues.
Les points clés à retenir
- Le FOP est lié à une non-fusion du SIA lors de la période périnatale qu’on retrouve dans 15 à 35 % de la population générale avec cependant des degrés différents de sévérité de shunt. C’est une variante anatomique bénigne mais qui peut être à l’origine d’embolie paradoxale.
- En cas d’AVC, un bilan étiologique complet est nécessaire et doit être réalisé en relation étroite avec le neurologue.
- Le dépistage de la FA notamment en cas de FA paroxystique est un défi pour le cardiologue et permettra de ne pas conclure à tort à un AVC cryptogénique.
- En cas de FOP associé à un AVC, la présence d’un shunt important (>20 microbulles), d’un décollement important (>2 mm), d’anomalie structurelle (ASIA, présence d’une valve d’Eustachi, réseau de Chiari) et le calcul du score RoPE permettent une sélection des patients pouvant bénéficier d’une fermeture percutanée.
- La fermeture percutanée du FOP est une procédure simple, sûre et rapide avec peu de complications.
- Le traitement médicamenteux repose sur une bi-antiagrégation pendant 1 à 6 mois puis une anti-agrégation simple pendant au moins 5 ans.
Références
- Adams HP, Bendixen BH, Kappelle LJ, Biller J, Love BB, Gordon DL, et al. Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment. Stroke 1993;24:35‑41.
- Christian Pristipino. European position paper on the management of patients with patent foramen ovale. General approach and left circulation thromboembolism. Eur Heart J 2019;40:3182-3195.
- Kent DM, Ruthazer R, Weimar C, Mas JL, Serena J, Homma S, et al. An index to identify stroke-related vs incidental patent foramen ovale in cryptogenic stroke. Neurology 2013;81:619‑25.
- Furlan AJ, Reisman M, Massaro J, Mauri L, Adams H, Albers GW, et al. Closure or Medical Therapy for Cryptogenic Stroke with Patent Foramen Ovale. N Engl J Med 2012;366:991‑9.
- Meier B, Kalesan B, Mattle HP, Khattab AA, Hildick-Smith D, Dudek D, et al. Percutaneous Closure of Patent Foramen Ovale in Cryptogenic Embolism. N Engl J Med 2013;368:1083‑91.
- Carroll JD, Saver JL, Thaler DE, Smalling RW, Berry S, MacDonald LA, et al. Closure of Patent Foramen Ovale versus Medical Therapy after Cryptogenic Stroke. N Engl J Med 2013;368:1092‑100.
- Saver JL, Carroll JD, Thaler DE, Smalling RW, MacDonald LA, Marks DS, et al. Long-Term Outcomes of Patent Foramen Ovale Closure or Medical Therapy after Stroke. N Engl J Med 2017;377:1022‑32.
- Søndergaard L, Kasner SE, Rhodes JF, Andersen G, Iversen HK, Nielsen-Kudsk JE, et al. Patent Foramen Ovale Closure or Antiplatelet Therapy for Cryptogenic Stroke. N Engl J Med 2017;377:1033‑42.
- Mas JL, Derumeaux G, Guillon B, Massardier E, Hosseini H, Mechtouff L, et al. Patent Foramen Ovale Closure or Anticoagulation vs. Antiplatelets after Stroke. N Engl J Med 2017;377:1011‑21.
- Lee PH, Song JK, Kim JS, Heo R, Lee S, Kim DH, et al. Cryptogenic Stroke and High-Risk Patent Foramen Ovale. J Am Coll Cardiol 2018;71:2335‑42.
- Turc G, Calvet D, Guérin P, Sroussi M, Chatellier G, Mas J, et al. Closure, Anticoagulation, or Antiplatelet Therapy for Cryptogenic Stroke With Patent Foramen Ovale: Systematic Review of Randomized Trials, Sequential Meta-Analysis, and New Insights From the CLOSE Study. J Am Heart Assoc 2018;7:e008356.
- Berdat PA, Chatterjee T, Pfammatter JP, Windecker S, Meier B, Carrel T. Surgical management of complications after transcatheter closure of an atrial septal defect or patent foramen ovale. J Thorac Cardiovasc Surg 2000;120:1034‑9.
- Guedeney P, Laredo M, Zeitouni M, Hauguel-Moreau M, Wallet T, Elegamandji B, et al. Supraventricular Arrhythmia Following Patent Foramen Ovale Percutaneous Closure. JACC Cardiovasc Interv 2022;15:2315‑22.
Auteur
Anis ELIDRISSI
Interne, Strasbourg
Relecteur
Dr Marion KIBLER
PH, Strasbourg
Article paru dans la revue « Le magazine des jeunes cardiologues - Collège des Cardiologues en Formation » / CCF N° 18

